

|
|
|
Вальтер Бройтигам, Пауль Кристиан, Михаэль фон Рад
Психосоматическая медицина:
Краткий учебник
Бройтигам В., Кристиан П., Рад М.
Б 88 Психосоматическая медицина: Кратк. учебн. / Пер с нем. Г.А. Обухова, А.В. Бруенка; Предисл. В.Г. Остроглазова. – М.: ГЭОТАР МЕДИЦИНА, 1999. - 376 с.
ISBN 5-88816-056-3
Книга представляет собой оригинальное руководство по психосоматике, в котором изложены основы этой сравнительно молодой отрасли медицинской науки и подведены итоги ее развития. Подобное издание выходит на русском языке впервые. В книге представлены как общие положения и понятия психосоматики, исторический очерк, так и методы диагностики и лечения психосоматических расстройств. Освещены также психосоматические аспекты различных групп заболеваний, беременности, взаимоотношений врача и больного и др.
Выпуск этого руководства, несомненно, будет иметь важное значение для формирования у читателя адекватного современному уровню медицинских знаний представления о психосоматике.
Книга рассчитана на самый широкий круг читателей, в том числе на врачей всех специальностей, студентов-медиков, психологов.
УДК 616.8-06:616.1/.4
ББК 56.12
Напечатано в Российской Федерации
Права на данное издание принадлежат издательству «ГЭОТАР МЕДИЦИНА». Воспроизведение и распространение в каком бы то ни было виде части или целого издания не могут быть осуществлены без письменного разрешения издательства.
ISBN 5-88816-056-3
© ГЭОТАР МЕДИЦИНА, 1999
© Georg Thieme, 1992
Оглавление
Предисловие к русскому изданию.................................................. 3
Определение понятия и история...................................................... 4
Понятие и предмет исследования................................................ 4
Из истории психосоматики........................................................... 5
Положение психосоматики в общей медицине........................... 7
Психосоматические методы исследования............................... 7
Клинические наблюдения и описания....................................... 7
Подготовка статистических данных............................................. 8
Условия развития заболевания при психосоматических болезнях 8
Близнецовый метод и проблематика «предрасположенность-окружающая среда» 9
Влияние среды............................................................................. 9
Центральная нервная система и психосоматические реакции 10
Психонейроэндокринология и психонейроиммунология....... 11
Психонейроэндокринология...................................................... 12
Психонейроиммунология........................................................... 12
Преодоление - переработка болезни и болезненного состояния 14
Эпидемиология.................................................................................. 15
Основные принципы эпидемиологии психосоматических расстройств 15
Частота психосоматических жалоб и заболеваний............... 15
Транскультурная психосоматика.............................................. 17
Психосоматика и социальные классы...................................... 17
Психосоматические теории и модели.......................................... 18
Введение.......................................................................................... 18
Характерологически ориентированные направления и типологии личности 18
Болезнь как конфликт - психоаналитическая концепция психосоматики 19
Общие сведения........................................................................ 19
Конверсионная модель........................................................... 19
Теория де- и ресоматизации М. Шура................................ 20
Новые психосоматические концепции............................... 20
Психосоматическая концепция А. Мичерлиха...................... 21
Теория специфического для болезни психодинамического конфликта Ф. Александера 21
Алекситимия и психосоматическая структура...................... 23
Учение И.П. Павлова об условных рефлексах и психосоматическая медицина в свете теории научения 24
Психосоматические заболевания как специфическое телесное и душевное состояние 25
Концепция стресса........................................................................ 26
Интегративные модели................................................................ 27
Интегративная модель здоровья, болезни и болезненного состояния по вайнеру 27
Различная природа болезни, чувства болезни и страдания 28
Биопсихосоциальная модель икскюля и везиака.............. 28
Медицинская антропология виктора вайцзеккера................ 29
Заключение..................................................................................... 30
Диагностика и терапия в психосоматике..................................... 31
Диагностическая беседа......................................................... 31
Диагностическая беседа с соматически больным........... 31
Анамнез жизни как метод психосоматической диагностики 32
Психологические тесты в психосоматической практике..... 33
Формы терапии в психосоматике............................................. 34
Что такое психотерапия?......................................................... 34
Общие основы психотерапии..................................................... 35
Психотерапевтическая беседа............................................... 35
Различные формы психотерапевтического лечения............ 37
Поддерживающая психотерапия........................................... 37
Психотерапия на основе глубинной психологии.............. 37
Динамическая психотерапия................................................. 37
Психоанализ как форма терапии.......................................... 38
Аналитическая групповая психотерапия............................ 38
Семейная терапия..................................................................... 38
Поведенческая терапия........................................................... 39
Суггестивные и упражняющие методики........................... 40
Гипноз......................................................................................... 40
Телесно-центрированные методики.................................... 40
Стационарная психотерапия.................................................. 41
Группы самопомощи.............................................................. 41
Результаты лечения....................................................................... 42
Инфекционные болезни................................................................... 44
Общие вопросы в психосоматике инфекционных болезней 44
Банальные инфекционные заболевания (простуды)............ 44
Простой герпес.............................................................................. 44
Тонзиллярная ангина.................................................................... 45
Туберкулёз...................................................................................... 46
Психодинамика взаимоотношений врача и больного..... 47
Сердечно-сосудистые заболевания............................................... 47
Предварительные замечания к клинике и патофизиологии сердечно-сосудистых заболеваний 47
Общее в психосоматике сердечно-сосудистых нарушений 48
Кардиофобический невроз......................................................... 48
Психодинамика взаимоотношений врача и больного..... 51
Нарушения сердечного ритма................................................... 51
Синкопальные состояния............................................................ 52
Эссенциальная гипертензия....................................................... 53
Психодинамика взаимоотношений врача и больного..... 55
Ишемическая болезнь сердца.................................................... 55
Психодинамика взаимоотношений врача и больного..... 59
Кардиохирургические вмешательства................................. 60
Психосоматические аспекты операций на сердце........... 60
Заболевания органов дыхания........................................................ 61
Общие положения о функции дыхания................................... 61
Невротический дыхательный синдром -гипервентиляционная тетания 61
К теории патологии.................................................................. 62
Бронхиальная астма...................................................................... 63
Психодинамика отношений врача и больного.................. 67
Заболевания органов пищеварения.............................................. 68
Функции пищеварительной системы.................................. 68
Общее об актах жевания и глотания......................................... 68
Физиология пищеварения...................................................... 69
Болезни пищевода......................................................................... 69
Нарушения глотания.................................................................... 69
Синдром комка - страх глотания................................................ 69
Спазмы пищевода..................................................................... 70
Заболевания желудка................................................................... 70
Раздражённый желудок........................................................... 70
Гастрит........................................................................................ 71
Язвенная болезнь желудка..................................................... 71
Заболевания тонкой кишки......................................................... 72
Язва двенадцатиперстной кишки (пептическая язва)....... 72
Психодинамика взаимоотношений врача и больного..... 74
Заболевания толстой кишки............................................................ 74
Значение опорожнения кишечника......................................... 74
Запоры............................................................................................. 75
Эмоциональная диарея................................................................ 76
Раздражённая толстая кишка...................................................... 77
Хронические воспалительные заболевания кишечника...... 78
Болезнь крона............................................................................ 78
Взаимоотношения врача и больного................................... 80
Язвенный колит............................................................................. 80
Взаимоотношения врача и больного и преодоление болезни – 81
Психосоматика в хирургии......................................................... 82
Боли внизу живота и аппендэктомии при ошибочном диагнозе 82
Эндокринные нарушения................................................................ 83
К психосоматике эндокринных нарушений............................ 83
Сахарный диабет............................................................................ 83
Взаимоотношения врача и больного................................... 84
Гипертиреоз................................................................................... 84
Психосоматические аспекты тяжёлых заболеваний.................. 86
Типичные реакции больных в экстремальных ситуациях... 87
Возврат к детской зависимости............................................. 87
Отказ............................................................................................ 87
Рационализация и смещение................................................. 87
Реакции страха – депрессивные реакции............................ 87
Реакции врачей и обслуживающего персонала.................... 88
Задачи психологического подхода к тяжелобольным.......... 88
Психосоматика рака и врачебные задачи в отношении неизлечимых больных 89
Задачи врача в отношении онкологического больного...... 91
Психодинамика взаимоотношения врача и неизлечимого больного 92
Врачебная беседа с онкологическим больным................ 93
Психосоматика пищевого поведения........................................... 95
Общие положения......................................................................... 95
Нарушения питания...................................................................... 96
Анорексия....................................................................................... 96
Психодинамика взаимоотношений врача и больного... 100
Булимия......................................................................................... 102
Ожирение...................................................................................... 106
Психодинамика взаимоотношений врача и больного... 108
Заболевания кожи........................................................................... 109
Общие положения психосоматики заболеваний кожи...... 109
Психические факторы при заболеваниях кожи.................... 110
Нейродермит................................................................................ 110
Крапивница................................................................................... 111
Околоротовой дерматит............................................................ 112
Прочие кожные заболевания................................................... 112
Психосоматика в гинекологии...................................................... 113
Рак молочной железы................................................................ 113
Экстирпация матки и преодоление......................................... 114
Психосоматические связи при нарушениях менструаций 114
Первичная аменорея............................................................. 114
Вторичная аменорея.............................................................. 114
Дисменорея, предменструальный синдром.................... 115
Функциональные нарушения в области гипогастрия........ 115
Менархе и климакс у женщин.................................................. 116
Психосоматические влияния и беременность..................... 116
«функциональная стерильность» – «психосоматическая стерильность» 116
Психосоматические аспекты при гетерологичном и экстракорпоральном оплодотворении 117
Боязнь зачатия – предупреждение беременности.............. 117
Психосоматика спонтанного аборта и преждевременных родов 117
Ложная беременность............................................................... 118
Ревматические заболевания.......................................................... 118
Ревматоидный артрит................................................................. 119
Фибромиалгия............................................................................. 121
Психодинамика взаимоотношений врача и больного... 121
Психосоматические влияния при двигательных нарушениях 122
Спастическая кривошея............................................................. 122
Писчий спазм............................................................................... 123
Тик.............................................................................................. 124
Боль в психосоматическом аспекте............................................ 125
Хроническая боль в спине........................................................ 125
Головная боль......................................................................... 126
Головная воль напряжения.................................................. 126
Мигрень......................................................................................... 127
Другие формы головной боли............................................ 127
Психосоматические аспекты депрессии.................................... 128
Расстройства самочувствия и общий психосоматический синдром 130
Снижение слуха................................................................................ 133
Психические заболевания.............................................................. 134
Психосоматические аспекты эндогенных психозов............ 134
Шизофрения................................................................................. 134
Эндогенная депрессия............................................................... 135
Литература........................................................................................ 137
Есть книги, выход в свет которых представляет событие для медицинской общественности. К ним с полным правом можно отнести публикуемый в России перевод краткого учебника «Психосоматическая медицина», заслужившего международное признание. Подобное издание на русском языке – первое и пока единственное. С тех пор как в 1936 г. был опубликован русский перевод «Функциональной патологии» Густава Бергмана, этого предтечи психосоматической медицины, в нашей медицинской литературе не выходило ничего подобного.
Названная кратким учебником, представляемая вниманию читателя книга по основательности освещения истории, состояния и перспектив развития этого направления медицинской науки в действительности вполне сопоставима с солидным руководством по психосоматической медицине. И в этом своём качестве она, несомненно, станет необходимой российским врачам.
Авторы предыдущих четырёх изданий этого учебника – профессора Гейдельбергского университета Вальтер Бройтигам, психиатр, директор психосоматической клиники, и Пауль Кристиан, невропатолог и терапевт, директор отделения внутренней медицины и неврологии, – представители тех основных клинических дисциплин, на стыке которых и родилась более полувека назад психосоматика. Авторам удалось привлечь к работе над пятым изданием представителя нового поколения специалистов – профессора психосоматической клиники Мюнхенского университета Михаэля фон Рада, благодаря чему в книге получили отражение новые темы в современной психосоматике, в том числе значение психического состояния для иммунного статуса человека и характер психосоматических взаимосвязей при длительно текущих и неизлечимых патологических процессах, требующих психического преодоления.
В первой части книги (общая психосоматика) отмечено, что психосоматическая медицина при своём зарождении выступила против органо-патологических и органоцентрических установок, подчеркнув значение всего организма и прежде всего душевных процессов в развитии патологии человека. В современном понимании психосоматика рассматривается также как метод исследования взаимодействия психических и соматических процессов, которые тесно связывают человека с окружающей средой. Положения дуализма души и тела, несомненно, обусловили безуспешность стремления западной психосоматики к целостной, так называемой холистической концепции человека, которая, однако, лишь постулируется. Не случайно в связи с этим авторы признают, что практическому врачу до сих пор приходится придерживаться принципа эмпирического дуализма. Один их путей преодоления этого противоречия в стремлении к целостному пониманию антропопатологии представлен в современной западной психосоматике. Её развитие тесно связано с психоаналитическим толкованием психогенеза, осознанных и бессознательных сексуальных конфликтов и мотиваций как причин неврозов и психосоматических заболеваний.
Такого рода расширительное толкование большинства соматических жалоб и функциональных расстройств, при которых не обнаруживается органических изменений, приводило к тому, что психосоматика, по признанию авторов, порой служила «свалкой» для неорганических заболеваний разной этиологии. Поэтому со временем в психосоматической медицине был выработан более строгий подход к диагностике психосоматического расстройства, подчёркивающий связь между индивидуальным развитием и биологическими факторами в ходе естественной истории человека. Теперь о психосоматическом, биопсихосоциальном заболевании говорят тогда, когда выявляется чёткая связь предрасположенность-личность–ситуация. Она может служить лишь толчком к возникновению невротических или психосоматических заболеваний, которые в дальнейшем развиваются по собственным законам. Таким образом, констатация наличия психосоматических нарушений не приводит к отрицанию основного нозологического диагноза.
Благодаря этому круг психосоматических нарушений теперь значительно расширился и включает также многие инфекционные, сердечнососудистые заболевания, болезни органов дыхания (в том числе гипервентиляционный синдром, бронхиальная астма), пищеварения (гастрит, язвенная болезнь желудка, эмоциональная диарея, болезнь Крона), эндокринные психосоматические нарушения (при сахарном диабете, ги-пертиреозе) и др.
Специальные главы в книге посвящены психосоматическим аспектам тяжёлых заболеваний у больных в отделениях интенсивной терапии и реанимации, при проведении диализа и трансплантации органов, а также психосоматике в хирургии. Авторы обсуждают также задачи психологического подхода и психосоматической помощи тяжелобольным, от эффективности которой во многом зависит прогноз выхода из тяжёлого состояния.
Большое внимание уделяется психосоматике так называемого пищевого поведения (нервная анорексия, нервная булимия, ожирение), кожных (нейродермит, крапивница, околоротовой дерматит и др.) и гинекологических заболеваний, а также актуальным проблемам психосоматических аспектов при гетерологичном и экстракорпоральном оплодотворении, ложной беременности, ревматических заболеваниях и т.д. Отдельные главы посвящены психосоматическим аспектам боли, депрессий, которые рассматриваются как наиболее соматизированные психические состояния (т.е. психосоматические расстройства в узком смысле этого понятия), и так называемого общего психосоматического синдрома, или синдрома вегетативной дистонии.
Из приведённого краткого перечня тем, рассматриваемых в книге, очевидно, что психосоматика, возникнув на стыке неврологии, психиатрии и внутренней медицины, теперь проявляет отчётливое стремление к расширению своей компетенции с включением групп болезней, которые традиционно относились к внутренним, инфекционным, неврологическим и собственно психическим заболеваниям, и, таким образом, тенденцию к сближению с антропопатологией. Современная психосоматика всё дальше отходит от позиции ортодоксального психоанализа и не ограничивается психогенезом как основной этиологической концепцией, которая всё больше дополняется так называемыми телесно-наследственными факторами. Таким образом, в современном психосоматическом генезе признаётся многофакторность как система разнообразных влияний на организм, которые взаимодействуют между собой.
Другими признаками преодоления чисто психоаналитической трактовки этиологии болезней являются переоценка принципа конверсии психического в соматическое как неадекватного для большинства психосоматических расстройств, а также изложение новых концепций по со-матопсихическим–психосоматическим заболеваниям, в этиологии которых важную роль играют врождённые или рано приобретённые факторы. Тем не менее у авторов всё же преобладают психоаналитические трактовки большинства психосоматических расстройств и в соответствии с этим рекомендуются в первую очередь разные методики психотерапии, в том числе психоаналитически ориентированные.
Российскому читателю будет интересно сопоставить этот психосоматический подход к идее целостности и единства человека в норме и при патологии с традиционным в отечественной медицине подходом к этой проблеме с позиций нервизма и церебросоматической патологии. В этой связи следует указать на одно важное преимущество западной психосоматики: она является не только научным направлением, но и важной областью клинической медицины. К сожалению, в отечественной медицине в практической деятельности врача сохраняется дихотомия психического и соматического, усугубляемая существованием множества медицинских специальностей. Попытка устранить это путём введения в практику здравоохранения специальности психотерапевта не достигает цели. Вот почему для врачей всех специальностей данная книга будет иметь важное не только терапевтическое, но и практическое значение.
Есть все основания полагать, что издание этого весьма актуального учебника будет способствовать организации в России медицинской помощи психосоматическим пациентам, в которой воплотился бы целостный подход к страдающему человеку как к личности. Такой подход может указать путь к формированию подлинной медицинской антропопа-тологии, к чему всегда стремились клиницисты и патологи.
Руководитель отделения острых
психосоматических расстройств
НИИ скорой помощи им. Н.В. Склифосовского доктор медицинских наук
В. Г. Остроглазов
I. Психосоматическая медицина
Этимология: от греческих слов psyche – дух, душа и soma – тело.
Понятие «психосоматическая медицина» в своей истории имело различное содержание, описание и определение. В современном понимании психоматическая медицина рассматривается как метод лечения и наука о взаимоотношениях психических и соматических процессов, которые тесно связывают человека с окружающей средой. Такой принцип, опирающийся на единство телесного и душевного, является основой медицины. Он обеспечивает правильный подход к больному, что необходимо не только в какой-то одной медицинской специальности, но и во всех сферах доклинического и клинического обследования и лечения.
На каждом этапе развити медицины, как и науки вообще, на первый план выдвигаются различные задачи. При своем зарождении в начале XX века психосоматическая медицина выступила против односторонних естественнонаучных и органоцентрических установок медицины. В 1943 г. Э. Вайс (Е. Weiss) и О. Энглиш (О. English) отметили, что психосоматика – это подход, «который не столько умаляет значение телесного, сколько уделяет больше внимания душевному». Однако такой подход трудно реализовать на практике вследствие ограниченных возможностей сохранять эмпирический дуализм, так как одновременно держать в поле зрения душевное и телесное затруднительно. В эпоху узкой специализации душевного и материального требования такого подхода до сих пор выполняются лишь частично; поэтому неизбежна концентрация внимания на психической или соматической стороне изучаемых явлений.
Так, психосоматическая медицина (или психосоматика), прежде всего в Германии, – отчасти вопреки своим намерениям – выделилась как медицинская специальность со своей, отличной от взглядов в других областях медицины точкой зрения, в соответствии с которой могла бы проводить исследования и решать психотерапевтические задачи
При соответствующем подходе определённые заболевания уже на ранних стадиях можно оценивать как психосоматические. Существуют заболевания, которым в последние 50 лет уделялось больше внимания со стороны как внутренней медицины, так и психосоматики. Это такие болезни, как туберкулёз лёгких или язвенная болезнь двенадцатиперстной кишки, которые благодаря современным гигиеническим и терапевтическим мероприятиям стали встречаться реже и поддаются психотерапевтическим воздействиям. Позже к ним добавились такие болезни, как инфаркт миокарда, онкологические заболевания и др. Вся история психосоматики отражает историю медицины в её социальном аспекте и доминирующих идеях. В то же время трудно сказать, имелась ли собственно психосоматическая медицина в древности (см. раздел «Из истории психосоматики»).
Современное развитие психосоматики было бы немыслимо без введённой психоанализом дифференцированной психологии с её особым вниманием к истории жизни и интроспекции. Были открыты осознанные и бессознательные конфликты, равно как и возрастные кризы, становящиеся психогенными причинами заболеваний. Толкования неврозов и психоаналитическая теория либидо определяли в основном содержание психосоматической медицины в первой половине XX века. При этом представления о психогенезе и сексуальных конфликтах как причинах заболеваний распространялись и на психосоматические заболевания. Так, в 1911 г. И. Задгер (J. Sadger) описал случай бронхиальной астмы как сексуальный невроз, а в 1913 г. Пауль Федерн (P. Federn) – как сдвиг либидо в дыхательную систему (их работы представил и опубликовал Зигмунд Фрейд – S. Freud). Впоследствии начали признавать психогенное происхождение многих других соматических жалоб и функциональных расстройств, при которых не обнаруживается органических изменений. Порой психосоматика служила «свалкой» для неорганических заболеваний, например для головной боли разной этиологии. Тем не менее необходимо подчеркнуть, что в психосоматике, как и в медицине вообще, диагноз следует устанавливать не только на основе симптоматики, но и с учётом обшей картины (личности больного, его ситуационных и анамнестических данных). Виктор Вайцзеккер (V. Weizsacker), один из пионеров психосоматики, рекомендовал врачам постоянно задавать себе вопрос по поводу того или иного симптома: «Почему именно сейчас? Почему именно здесь?».
То, что при определённых соматических заболеваниях, например при бронхиальной астме, обнаруживается более или менее явная связь между внешними и внутренними конфликтами и появлением симптомов болезни, привело к определению их как психосоматических. Когда Франи Александер (F. Alexander) описал в 1946 г. это заболевание в своем основополагающем труде, он отошел ещё дальше от господствовавших тогда взглядов на психогенез заболевания: наряду со специфическим неосознанным конфликтом он подчеркнул значение фактора предрасположенности и возникающую в связи с этим индивидуальную специфическую соматическую диспозицию. Кроме того, он установил эволюционную связь вегетативных симпатических и парасимпатических реакций. Этим самым была подчёркнута связь между индивидуальным развитием и биологическими факторами в ходе естественной истории человека.
В современной психосоматике различают предрасположенность, разрешающие и задерживающие развитие болезни факторы. Предрасположенность (диспозиция) – это врождённая (например, генетически обусловленная), а при определённых условиях и приобретённая готовность, которая выливается в форму возможного органического или невротического заболевания. Толчком к развитию такого заболевания являются трудные жизненные ситуации. Если манифестируют невротические или соматические заболевания, то они развиваются по собственным закономерностям, которые, однако, тесно связаны с факторами окружающей среды (значение способствующих развитию болезни факторов, например при хронических заболеваниях, стало известно лишь в последнее время). В любом случае для диагностики как психосоматического, так и невротического заболевания необходимо понимание ситуационного характера его происхождения. Констатация наличия психосоматических нарушений не приводит к отрицанию основного диагноза. Если сегодня говорят о психосоматическом биопсихосоциальнсм заболевании, то это лишь указывает на связь предрасположенность-личность – ситуация.
Часто при возникновении психосоматического заболевания конфликтная динамика определялась понятием «стресс» [Н. Selye, 1953; Н. Weiner, 1991]. Но это не просто стресс, т.е. нагрузка, которая приводит к болезни. Человек, находящийся в гармоничных отношениях со своей средой, может перенести экстремальные соматические и психические нагрузки, избегнув болезни. Однако в жизни встречаются и такие личностные проблемы, которые вызывают настолько тягостную фиксацию и душевный разлад, что в определённых жизненных ситуациях приводят к негативным эмоциям и неуверенности в себе. Именно в сложных ситуациях психосоматически отягощённые пациенты, проявляющие эмоциональную подавленность, не могут правильно оценить и описать своё состояние. Это явление определяют понятием «алекситимия».
При лечении психосоматических больных применяют весь спектр психотерапевтических методов, каждый из которых выбирают с учетом характера соматического лечения больного или произвольно. К таким методам относятся индивидуальная, групповая, семейная психотерапия; терапия, вскрывающая конфликт; поддерживающие и обучающие методики; лечение, сконцентрированное на теле; гештальттерапия. Специальные модификации, например длительная гомогенная или смешанная групповая терапия, часто бывают полезными при оказании помощи больному с его установкой на оценку болезни как страдания органа, с его неадекватным самовосприятием и трудностью эмоционального самовыражения.
В греческой философии была довольно распространённой мысль о влиянии души и духа на тело. Идея целостности человека и в состоянии болезни была руководящей для врачей в их практике. Так, одержимость злыми духами устранялась посредством катарсиса, однако её лечили и с помощью определенных форм собеседования.
В диалоге «Хармид» Платон рассказывал Сократу об одном юноше, который страдал головной болью: «Если будет хорошо с глазами, то хорошо пойдёт и с головой, а если будет хорошо с головой, то будет хорошо и всему телу, а тело нельзя лечить без души. Ибо от души идет всё – как доброе, так и злое, как на тело, так и на всего человека... А душа должна лечиться особыми целебными разговорами...». Однако эти целебные разговоры должны быть и красивыми речами (logoi kaloi). Благодаря речам такого рода в душе преобладает благоразумие. Платон говорит в этом диалоге о том, что, по современным представлениям, определяет возможности психосоматического мышления и реагирования: «Можно сказать, что молодому человеку повезло с его головной болью, так как благодаря излечению головы он сможет улучшить всю свою душевную жизнь!».
Была ли в древности психосоматическая медицина и терапия? Испанский историк медицины П. Лаин Энтральго (Lain Entralgo) сомневается в этом по ряду причин:
1. Гениальные идеи великих философов Платона и Аристотеля о ка-тартической, очищающей и дарящей мудрость силе человеческого слова тогдашней медициной не развивались и не трансформировались в психологическом и терапевтическом аспектах.
2. Не подлежит сомнению, что греки уделяли мало внимания психической жизни в системе своей физиологической медицины.
3. Своим натурализмом, т.е. чистым соматизмом, греки охватывали всю патологию. Это как нельзя лучше подтверждается тем, что Гиппократ понимал истерию как болезнь матки.
4. Греческие врачи исповедовали радикальный натурализм, который включал в себя как физическое, так и психическое, совершенно не ведая того, что любое психофизическое природное свойство не является чем-то реальным, что не может быть истинно человеческим иначе как «личностное», «внутренне присущее индивидууму» свойство.
П. Лаин Энтральго замечает по этому поводу: «Термин "психосоматическое" необходимо понимать в современном его смысле: он подразумевает не только живой интерес врача к причинным моментам, «психическим» симптомам болезни (это признавали в своём роде и последователи Гиппократа), но и его воззрение нате процессы, которые сознательно или бессознательно протекают во внутренней жизни больного».
Американский психиатр Джон Немия (J. Nemiah) обратил внимание на то, что английский поэт Сэмюэл Колридж, близкий поэтам и философам немецкого романтизма, посетивший в 1798 г. Фридриха Клопш-тока в Гамбурге, а затем прослушавший семинар в Гёттингене, использовал термин «психосоматический» в современном смысле. В 1811 г. он писал: «То, что я выражаю в своём настроении, или скорее вытесняю в бессознательное, это определённо действие, вся сила которого направлена на моё тело». А в одном сохранившемся фрагменте эссе об эмоциях он употребляет понятие «моя психосоматическая ология (или наука)» [W. Bate, 1969]. Следует отметить, что сам Клопшток многие десятилетия страдал телесными недугами, для которых врачи при его вскрытии после смерти не нашли никаких органических оснований.
В период «романтической медицины» начала XIX века немецкий психиатр Иоганн Гейнрот (J. Heinroth) в своей публичной лекции в 1818 г. впервые использовал понятие «психосоматическая медицина». Он объяснил многие соматические болезни как психогенные, прежде всего в этическом аспекте. Так, причины туберкулёза, эпилепсии и рака он рассматривал как результат переживаний чувства злобы и стыда, а особенно сексуальных страданий. Десять лет спустя М. Якоби ввёл понятие «соматопсихическое» как противоположное и в то же время дополняющее по отношению к понятию «психосоматическое». Новалис (Novalis) создал своего рода «психофизиологию», которая представляет собой учение о болезни, интуитивно объединяющее тело, душу и дух индивидуума.
Гениальные афоризмы Новалиса выходят дапеко за пределы взаимодействия телесного и душевного; они предполагают смешение обоих этих начал во всём окружающем мире. Так, он считал, что «отделение тела от мира – это то же, что отделение души от тела» (1878). Понятие «психосоматическое болезненное состояние» он считал неточным, утверждая: «Болезни должны рассматриваться как телесное сумасшествие, в частности как навязчивая идея» (1897). Новалис защищал максимально широкую концепцию психосоматики: «Любое заболевание можно назвать психическим» (1898). Такие гениальные идеи не могли быть восприняты примитивной медициной тех лет, не менее натуралистической, чем в своё время греческая медицина. Эпохальные открытия в естествознании, химии, физике, физиологии произошли лишь в последующие десятилетия.
Безусловно, одним из духовных отцов становления психосоматического подхода следует считать Фридриха Ницше. Он создал философию, которая «исходит из тела и нуждается в нём, как в путеводной нити», говорил о «разуме тела», его «множественности с единым смыслом». Ницше не только предвосхитил ряд концепций Фрейда в учении о бессознательном и об аффектах, но и дал много указаний врачам по этому вопросу.
Провозглашённая им «новая мораль» должна была найти своё отражение в вопросах лечения, но не было ещё врачей, которые могли бы принять эту новую «практическую мораль» как «часть искусства и науки исцеления». «Учение о теле и диете», поскольку оно связано с «новым, более свободным порядком жизни, чем управление жизнью», необходимо считать обязательным для всех «низших и высших школ».
После первой мировой войны представитель гейдельбергской терапевтической школы Лудольф Крель (L. Krehl) уделил большое внимание психофизиологическим процессам физиологии, влиянию аффектов на телесные функции и на соматические заболевания. Объектом изучения стала личность больного, а не абстрактная патология. Эти представления получили дальнейшее развитие в фундаментальных работах Виктора Вайцзеккера. Этот параметр личностного Вайцзеккер характеризовал как введение субъекта в сферу патологии. По его мнению, психосоматика – не слагаемое качественно эквивалентных факторов, каковыми представляются душа и тело; новое понимание телесно-духовных соотношений позволяет видеть возможность переработки каждой жизненной ситуации в особое внутреннее состояние, а через него – в телесные установки, специфическую реакцию субъекта в период криза.
Психосоматика получила распространение в Германии также благодаря учению о функциональной патологии берлинского терапевта Густава Бергмана [G. Bergmann, 1936]. Его наблюдения позволили открыть стадию «функционального нарушения побуждений», предшествующую появлению органических изменений. Нарушения соматических функций при язвенной болезни, колитах и гипертонической болезни служат началом патогенетической цепи, предваряя этап структурных нарушений. Психосоматическое нарушение в психологическом плане ешё не означает наступления поломки деятельности, но физиологически оно манифестирует как постоянная готовность к патологии, и если она не угасает, то оказывает патогенное воздействие.
Психоаналитики также не ограничились только лечением психоневрозов. В 1908 г. дрезденский врач и психоаналитик Штегман (Stegmann) впервые описал астму у детей. В 1913 г. Федерн (Federn) представил в Венском психоаналитическом обществе случай больного с астмой. Сегодня известно, что Фрейд сам предпринимал попытки в этом направлении, но своих данных не опубликовал. В то время как психоаналитики ставили в один ряд психосоматические и невротические симптомы в их патогенезе и говорили о «невротической надстройке у соматических больных», Вайцзеккер решительно подчеркивал разную динамику «соматических процессов и неврозов» [V. Weizsacker, 1932].
Вайцзеккер предлагал Фрейду вступить на путь психоаналитического исследования органических болезней, на что Фрейд в своём письме ответил: «То, что Вы пытаетесь найти общие подходы к природе психических и органических заболеваний, является для нас новым и заставляет нас настораживаться, тем более что отдельные наблюдения уже приблизили нас к границам этой не исследованной ещё области. Мы внимательно относимся к психогенным факторам органической болезни, к тому, что невроз часто провоцируется развившейся болезнью, что у многих невротиков имеется превосходный иммунитет против инфекций и простуд, который снижается при улучшении психического состояния, – всё это не осталось незамеченным. Общие для всех болезненных состояний свойства, такие, как прерывистость течения, неожиданные его изменения, кризы и т.д., подготавливают нас к новым открытиям в этой сфере». Однако в этом же письме Фрейд говорил: «Вы указываете также на тонкие механизмы нарушений, которые свидетельствуют о противоположной направленности иннервации, причём эти механизмы должны либо поддерживать друг друга, либо препятствовать один другому. От подобных исследований я должен в воспитательных целях оградить психоаналитиков, так как изучение иннервации, расширения сосудов, нервных проводящих путей было бы для них опасным искушением; им следует ограничиваться психологическим образом мышления. Во всяком случае, мы можем быть благодарны клиницистам за расширение наших взглядов».
После 1920 г. в разных регионах Германии возник большой интерес к психофизиологическим исследованиям. В опытах с гипнозом Густавом Хейером (G. Неуег) и Э. Витковером (Е. Wittkower) было обнаружено относительно специфическое влияние психических раздражителей и представлений на соматические функции, например на деятельность желудка и жёлчного пузыря. В 1935 г. в работе «Изучение патогенеза» Вайцзеккер провел психологические и медико-антропологические исследования при тонзиллярной ангине, несахарном диабете, пароксизмальной тахикардии.
Собственным путём пошёл врач Г. Гродцек (G. Groddek), на которого в своё время оказал влияние Фрейд. Он применил понятие «Оно» к области, формирующей наши переживания, переняв этот термин от Фрейда. Гроддек с 1917 г. занимался психоаналитическим лечением соматических больных и интерпретировал болезненные процессы рискованным, часто неудержимо спекулятивным образом как «осмысленную деятельность "Оно"». «Психоанализ может и будет заниматься органическими страданиями, не останавливаясь перед ними».
В 1928 г. в Германии был основан журнал «Невропатолог», в котором особое внимание должно было уделяться психоматическим взаимосвязям. После 1930 г. в США, куда переехали из Европы многие психоаналитики, также стали заниматься психосоматической медициной. Венский психоаналитик Феликс Дойч (F. Deutsch), который в 1927 г. возобновил понятие «психосоматика» и сформулировал её основную концепцию, в 1939 г. начал издание в США первого исключительно психосоматического журнала «Психосоматическая медицина» – органа основанного в 1934 г. американского психосоматического общества. В 1935 г. Флендерс Данбер (F. Dunbar) описала дифференцированные личностные профили при разных соматических заболеваниях. В 1948 г. вышла её книга «Обзор психосоматической диагностики и лечения», которая предлагалась как «путеводитель» для врачей, практикующих в этой области.
Дальнейшее развитие психосоматической медицины происходило под влиянием психоанализа, который в противоположность прежней психологии переживаний создал многостороннюю теорию личности и сформулировал ряд новых понятий. Психоаналитическое учение о развитии личности, о психологии конфликтов, о неосознанных мотивациях дало новый импульс и психосоматике как учению и как методу лечения. Так, Александер исследовал психодинамические неосознанные конфликтные ситуации при разных соматических заболеваниях. После второй мировой войны и наступления почти полной разрухи в Германии вновь возникли сомнения в отношении признанных ценностей, которые затронули также и естественнонаучные и материалистические представления о болезнях. В медицине всё острее ощущалась необходимость выработки нового взгляда на природу человека. Так, в 1950 г. Александр Мичерлих (A. Mitscherlich) открыл в Гейдельберге первую психосоматическую клинику при университете. В последующие десятилетия были созданы психосоматические отделения либо в составе медицинских клиник, как это сделал А. Йорес (A. Jores) в Гамбурге, либо как самостоятельные учреждения. С 1954 г. издаётся первый немецкоязычный «Журнал психосоматической медицины и психоанализа».
В Англии психосоматическое направление развилось в 50-е годы, хотя оно было строго эмпирическим и носило чисто экспериментальный характер. В 1956 г. в «Журнале психосоматических исследований» указывалось на значение эмпирически направленных исследований, на развитие так называемых операционных и статистически подтверждённых гипотез.
Речь шла о точных знаниях в сфере взаимодействия психосоматического и соматопсихического, о знаниях, которые ещё совершенно недостаточны: «Нигде в медицине нет такого противоречия между высоконаучными теориями и упрощённым толкованием конкретных фактов». В то время как в американском журнале «Психосоматическая медицина» преобладали теоретические и практические статьи психоаналитического содержания, в английском журнале доминировали эпидемиологические и экспериментальные работы, а также исследования методик поведенческой терапии.
В Северной Америке психосоматики в последние десятилетия изучали разные виды переживаний и конфликтов у соматически больных. Психоаналитически ориентированные врачи, например, изучают психологию больных в период беременности и родов, при операциях и всех соматических заболеваниях вплоть до рака. С именами Э. Линдемана (Е. Lindemann), 3. Липовского (Z. Lipowsky), Г. Энгеля (G. Engel) связано развитие консультативной службы в крупных больницах США – создание своего рода внутрибольничных амбулаторий, которые укомплектованы штатом психодинамически ориентированных и психотерапевтически подготовленных психиатров во всех специализированных отделениях больниц. Психосоматика при этом отходит от своих прежних взглядов на исключительное значение психогенеза заболеваний и прослеживает в междисциплинарном взаимодействии соматопсихосоматические связи.
В оценке патогенеза соматических заболеваний психосоматика опирается на многофакторное мышление и соответствующие ему исследования; разработаны различные подходы при гипертонической болезни, инфаркте миокарда, бронхиальной астме. Психосоматические аспекты этих заболеваний должны заново определяться и переоцениваться, как это имеет место в работе американского психосоматика Г. Вайнера (Н. Weiner) «Психобиология и болезни человека». В центр проблемы автор ставит защиту определённых соматических функций, особенно важных при так называемых больших психосоматических заболеваниях (например, специфических иммунных механизмов при аллергической бронхиальной астме), и влияние на них условий внешней среды. Если раньше психосоматику понимали просто как науку о душевно-телесном взаимодействии, в том числе с использованием понятия «конверсия» в понимании Фрейда, то в последнее десятилетие благодаря учению Туре Икскюля [Th. Uexkull, 1990] развилось совершенно новое направление. Опираясь на концепции своего отца – биолога Якоба Икскюля (J. Uexkull), он рассматривает жизненные, а равно и психосоматические процессы всегда в связи с внешним миром. Организм и среда рассматриваются как динамически развивающиеся системы. Круг средовых функций животных и симбиотический круг взаимоотношений грудного ребёнка и матери у взрослого человека с его психической сферой, в которой окружение приобретает для индивидиуума своё значение, располагается на новом уровне. Для установления психосоматических связей значимы аффективные, так называемые патические основные установки в сфере эрготропия – гистиотропия, обозначенные американским физиологом Уолтером Кенноном и предсказанные ещё Чарльзом Дарвином. В то же время события индивидуальной жизни и идущие извне сдвиги функций могут предрасполагать к развитию психосоматических заболеваний, на что указывают Р. Шпитц (R. Spitz), М. Малер (М. Mahler) и др. В целом эта «теория гуманной медицины» Т. Икскюля и В. Везиака [Th. Uexkull и W. Wesiak, 1988] понимается в рамках современной системной теории, которая описывает космос как иерархический порядок физических, биологических, психических и социальных уровней, причём на каждом все более высоком уровне появляются новые, «эмерджентные»[1] свойства.
Современные тенденции развития психосоматики заключаются в усилении акцента на терапевтические задачи. В то время как в начале её развития казалось более важным вообще распознать психические факторы как причинные или способствующие манифестации болезни и решать вопросы о специфичности заболевания в научном плане, в последние годы возникла тенденция к более дифференцированному подходу к проблемам лечения соматически больных. В связи с особенностями соматического заболевания, с трудностями раскрытия душевных конфликтов для понимания болезни и часто длительно предшествовавшим чисто соматическим лечением исходная ситуация совершенно иная, чем при неврозах, при которых применяются классические психотерапевтические методы. Кроме того, иначе формирующиеся психосоматические популяции больных в соответствии с их принадлежностью к разным социальным слоям нуждаются в использовании новых стационарных и амбулаторных форм лечения.
В последние два десятилетия энергично развивались поведенческие психотерапевтические программы, направленные на изменение установок и поведения пациентов, которые применяются при таких тяжёлых заболеваниях, как инфаркт миокарда, рак, а также при ожирении. С помощью этих программ, явно ориентированных на практику, оказывалась помощь самым разным пациентам, при этом были достигнуты успехи, которые могут служить примером для психотерапевтов других школ. В Германии сегодня имеются, с одной стороны, врачи-психоаналитики и психологи, подготовленные в психосоматических университетских клиниках или психоаналитических институтах, а с другой – психологи, получающие научную ориентацию в университетах и также проводящие поведенческую или вербальную психотерапию. Между этими двумя группами специалистов нет тесной связи и интенсивного обмена опытом.
Задача психосоматической медицины состоит в том, чтобы найти связь между психологическими показателями переживаний и поведения и соматическими процессами и полученную картину использовать в терапевтических целях. Психосоматика также решает вопросы прогноза, который определяется при лечении разными методами (см. выше). Уходя корнями в общую медицину, психосоматика вынуждена постоянно расширять свои границы, что неизбежно приводит к поискам новых путей исследования. Вначале значительную роль играли клинические наблюдения, а затем психоанализ создал новое направление. Сейчас к этому присоединяются эмпирические исследования различных специалистов, прежде всего в области психологии и медицины, а также в области психологии развития, психобиологии, изучения поведения животных и т.д. Сегодня важно то, что допускается плюрализм уровней опыта и что научно-исследовательские подходы конкурируют между собой и в то же время остаются открытыми друг для друга.
Психосоматические исследования начинаются с наблюдения за пациентом, с беседы о его переживаниях, истории жизни, общественном положении. Продолжением этой беседы является психотерапевтическое лечение, углубление психоанализа методами свободных ассоциаций, толкования сновидений, изучение отношения больного к внешнему миру в процессе перенесения.
Расширение возможности проверить исходные гипотезы лежит в основе дальнейшего перехода от наблюдения за отдельными пациентами к изучению сплошных представительных выборок. Формализация диагностической беседы в виде стандартизованного интервью позволяет получить более систематизированные анамнестические сведения. Стандартизация оценки заключается в семантико-лингвистическом анализе содержания беседы, что способствует правильному подбору психотерапевтического метода лечения.
Создание гипотез в области психосоматики вначале основывалось на клиническом наблюдении за отдельными больными. Благодаря непосредственному контакту врача и пациента переживания пациента, как и история его жизни, оценивались более глубого. Каждый врач знает, что детальный разговор с пациентом приводит к проникновению в суть его болезни. Психосоматическая связь носит здесь индивидуально-диагностический и индивидуально-терапевтический характер. Она редко повторяется или вообще не встречается у другого пациента с, казалось бы, таким же заболеванием. Оценка отдельных случаев в клиническом опыте не может считаться ненаучной. Однако, опираясь на конкретные случаи, следует очень осторожно делать обобщения по патогенезу и терапии и перепроверять их на более обширном материале. Теоретическая интерпретация собственных данных кажется довольно лёгкой, но её трудно обосновать. При психоаналитическом подходе трудность заключается в том, что предсказания на основе психоаналитического мышления и субъективных представлений сложно проверить другими методами. Однако если дело касается сведений об условиях возникновения болезни или о терапевтическом эффекте, то можно верифицировать и психоаналитические данные.
Психосоматика черпает сведения об условиях развития и особенностях психосоматических заболеваний сначала из отдельных клинических случаев. Гипотезы, основанные на немногочисленных наблюдениях, требуют проверки среди большого количества больных с одинаковым диагнозом. Вспомогательным средством такой проверки являются статистические исследования, цель которых состоит в том, чтобы изучить закономерности возникновения определённых явлений. Эти закономерности относятся к разной частоте одного признака в двух сравниваемых группах пациентов или же к связи двух и более признаков в одной группе. Достоверность каждого статистически обоснованного подтверждения гипотезы возрастает с увеличением числа наблюдений.
При внедрении статистического метода следует опираться на математическую модель, которой пользуются для подсчёта вероятности в математической статистике. Перепроверка гипотезы о той или иной закономерности осуществляется, как правило, непрямым путём, причём устанавливают, что наблюдаемые различия или связи при принятии так называемой нулевой гипотезы (т.е. когда считается, что нет никакого различия или связи) очень маловероятны.
Статистические методы, которые применяются в психологии и медицине, достигли такой сложности, что могут перерасти в самостоятельный вид исследования и отклониться от первоначальной цели настолько, что станут самоцелью. Статистические методы – это только подсобное средство систематического исследования. Давид Киссен, врач, творчески использовавший статистические исследования в психосоматической медицине, заметил: «Статистика – только слуга, но не господин добротного исследования» [D. Kissen, 1966].
Прогностические Исследования (исследование предсказания – исследование ожидаемого)
На основе клинических наблюдений могут возникать гипотезы, которые проверяют путём изучения предсказания. Предсказательная ценность таких гипотез проявляется в том, насколько велико число правильных предсказаний. При этом обращают внимание как на показатели соматического заболевания, так и на психологические показатели. При исследовании ожидаемого оценивают определённые популяции с их соматическими и психическими показателями, которые затем на более поздней стадии заболевания сравнивают с имевшимися ранее психологическими и соматическими показателями.
Психосоматика возникла в историке-медицинском аспекте как антитеза одностороннему органоцентрическому восприятию болезни, которое отрывает человека от окружающего мира. Психосоматика предполагает, что больного человека следует рассматривать как существо, живущее и действующее, со всеми его межчеловеческими отношениями и взаимодействиями с миром, с его культурными нормами и ценностями. В речевом общении с пациентом вначале выявляется его субъективный опыт. Но это вовсе не означает, что психосоматика ограничивается психогенезом как причинной концепцией. Субъективный взгляд и соответственно воспринимаемая среда всегда определяются селективно и с личностным акцентом. Такой взгляд определяется в большей или меньшей мере совместными «телесно-наследственными» качествами личности. Наблюдение за больным и изучение его жизни позволяют установить, хотя и предположительно, что представляет собой формирующее влияние среды (например, в раннем детстве), а что зависит от унаследованного «приданого».
Удивительно, с какой убеждённостью говорят сегодня о решающем влиянии среды, например, при характерологических развитиях, при невротических и психосоматических нарушениях и как столь же убеждённо говорили прежде о значении наследственности. Часто при этом вопрос о взаимоотношении предрасположенности и среды ставится только в плане альтернативы.
В современном психосоматическом патогенезе признаётся многофакторность в объяснении психосоматических заболеваний. Соматическое и психическое, влияние предрасположенности и среды, фактическое состояние окружающей среды и её субъективная переработка, физиологические, психические и социальные воздействия в их совокупности и в дополнение друг друга – всё это имеет значение в качестве разнообразных воздействий на организм, описываемых как «факторы», которые взаимодействуют между собой.
Для психогенных заболеваний, т.е. неврозов, и соматических функциональных расстройств невротического характера, X. Шепанк [Н. Schepank, 1991] в большом обзоре, посвящённом результатам многолетнего исследования наследственности и среды, оценил значение компонентов дисперсии (табл. 1).
Таким образом, на первом месте стоят факторы наследственности (30%). Затем идёт раннее развитие (25%), и, наконец, если объединить все три последующих фактора, то в 40% случаев имеет значение взаимодействие с окружающей средой в последующей жизни. К этим факторам мы ещё вернемся.
При большинстве соматических заболеваний большую роль играют факторы наследственности.
Таблица I Компоненты дисперсии в генезе психогенных заболеваний [Н. Schepank, 1991]
|
Наследственные факторы |
– около 30% |
|
Раннее развитие |
– около 25% |
|
Детство |
– около 15% |
|
События жизни |
– около 15% |
|
Социальные влияния |
– 10% |
|
Прочие |
– около 5% |
Это положение при тщательных количественных исследованиях становится более дифференцированным: для большинства психосоматических жалоб и симптомокомклексов приходится искать формирующее влияние («почему здесь?»), т.е. орган с наследственно обусловленной предрасположенностью (диспозицией). Проявит ли себя диспозиция, перейдёт ли она в проявления болезни («почему сейчас?»), зависит от дальнейшего течения жизни, тех трудностей и облегчений, которые испытывает человек [W. Brautigam, 1990; К. Ernst, 1984]. И перейдёт ли обусловленное диспозицией заболевание
снова в латентую форму, зависит от дальнейших условий жизни, от успеха лечения и не менее часто от социальной поддержки со стороны окружающих.
Наглядным является своего рода естественный эксперимент с рождением близнецов, который при современных методах исследований позволяет найти ответы на вопросы о взаимозависимости предрасположенности и влияния окружающей среды.
Классический близнецовый метод Н. Siemens (1924) основывается, в частности, на сравнении генетически однородных однояйцовых и генетически разнородных двуяйцевых близнецов. У наследственно однородных однояйцовых близнецов отмечается высокая, а у двуяйцовых – низкая конкордантность, что указывает (при статистической обработке) на удельный вес наследственных факторов, в том числе и при психосоматических заболеваниях.
При этом в методическом плане необходимо обращать внимание на следующее:
1. Чем полнее охват серий близнецов, тем важнее их прогностическое значение. Идеальным является охват всех близнецов определённого географического региона или, в крайнем случае, всех близнецовых пар в больничной популяции. Публикация отдельных наблюдений или их подборок скорее будет отражать лишь собственные позиции авторов.
2. Необходимо при наблюдении за этой популяцией близнецов учитывать возраст манифестации заболевания и не спешить с выводами об их конкордантности или дис-кордантности.
3. В отношении психологических факторов часто полагают, что наследственно идентичные однояйцовые близнецы (ОБ) имеют особую, в какой-то мере патологическую ситуацию, например более однообразную среду, чем двуяйцовые близнецы (ДБ) или братья и сестры. Это представление имеет мало оснований, так как судьба ОБ до сих пор не связывалась с определёнными заболеваниями в большей мере, чем в популяции (например, частота шизофрении), и в этих парах не наблюдается накопления психоневротических или психосоматических нарушений.
4. Если классический близнецовый метод основан на представлении о сходстве или даже идентичности влияния среды у близнецов, то для доказательства этого влияния целесообразны два пути исследования: изучение судьбы ОБ, выросших отдельно, и изучение вопроса, в чём расходятся пути развития дискордантных близнецов и какие влияния среды способствуют появлению различий в их развитии (дискордантный анализ ОБ).
Метод обеспечения сплошной выборки принят Датским регистром близнецов, который с 1954 г. пытается исследовать все рождения близнецов в датской популяции [В. Harvald и М. Hauge, 1968]. Другой путь – клинически ориентированные исследования близнецов, как это делает Фершуэр (Verschuer).
Датские исследователи близнецов в своей публикации о степени конкордантности у наследственно идентичных ОБ и наследственно неидентичных ДБ привели данные о рассматриваемых психосоматических заболеваниях (табл. 2).
Примечательным здесь является то, что психосоматическими в узком смысле слова стали те заболевания, при которых выявились чёткие различия. Болезни, при которых эти различия отсутствуют (например, рак), возникают скорее под воздействием неспецифических внешних факторов (пищевые продукты, образ жизни, продолжительность курения и т.д.). Популяции больных близнецов исследовал Фершуэр. Он выбирал в стационарах больных, а затем ретроспективно получал сведения из загсов о рождении близнецов, которых впоследствии систематически обследовали до тех пор, пока они были доступны. При этом отбирали только ДБ одного пола, так как разнополые близнецы составляют иной вариант (табл.3).
Систематический анализ серий близнецов Фершуэра свидетельствуют о конкордантных соотношениях ОБ по сравнению с ДБ.
Поскольку эти серии включали относительно небольшое количество больных, нельзя ожидать полного совпадения результатов исследований В. Harvald и М. Hauge (1968) с результатами Фершуэра. Однако очевидно, что в обоих случаях наблюдается одинаковая тенденция: при так называемых психосоматических заболеваниях существует чёткая дифференцировка между ОБ и ДБ. Если преобладает влияние среды, эта тенденция отсутствует.
Таблица 2 Конкордантность близнецов по определённым заболеваниям при обследовании 4368 пар одного пола в Датском регистре близнецов [В. Harvald и М. Hauge]
|
Заболевание |
Конкордантность |
|
|
ОБ |
ДБ |
|
|
Туберкулёз |
54% |
27% |
|
Ревматическая лихорадка |
33% |
10% |
|
Ревматоидный артрит |
50% |
5% |
|
Бронхиальная астма |
65% |
38% |
|
Инфаркт миокарда |
33% |
27% |
|
Рак |
13% |
14% |
|
Уголовные и мелкие преступления |
53% |
22% |
Таблица 3 Сравнение клинических произвольно подобранных серий близнецов по Фершуэру
|
Заболевание (число больных) |
ОБ |
ДБ |
|
Туберкулёз (381) |
51,6% |
22,2% |
|
Язвенная болезнь желудка (72) |
25,0% |
10,7% |
|
Холелитиаз (40) |
26,6% |
6,5% |
|
Ревматоидный артрит (137) |
28,4% |
8,2% |
|
Бронхиальная астма (39) |
33,3% |
5,6% |
|
Эссенциальная гипертензия (34) |
53,0% |
21,8% |
|
Сахарный диабет (57) |
56,8% |
13,0% |
|
Тиреотоксикоз (49) |
47,0% |
3,1% |
|
Рак (196) |
17,4% |
10,8% |
|
Эндемический зоб (36) |
69,5% |
71,4% |
|
Силикоз (28) |
89,3% |
34,8% |
Благодаря психоанализу влиянию среды стали не только уделять больше внимания, но и придавать больше значения. При этом на первый план выступила оценка нарушений и разрыва отношений. Сейчас постоянно подчёркивается положительное влияние стойких и длительных отношений. Привязанность как основной элемент психоаналитического лечения заняла в последние десятилетия место либидо. Высоко оценивается роль близких людей для развития ребёнка и последующего становления его личности.
Английский психоаналитик Дж. Боулби [J. Bowlby, 1960] убедительно продемонстрировал травмирующее значение разрыва связи детей с воспитателями, который происходит между вторым и четвёртым годом жизни. При этом особое внимание он уделил вопросу, приводит ли это к стойким изменениям личности, постоянной психической лабильности и ранимости, а также ущербности своего «Я».
Оказывается, что более поздние позитивные влияния не могут сгладить прежние травмирующие переживания, о чём свидетельствуют катамнестические исследования «домашних» детей [С. Ernst, 1978]. Остаётся открытым вопрос, сохраняется ли у приютских детей бульшая или меньшая чувствительность или резистентность по отношению к переживаниям потерь при ранней или более поздней разлуке с родителями.
Если рассматривать жизненные ситуации, которые при психосоматических нарушениях считаются основными причинами болезни, то среди них в первую очередь следует назвать переживания в связи со смертью близкого человека, потерей партнёра, переездами, т.е. с переживаниями разлуки. При этом чаще всего развиваются язвенные колиты, болезнь Крона, кардиофобия, булимия, а также онкологические заболевания.
Близнецовые исследования, которые позволяют выйти за рамки констатации и оценки факторов наследственности, свидетельствуют о том, что отношение предрасположенность-среда нельзя выразить в математических показателях. В ряду предсказаний активного влияния среды среди патогенных факторов при неврозах и психосоматических заболеваниях на первом месте стоит ситуация разлуки. Среди прочих факторов называется, в частности, смена воспитателей или отсутствие матери [Н. Schepank, 1971].
Заслуживают внимания наблюдения в плане соииогенеза на примере судьбы близнецов при часто возникающей дифференцировке ролей у наследственно однородных ОБ. То, что наблюдается при психозах и неврозах, возникает и при психосоматических реакциях: доминирующий близнец заболевает реже, чем зависимый, но если он заболевает, то болезнь у него протекает легче. Он витально менее раним, чем его двойник [Н. Schepank, I971].
Эти доминантно-подчинённые отношения у ОБ напоминают опыты на тупайях – очень интересных в социальном плане представителях семейства полуобезьян отряда приматов [Hoist, 1991; R. Bilz, 1965J. Если среди них особи мужского пола скучиваются на небольшом пространстве, то у них очень скоро формируется дифференцировка по рангам, в связи с чем у субмиссивных (подчинённых) или субдоминантных особей обнаруживают повышенную болезненность и летальность.
Ещё одна возможность для уточнения влияния среды на близнецов возникает при исследовании взрослых ОБ, разлучённых друг с другом с момента рождения. Эти исследования суммируются сейчас в одном из научных центров в США, но их число пока слишком мало, чтобы делать прогноз при тех или иных заболеваниях [D. Zimmer, 1989].
Ретроспективное изучение отдельных людей в отношении положительных или отрицательных сторон ранних детских отношений, расцениваемых как следствие влияния воспитателя, наталкивается обычно на трудности при попытке выделить роль предрасположенности и влияния среды.
Неврозы и Психосоматические Заболевания
Если наряду с наследственными факторами описывать как патогенную некую органоспецифическую готовность реагирования больного на однородные влияния среды (например, на раннюю утрату объекта привязанности), то возникает ряд вопросов. В частности, почему это в одном случае приводит к психосоматическому, а в другом – к невротическому заболеванию? Имеются ли общие личностные признаки или особенности влияния среды в анамнезе у пациентов с психосоматическими расстройствами в узком смысле слова, у пациентов с функциональными нарушениями и у лиц, склонных к соматизации? Возможно ли психологическое или социологическое влияние, которое приводит к соматизации? На эти вопросы отвечают эпидемиологические данные, свидетельствующие о большей частоте психосоматических нарушений в низших социальных слоях (см. ниже).
В беседе с психосоматическим больным психотерапевт нередко наталкивается на жёсткое сопротивление попыткам тщательного уточнения истории жизни и болезни. Это объясняется несколькими причинами:
1. Затверженная, «выученная» соматическая интерпретация болезни. Ведущая роль соматических причин не только более приемлема для пациента, но и глубоко укоренена в общественном сознании под воздействием медицинских установок. «Болезнь заключается только в органическом поражении» – так звучит лейтмотив одной из психиатрических школ.
2. Психическая болезнь приьносит чувство ответственности перед самим собой, иногда стигматизацию, соматическая болезнь – наоборот, чувство облегчения. Многие больные испытывают такое чувство, когда узнают об органической природе их заболевания, хотя нередко это означает более тяжёлый прогноз. Предполагается целенаправленная помощь, которую окажет врач, а собственные переживания и поведение больного не принимаются во внимание, больному не дают никаких рекомендаций подобно: «Вы должны изменить свой стиль жизни».
3. Можно представить себе психосоматическую болезнь как генуинно иную форму изживания душевного конфликта, который с раннего детства замешает собой другое, возможно речевое, изживание конфликта. Если при групповой терапии психосоматические больные находятся вместе с невротиками, то обращают на себя внимание серьёзные затруднения, возникающие у психосоматических больных. Они неохотно раскрывают свои чувства, кажутся отчуждёнными, у них слабо развита фантазия. Такие больные нечетко осознают свои чувства, опасения, желания и едва ли в состоянии описать их словами. При критических состояниях словесные реакции у них замешаются действиями: больные ажитированы. убегают, нападают, избегают реальных оценок ситуации, ссылаются на какие-то внешние обстоятельства, на мнения и поведение других людей, оправдывая этим своё поведение. Можно говорить об «эмоциональной безграмотности» психосоматических больных, их эмоциональной необразованности. Психосоматический больной говорит и оперирует «телесными» формулировками, проявляет себя соматической ажитацией, языком органного психосоматического симпто-мообразования.
Такая «эмоциональная безграмотность» имеет довольно длинную историю, она может уходить корнями в раннее детство или иметь наследственное происхождение.
На вопрос о том, существует ли специфический семейный вид средо-вого влияния, предрасполагающий к определённым психосоматическим заболеваниям или же скорее к психосоматическим, чем к невротическим, ответ может быть получен лишь в будущих исследованиях. Методически решение этого вопроса наталкивается на большие трудности. При бронхиальной астме в эмпирических исследованиях всегда описывается сверхзаботливая мать, точно так же учащение случаев ожирения связывается не только у взрослых, но и у детей с принадлежностью к определённому слою населения или к этнической группе, включая родителей и более отдалённых родственников в данной семье.
Нейрофизиологи установили, что побуждения, аффективные переживания и способы поведения контролируются различными отделами мозга. Наблюдения Уолтера Кеннона (W. Cannon) и систематические эксперименты Вальтера Хесса (W. Hess) с раздражением мозговых центров показали, что одинаковые эмоционачьные, вегетативные и гормональные реакции могут быть обусловлены как внешними раздражителями, так и стимуляцией определённых мозговых центров. Эксперименты проводились в основном на подкорковых образованиях – таламусе и гипоталамусе.
В структуре центральной нервной системы лимбическая система играет ведущую роль в регуляции аффективной жизни и поведения, функций вегетативной нервной системы, сексуальных процессов и процессов обучения (термин «лимбический», «лимбус» происходит от латинского limbus – кайма и отражает тот факт, что эта система кругообразно охватывает ствол мозга).
Анатомически мозговые структуры разделяются на промежуточный мозг, поясную извилину, миндалевидное тело и филогенетически старые височные и лобные отделы мозга.
Лимбическая кора воспринимает возбуждения из внешнего мира через чувствительные сферы и воздействует на все вегетативно интернируемые органы (сердце, сосуды, кишечник, мочевой пузырь и гипофиз). Здесь осуществляется регуляция моторики внутренних органов (акты глотания, опорожнения кишечника и т.п.). Лимбическая кора стимулируется ретикулярной формацией в форме повышения или подавления активности.
Известно, что раздражение определённых зон лимбической системы приводит к вспышкам гнева или, наоборот, к торможению влечений и аффектов. При стимуляции определённых участков этой системы возникают неопределённый страх или опасение, направленное на определённый объект, колебания настроения в сторону уныния или печали и, наконец, импульсивное сексуальное поведение.
Воздействие на миндалевидное тело в экспериментах на животных приводит к изменению социального поведения (Хосе Дельгадо – J. Delgado).
Лимбическая система [P. McLean, 1952] в своей основе
является функциональным единством, которому приписывают «активирующие» и
«модулирующие» функции. В этом отношении представляет интерес тот факт, что
анатомически лимбическая система организована билатерально и довольно диффузно.
Эта организация охватывает как филогенетически старые, относительно ригидные
системы, так и филогенетически более новые, лабильные системы, причём обе они
подвержены взаимной интерференции. Это может дать анатомическое и
физиологическое объяснение тому, что почти все психосоматические теории
опираются на факторы ре- и десоматизации, т.е. на оживление онто- или
филогенетически более ранних поведенческих структур, что вызывает затем
относительно стойкие шаблоны реакций («поведение в ситуации страха», 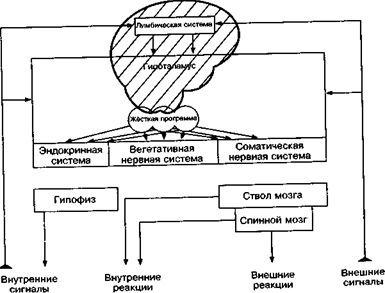 «ярость», «защита», «ригидные формы поведения» [К. Lorenz,
1937]. Наконец, физиология лимбической системы позволяет устанавливать связи
между филогенетически новыми системами, такими, как лобные отделы мозга и ассоциативные
поля, и областями, контролирующими моторику и речь, посредством которых
трансформируются более старые формы поведения. В целом лимбическую систему
следует рассматривать как орган управления соматическим выражением эмоций (рис.
1) и их регуляцией. Воздействие лимбической системы направлено на эндокринную,
вегетативную и сенсорно-двигательную системы. Оно осуществляется через гипофиз
и верхнюю часть ствола мозга и в целом является циклическим, т.е. регулируется
по принципу обратной связи. Это значит, что телесно проявляемые Эмоции изменяют
исходное состояние и в связи с этим достигается определённое выравнивание. Ведущую
роль при этом играют связи между лимбической системой и неокортексом, благодаря
которым внешне события приобретают свою оценку и аффективную окраску.
«ярость», «защита», «ригидные формы поведения» [К. Lorenz,
1937]. Наконец, физиология лимбической системы позволяет устанавливать связи
между филогенетически новыми системами, такими, как лобные отделы мозга и ассоциативные
поля, и областями, контролирующими моторику и речь, посредством которых
трансформируются более старые формы поведения. В целом лимбическую систему
следует рассматривать как орган управления соматическим выражением эмоций (рис.
1) и их регуляцией. Воздействие лимбической системы направлено на эндокринную,
вегетативную и сенсорно-двигательную системы. Оно осуществляется через гипофиз
и верхнюю часть ствола мозга и в целом является циклическим, т.е. регулируется
по принципу обратной связи. Это значит, что телесно проявляемые Эмоции изменяют
исходное состояние и в связи с этим достигается определённое выравнивание. Ведущую
роль при этом играют связи между лимбической системой и неокортексом, благодаря
которым внешне события приобретают свою оценку и аффективную окраску.
Рис. 1. Управляющие и регулирующие функции лимбической системы [R. Schnudt и G.Thewes, 1983].
Пожалуй, в психосоматике нет других областей, которые претерпели бы в последнее время столь драматическое развитие, как нейроэндокри-нология и психоиммунология. Менее чем за 10 лет исследователи обнаружили новые нейроактивные субстанции с их сложными механизмами передачи сигналов, а также неизвестные до сих пор регуляторные системы, так что даже узким специалистам бывает трудно сделать критический обзор по этой проблеме. Среди участников этих исследований в разных дисциплинах (нейроанатомия, нейрохимия, нейрофизиология, молекулярная биология, эндокринология, иммунология, психология, психоанализ, клиническая психосоматика) господствует мнение, что следует ожидать некоего всеобъемлющего взрыва. Как это объяснить?
Иммунные и в меньшей мере эндокринные процессы до сих пор казались в достаточной мере автономными, мало связанными с остальными функциональными системами. Последние данные с очевидностью доказывают, что эндокринные и иммунные функции во всем организме представляют собой интегральные системы с многообразными прямыми и непрямыми связями, особенно с центральной и вегетативной нервной системой, и через них – с окружающим миром. Поиски «медиаторов» – биологических посредников и передатчиков между эмоционально окрашенными восприятиями, психикой и соматическим симптомообразова-нием – впервые оказались весьма полезными. При физической и психической угрозе, голоде и жажде, в регуляции ритма сна и бодрствования, температуры тела и восприимчивости к боли, в сексуальности, равно как и при соматических реакциях на сильные эмоции, – короче говоря, в поддержании гомеостаза организма при меняющихся условиях жизни человека стала очевидной роль нейроэндокринной и иммунной регулирующих систем. Однако «действие» этих активных гормонов, пептидов или клеточных структур осуществляется не само по себе, а скорее благодаря наличию передающих субстанций с сигнальными функциями, связанными в соподчинённый круг регуляции под интегрирующим управлением нервной системы, которая должна обеспечивать адаптацию и выживание индивидуума в окружающей среде. Поэтому можно с оптимизмом ожидать, что с открытием нескольких медиаторов между мотивационными и соматическими процессами можно будет найти недостающее звено, которое объяснит «загадочный скачок от психической к соматической иннервации», о чем Фрейд высказался когда-то весьма скептически: «Мы в этом (скачке) не можем принимать участие».
Психонейроэндокринология и психонейроиммунология представляют собой самостоятельные разделы медицины. То, что в этой главе они описываются совместно, имеет основания. С одной стороны, изначальные границы между обеими областями всё чаще становятся проницаемыми и совместное функционирование обеих регуляторных систем сближает направления исследований. (Многие гормоны, например половые и гормоны щитовидной железы, β-эндорфин, серотонин и не в последнюю очередь глкжокортикоиды, оказывают влияние на иммунную систему, а на поверхности клеток, в свою очередь, имеется ряд чувствительных к гормонам рецепторов.) Что касается других сторон проблемы, то мы не будем их здесь подробно обсуждать. Интересующегося ими читателя мы можем отослать к специальной литературе. Достойные внимания экскурсы в проблемы психоэндокринологии имеются у К. Voigt и Н. Fehm (1990), в психонейроиммунологии – у К. Schulz (1986) и J. Roitt и соавт. (1991). Нынешнее состояние проблемы в психонейроэндокри-нологии отражают сборники D. Hellhammer и соавт. (1988) и Н. Weiner и соавт. (1989), а в психонейроиммунологии – R. Ader и соавт. (1990). Современное понимание социальных и психобиологических факторов при иммунных заболеваниях, при нервной анорексии, а также всеобъемлющее представление о проблемах стресса дано Н. Weiner (1980, 1989, 1991). Подробный анализ иммунных реакций при стрессе дают J. Kiecolt-Glaser и R. Glaser (1991), при депрессивных реакциях М. Stein и соавт. (1991). Из всех исследований видно, что до настоящего времени в области психосоматических исследований ещё мало законченного и много неясного. Так, D. Felten (1991), например, обратил внимание на то, что до сих пор психонейроиммунологические исследования были сосредоточены на негативных жизненных ситуациях (например, «потеря ключевых позиций личности» или «стресс»), в то время как позитивные жизненные состояния (например, удовлетворение, радость или смех) не становились предметом научных исследований. Это наводит на мысль о том, что иммунная система как «орган», защищающий от повреждающих влияний, очевидно, хранит следы воспоминаний и о позитивных, способствующих укреплению здоровья обстоятельствах. Это соответствовало бы выдвинутому A. Antonovsky (1987) «салютогенному принципу» человеческого организма.
Наряду с давно известными классическими гипофизарными, тиреоидными и адренокортикальными гормонами внимание исследователей стали привлекать так называемые нейрогормоны. Это окситоцин, вазопрессин, а также высвобождающие или тормозящие гормоны, образующиеся в гипоталамусе; нейропептиды (в широком смысле это опиоидные пептиды, например эндорфин); тканевые гормоны, например интестинальный гормон, ангиотензин, простагландины и трансмиттеры (переносчики), которые переводят нервные импульсы химическим путём на синапсы, например ацетилхолин, адреналин и норадреналин, серотонин или дофамин (табл. 4). При этом очень важно, что концевое разветвление нейрона почти никогда не содержит только одну передающую субстанцию, в которой представлена обычно одна или несколько групп пептидов. Поскольку управление соматическими процессами регулируется многими субстанциями, этим можно объяснить «"провал" монокаузального рассмотрения психических процессов (например, дофаминовая теория шизофрении)» [К. Voigt и Н. Fehm, 1990].
В общем, несмотря
на целый «пакет» различных соматических (например, состав крови, концентрация
гормонов и т.д.) и психических (чувства, стресс) влияний внутри организма или
извне, в целом оптимальные нейроэндокринные реакции определяются
комплексным взаимодействием отдельных факторов. В каждом случае в
нейроэндокринной модуляции чувств решающую роль ифают нейропептиды как центральной
нервной системы (таламус, гипоталамус, лимбическая система), так и
периферических структур (надпочечники, вегетативная нервная система). Поэтому
представляется необходимой ревизия существующего до сих пор воззрения на
эндокринный механизм течения стрессовой реакции, которая всё ещё
рассматривается как следствие адреналин-норадреналиновой стимуляции [W. Cannon,
1920], причём кортизол приобретает важную, но до сих пор неясную роль. По современным
данным, считается, что образующийся в гипоталамусе фактор, высвобождающий
кортикотропин (кортикотропин-рилизинг-фактор), управляет эндокринными и
вегетативными реакциями на стресс. К. Voigt и Н. Fehm (1990) справедливо предупреждают
о несостоятельности ожидания простых корреляций между эндокринными и
психическими нарушениями. Этому противоречит, во-первых, то, что переживание
или поведение модулируется с помощью ряда сложно
Таблица 4 Нейропептиды, гормоны, нейротрансмиттеры [К. Voigt и Н.
Fehm, 1990]
|
А. Пептиды, которые обнаруживаются в нервной ткани и, вероятно, в ней же продуцируются |
Б. Гормоны, продуцируемые эндокринными клетками |
|
1. Гормоны гипофиза ПОМК-пеп-тиды (АКТГ, гормон, стимулирующий меланоциты, р-эндорфин) Гормон роста Пролактин |
1. Гипофиз Гормон роста ПОМК-пептид Пролактин Тиреоидстимулирующий гормон Лютеинизирующий гормон Фолликулостимулирующий гормон |
|
2. Гипоталамические пептиды Вазопрессин Окситоцин Тиреотропин-рилизинг-гормон Гонадотропин-рилизинг-гормон Кортикотропин-рилизинг-гормон Гормон роста – рилизинг-гормон Соматостатин Проэнкефалин В-пептид |
2. Эндокринные железы Гормоны щитовидной железы (Т3, Т4) Глюкокортикоиды Минералокортикоды Эстрогены, гестагены Андрогены |
|
3. Кишечные пептиды Нейротензин Проэнкефалин А-пептид Вазоактивный интестинальный пептид Холецистокинин-октапептид Субстанция Р Бомбезин Инсулин Глюкагон Панкреатический полипептид Нейропептид Y Секретин |
В. Нейротрансмиттеры, продуцируемые центральными и периферическими нейронами Ацетилхолин Адреналин Норадреналин γ-Аминомасляная кислота (ГАМК) Серотонин Дофамин Глицин |
|
4. Прочие Атриальный натрийуретический пептид Брадикинин Ангиотензин II Карнозин, гомокарнозин Снотворный пептид Кальцитонин-ген-пептид |
|
Понятие «психонейроиммунология» предложено пионером этой научной отрасли Р. Адером (R. Ader), который в ряде экспериментов на крысах впервые обнаружил кондиционированность (обусловленность) иммунной системы и возможность влияния на неё опосредованных через центральную нервную систему процессов обучения и приобретения опыта [R. Ader и N. Cohen, 1975, 1982; R. Ader и соавт., 1991]. В связи с этим должны проявляться тесное переплетение и взаимозависимость трех ре-гуляторных систем человеческого организма, осуществляющих гомеос-таз и адаптацию: нервной, эндокринной и иммунной. Тесное переплетение этих регуляторных систем констатировано в экспериментальных и клинических исследованиях. Так, например, давно известно иммуносуп-рессивное действие глкжокортикоидов, и оно неоднократно использовалось в фармакотерапии. Точно так же влияют на иммунную систему тиреоид-ные и половые гормоны, а также серотонин и многие другие субстанции. Теперь открыты способствующие этому специфические (гормон-) рецепторы клеток иммунной системы.
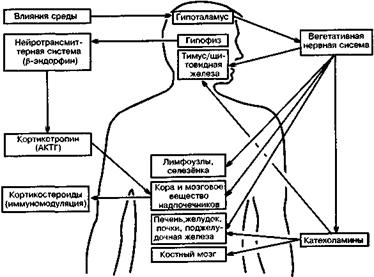 Таблица
5 Системы иммунной зашиты [М. Kerekjarto, 1970]
Таблица
5 Системы иммунной зашиты [М. Kerekjarto, 1970]
|
Иммунная защита |
Гуморальная защита |
Клеточная защита |
|
Неспецифическая |
Комплементарная система Пропердин Лизоцим Интерферон Лимфокины Монокины |
Гранулоциты Макрофаги NK-клетки |
|
Специфическая |
Иммуноглобулины: IgG, IgA, IgM, IgD, IgE |
Т-лимфоциты Т-хелперы Т-супрессоры Т-киллеры |
Рис. 2. Совместное действие психики, центральной нервной, эндокринной и иммунной систем [М. Kerekjarto, 1970].
|
Нервная система |
|
Циркуляторная система |
||
|
|
|
|
||
|
Ткань |
||||
|
Костный мозг Тимус |
Лимфатическая система Селезёнка |
Рутикулоэндо-телиальная система |
||
|
|
|
|
||
|
Клетки |
||||
|
Лимфоциты (многие виды) |
Макрофаги и фагоциты |
Властные и другие клетки |
||
|
|
|
|
||
|
Продукция клеток |
||||
|
Антитела Интерфероны Противовирусные белки Хинины |
Гистамины Циклические нуклеотиды Лимфокины Лимфотоксины |
Хемстаксические факторы Факторы, подавляющие макрофаги Пирогены Другие факторы |
||
|
|
|
|
||
|
Иммунная реакция |
||||
|
Клеточная пролиферация Клеточная миграция Фагоцитоз Цитолиз |
Реакция «орган против хозяина» Воспаление Лихорадка Анафилаксия |
Антибактериальная активность Противовирусная активность Другие системные реакции |
||
|
|
|
|
||
|
Обратная связь через циркуляторную и нервную системы во всех фазах цикла |
||||
Рис. 3. Взаимодействие между центральной нервной системой и органами и тканями иммунной системы [М. Kerekjarto, 1970].
Однако иммунная система не статически стабильна, а динамична и высокореактивна в своих защитных функциях против нагрузок на гомеостаз. Именно это своеобразие приводит к колоссальным методическим проблемам и создаёт такие трудности в исследованиях. Какой целлюлярный субстрат имеет надлежащий и избирательный параметр для исследования психических или социальных перегрузок?
В прежних психоиммунологических исследованиях по преимуществу предпринимались попытки определять через стимуляцию Т- (или В-) лимфоцитов их функциональную способность in vitro. В последнее время появилась возможность количественно определять субпопуляции Т-лимфоцитов и их соотношение между собой: так называемые Т4-вспомогательные клетки (Т4-хелперы), повышающие иммунный ответ через различные субстанции (лимфокины), Т8-супрессоры, подавляющие иммунные реакции; а также цитотоксические Т-лимфоциты, непосредственно уничтожающие инфицированные клетки. Для исследования представляют значительный интерес естественные клетки-киллеры, количественное определение которых в большей мере отражает изменения иммунного статуса, чем, например определение содержания Т4-лимфоцитов. Все эти клеточные субстанции иммунной системы последнее время интенсивно изучаются в экспериментальных и клинических условиях, например при угрожающей или уже наступившей утрате близкого человека, при индуцированном или пережитом стрессе, при депрессии, социальной изоляции и экспериментально вызванной беспомощности, а также при поисках прогностических критериев течения у ВИЧ-инфицированных или уже больных СПИДом [М. Kemeny и соавт., 1989; Н. Weiner, 1989; Rabkin и соавт., 19911. Нередко исследователи вынуждены констатировать, что они только «на пути поисков значения этих данных», как говорят М. Stein и соавт. (1991) в обзоре, посвященном актуальным иммунологическим исследованиям депрессий. И все же, несмотря на ряд методологических трудностей, имеются достаточно весомые достижения, которые можно охарактеризовать лишь кратко.
Преходящее ослабление иммунной системы в смысле иммуносупрессивных изменений наблюдается в самых разных жизненных ситуациях и при различных заболеваниях [J. Kiecolt-Glaser и R. Glaser, 1991]: при остром преходящем стрессе (например, на экзаменах), при длительных нервных нагрузках (например, при разлуке, потере близкого человека, безработице или социальной изоляции), а также при депрессивных состояниях на фоне хронических рецидивирующих инфекционных заболеваний (генитальный герпес, ВИЧ-инфекция/СПИД). Вопрос, насколько это приложимо и к депрессивным заболеваниям в узком смысле этого слова, остаётся спорным [М. Stein и соавт., 1991].
Большое внимание привлекли эксперименты, при которых в тщательно проведённых сериях опытов было установлено, что у крыс после получения ими неотвратимого электрошока развиваются выраженные супрессивные реакции в противоположность животным контрольной группы, которые могли этих электрошоков избегать. Способность крыс сохранять контроль над получением стрессорного раздражителя не только не приводила к иммунной супрессии, но даже обнаруживались признаки более высокой реактивности иммунной системы [М. Zaudenslager и соавт., 1983]. Эти эксперименты позволяют сделать два вывода: 1) такие психологические факторы, как беспомощность и безвыходность, производят массивное повреждающее воздействие на иммунную систему; 2) успешное преодоление трудности даёт противоположный эффект, благоприятствующий здоровью.
В этой связи легко возникает мысль о психотерапевтической или иной стрессредуцирующей способности справляться с ситуацией, усиливать защитные силы и косвенно оказывать благоприятное влияние на угрожающую или уже развивающуюся болезнь самого разного происхождения. Так, катамнестические данные больных, лечившихся у психотерапевтов, уже давно показали, что они в целом меньше болеют, меньше пропускают работу по болезни и реже обращаются к врачам. Но все эти соображения о возможности благоприятного воздействия стресса на иммунную систему – хотя они и актуальны и имеют право на существование – остаются пока на спекулятивном уровне. Между тем первые попытки такого вмешательства уже имеются: известно, например, что с помощью гипноза как техники релаксации пытаются добиться улучшения иммунных показателей. Но здесь всё ешё остаются многочисленные проблемы, в том числе и методические. Только будущее покажет, вправе ли мы надеяться на реализацию этих заманчивых ожиданий.
В настоящее время благодаря более совершенной диагностике и эффективному лечению всё большее количество людей могут долго жить даже при очень тяжёлых заболеваниях. Врачу необходимо иметь хотя бы представление о том, как переживаются самим больным лёгкие и тяжёлые заболевания, каковы типичные механизмы переработки острых и особенно хронических болезней. В связи с этим и появился новый предмет исследования – преодоление болезни. Речь при этом идёт не только о повышении качества жизни больного. Помогая больному выработать адекватное отношение к своей болезни, мы тем самым можем положительно влиять на её течении. Преодоление – одержание победы над болезнью – становится в последние 20 лет новой, всё более актуальной темой в психологической медицине и психосоматике. Понятие «преодоление» с различных позиций рассматривается как дополнительное в рамках психоаналитической концепции защиты. Поскольку оно недостаточно чёткое, его используют как объединяющее понятие защиты и преодоления или как аналог понятия защиты.
Современное, повсеместно принятое понятие «преодоление» [коупинг (coping), от англ, to cope – побеждать, одолевать] можно истолковать приблизительно как «преодоление стресса» или, в связи с вызываемыми болезнью трудностями, как «преодоление болезни». В отличие от защитных механизмов процессы преодоления следует понимать как преимущественно сознательные, не автоматизированные, а скорее ориентированные на переживания, чем на поведение, сосредоточенные на переработке внутренних или внешних конфликтов или отягощающих ситуаций. В период развития психоанализа в качестве защитных механизмов описывали борьбу противоречивых сил, интрапсихических неосознанных процессов. Такого рода трактовки встречались ещё в 50-х годах, пока не появилось программное исследование R. Lazarus «Психологический стресс и процесс преодоления» (1976), посвящённое систематическому изучению процессов преодоления. Автор прежде всего пытается разъяснить имеющиеся индивидуальные варианты реакций на преимущественно внешние отягощающие ситуации с помощью различных оценок степени их тяжести – разных уровней преодоления. Среди многообразных жизненных событий в рамках концепции представляют особый интерес хронические соматические заболевания. В ранних работах по преодолению исследовались по преимуществу стабильные способы преодоления, которые (например, репрессия – сенситизация, т.е. повышение чувствительности) рассматриваюсь в основном в свете психоаналитических концепций (например, вытеснение, отказ). В целом очевидно, что слишком длительное преодоление различных реакций можно объяснить хотя бы частично интер- и трансакционной концепциями, которые опираются на факт постоянного колебания значимости фактора ситуации и попыток её преодоления. В более современной, идущей от R. Lazarus трансакционной концепции преодоления основное значение в преодолении придаётся когнитивной оценке, т.е. адекватному или искажённому восприятию собственной болезни, а также врачебному суждению и мерам по отношению к этой болезни. Эта концепция учитывает также способ действий больного и характер его эмоционального реагирования на заболевание. Подчёркивается постоянное взаимодействие изменчивых условий ситуации и способов её преодоления [М. Beutel, 1988].
Концепция преодоления отличается от предыдущих психосоматических концепций своей эмпирической направленностью, которая предусматривает изучение реального поведения наряду с самочувствием, а также определение самооценки пациента с помощью опросника и иных тестов.
Ценный вклад концепции «стресс – преодоление» заключается в том, что оценка больным характера и тяжести своего заболевания и его последствий решительно меняется. И врачами хронически больной не рассматривается ныне как беспомощное и обречённое существо, склонное к непродуманным и ошибочным решениям, что неизбежно приводит к психопатологическим реакциям. Подчёркивается значение конструирования представления о субъективно непереносимой реальности и в то же время активной борьбы с болезнью. Действительно, у большинства больных и в их социальном окружении удаётся добиться хотя бы удовлетворительной адаптации к болезни и её последствиям. Использование возможности активного преодоления позволяет добиться понимания болезни и снятия с неё табу. К тому же пациент постигает значение социальной помощи и поддержки как социальных рычагов воздействия на своё состояние.
Хотя сравнительные данные изучены только частично, они обнаруживают существенное родство психосоциальных реакций и форм переработки у разных групп хронически больных. Сюда относятся стойкость или преходящий характер нарушения самочувствия, изменение отношения к своей личности, затруднения в контактах с семьей и партнёрами, недостаточная обязательность при соблюдении врачебных предписаний и рекомендаций, а также профессиональная и социальная ущербность, снижение активности, в том числе в использовании свободного времени, и сокращение социальных контактов. Широко распространённое мнение об отрицании своей болезни как главном механизме её переработки у хронически больных можно считать лишь отчасти обоснованным. Имеются разные толкования этого явления: иногда оно трактуется слишком одномерно как переработка болезни путём смирения с нею или отрицания её наличия. Вопреки прежним представлениям о пользе такой переработки, ныне указывается на то, что отрицание болезни может иметь положительное значение лишь в определённых ситуациях и формах этой болезни (например, при интенсивной терапии сердечного заболевания), а в других (например, в период кардиологической реабилитации) приобретает неблагоприятный характер.
Вопрос об обусловленных болезнью процессах приспособления окончательно ещё не решён. Традиционная переоценка роли устойчивых черт личности в новых работах, посвящённых проблемам приспособления, уступает место изучению ситуационных неспецифических для болезни или преувеличенно оцениваемых факторов (например, большая длительность болезни, неблагоприятный её прогноз или слишком высокая степень причиняемого ею ущерба), которые скорее обусловливают общий характер процессов преодоления у разных групп больных. Наряду с этим необходимо учитывать специфические для болезни сложности, в том числе негативные социокультурные стереотипы в отношении неизлечимости болезни, скрытое озлобление, представление больного о возможных путях заражения раком или СПИДом, что затрудняет процессы преодоления. В клиническом аспекте акцент также перемещается на попытки психологической диагностики преодоления, учитывающие затруднения в преодолении болезни из-за сохраняющейся её тяжести, недостатка компенсаторных возможностей и ложности избранной больным тактики преодоления болезни.
Задачей научной эпидемиологии являются установление частоты определённых заболеваний, их подразделение по группам населения, культурам или социальным слоям и объяснение этого. Такие эпидемиологические данные указывают на возможные варианты влияний и последствий (факторы риска) и определяют истинную потребность в диагностических и терапевтических мероприятиях. Тем самым создаются важные показания для профилактики и планирования мероприятий в системе здравоохранения.
Все эпидемиологические показатели связаны с предшествующими разграничениями, определениями и установками, от которых они отталкиваются. Изменчивость соматических, психических и социальных показателей делает особенно затруднительными эпидемиологические исследования в области психосоматической медицины.
1. Всегда нужно выяснять, как определяет исследователь психосоматические нарушения: включает ли он сюда заболевания психического происхождения с органическими нарушениями, состояния с соматическими жалобами без органического субстрата, душевную переработку основного соматического заболевания или же трактует понятие психосоматических нарушений столь широко, что включает в них даже соматические жалобы здоровых людей. В раде эпидемиологических исследований нет чёткого разграничения психосоматических нарушений и неврозов.
2. Именно в психосоматической медицине решающим являются позиция исследователя и вытекающая из неё трактовка наблюдений. Частота психосоматических нарушений оценивается очень различно в рамках определённых групп населения вне медицинской службы (так называемые популяции риска) – у врачей общей практики, врачей-специалистов, в районных больницах или в университетских психосоматических клиниках (так называемое отношение в соответствии с требованиями).
Различие между наличием (инцидентностью), т.е. количеством появившихся за определённый период времени случаев болезни, и преобладанием, т.е. числом случаев болезни, имеющихся в популяции риска (на конкретное время – «преобладание в данный момент» или в определённый промежуток времени – «преобладание по протяжённости»), для психосоматических расстройств особенно значимо. Психосоматические нарушения, как и неврозы, могут протекать у одних людей хронически, а у других людей или при других формах болезни – как кратковременные кризы или реакции.
Если исходить из психотерапевтических потребностей людей, которые когда-либо в своей жизни имели психически обусловленные соматические или невротические жалобы, то это привело бы к чрезмерному «психологизированию* в медицине. Следствием стало бы искусственное завышение потребностей в психотерапии, и жалобы, «вырастающие» из «общего несчастья», по Фрейду, стали бы предметом терапии.
Если расценивать всех людей с соматическими жалобами без органической основы, которые, вероятнее всего, обусловлены психическими или социальными конфликтами, как психосоматических больных, то это привело бы к слишком большому количеству психосоматических случаев. Обычно соматические жалобы такого рода определяются как вегетативные нарушения (вегетативная дистония, психовегетативный синдром, вегетативная лабильность, функциональные нарушения и т.д.).
Заслуживает внимания большое эпидемиологическое исследование [Н. Schepank, 1987], в котором по принципу случайной выборки в 1979 – 1982гг. врачами и психологами были детально опрошены 600 жителей Мангейма в отношении их психического и соматического состояния здоровья и истории их жизни. Среди них было равное число мужчин и женшин в возрасте 25, 35 и 45 лет. Во время часовой беседы вначале определялись частота тех или иных диагнозов и их место в lCD-катего-рии диагнозов (в момент преобладания психосоматических нарушений, т.е. имеющиеся в последние 7 дней соответствующие жалобы и поставленный диагноз). Следующим шагом было выделение группы случаев, т.е. нарушений, достигающих степени болезни.
У 109 (18,15%) опрошенных, имеющих соматические жалобы, был установлен диагноз, имеющий отношение к психическому. У 60 (10%) были констатированы функциональные соматические нарушения (головная боль, нарушения сна или аппетита). Менее чем половину случаев в обеих группах (7,81 и 3,8%) по степени тяжести можно было отнести к заболеваниям. Наиболее частым диагнозом были желудочно-кишечные заболевания, а также болезни сердечно-сосудистой системы, мышечной и костной систем, кожи и др. Обе психосоматические группы количественно были больше, чем группы с другими психогенными нарушениями – психоневрозами (10,66%), расстройствами личности (9%), а также алкоголизмом и наркоманиями (3%). Однако в трёх последних группах количество истинных заболеваний было несколько выше и составляло 14,4% против 11,6% в психосоматических группах и при функциональных жалобах. Выявлены также половые различия: женщины преобладали при различных психосоматических, особенно функциональных, синдромах, а также при психоневрозах, у мужчин же чаще ставили диагноз нарушений личности и алкоголизма. Исследователи констатировали также, что при первых психосоматических и невротических диагнозах и случаях заболеваний сверх ожидания часто выявлялась ранняя детская невротическая симптоматика.
Данные этого исследования были подтверждены катамнестическими наблюдениями через 3 года [Н. Schepank, 1990], при которых выборочные пробы были проведены путём опроса 44 лиц из ранее обследованной группы. Психосоматические расстройства были подтверждены у 8,52% обследованных, причём указания на относительные колебания от неболезни к болезни выявлялись у 8,9% и в обратном направлении – у 9,1%. Количество психоневрозов и расстройств личности не намного отличалось от изначального (всего 17,2%).
Конечно, такие наблюдения сами по себе недостаточны для использования и планирования медицинской помощи. Исследователи сами указывают, что психогенные заболевания имеют не только скользящий континуум возможных степеней тяжести при манифестации болезни. Имеются широкие переходы к жалобам также среди здоровых людей. Невелика готовность воспользоваться советом специалиста и его установкой и добиваться психотерапевтического лечения. Она не находится в прямой зависимости от реальной потребности в такого рода помощи даже в хорошо обеспеченных медицинскими услугами регионах. Обращает на себя внимание тот факт, что даже люди с хронической симптоматикой и длительно проводившимся соматическим лечением о психотерапевтических методах лечения узнают впервые. Вопрос о том, имеется ли соматическая патология и насколько она действительно является болезнью, не могут решать порознь ни больной, ни врач; он решается только путём взаимодействия их обоих.
В любом случае большое значение имеет то, считает ли сам человек себя больным. Карл Ясперс замечает по этому поводу, что то, что в целом могло бы считаться болезнью, меньше зависит от мнения врача, чем от суждения пациента и от господствующего в данной культурной среде мнения. Болезнь, по Ясперсу, – это понятие общественное, а не научное. Это означает, что нет общепринятого понятия и чёткого отграничения болезни, которые можно дать совершенно объективно.
Во врачебной практике ожидается более высокая психосоматическая заболеваемость. Многие из этих заболеваний в ряде стран, в том числе в Германии, до сих пор относятся к психическим. Один и тот же случай психосоматического заболевания может по-разному оцениваться в исследовательском центре, врачом общей практики и при вышеупомянутом эпидемиологическом исследовании. Например, 13 врачей обследовали 822 больных в аспекте их жалоб и принадлежности их заболеваний к психосоматическим. Наряду с 35% расстройств, оценённых ими как психические, они нашли, по мнению экспертов, психосоматические нарушения лишь у 11% обследованных [A. Zintl-Wiegand и Е. Cooper, 1979]. Это немногим больше, чем число нарушений, обнаруженных при эпидемиологическом обследовании населения несколько лет спустя. Исследования показали, что врачи общей практики находят психосоматические нарушения у своих больных только в 4% случаев и что по сравнению с этим у больных с неврозами этот диагноз ставится значительно чаще. Это означает, что бульшая часть больных с психосоматическими расстройствами обращаются к врачам общей практики, у которых они и получают длительную помощь и лечение. Можно опасаться, что из-за несоответствия между наличием заболеваний и нуждаемостью в психосоматическом лечении и в специалистах таких пациентов будет слишком много.
Проведено многолетнее исследование на базе 9 терапевтических отделений больниц в Гамбурге [U. Stuhr и A. Haag, 1989|. После того как из общего числа больных (521) были отсеяны пациенты в возрасте старше 80 лет, алкоголики, суицидальные больные и больные, отказавшиеся от исследования, а также те, у которых наступило ухудшение общего состояния, оставшиеся 154 больных были опрошены по схеме полустандартизованного интервью, которые затем были проанализированы независимыми экспертами. Кроме того, были изучены по жизненным событиям и диагнозы при направлении и при выписке из больницы. У 48,3% интервьюированных больных был установлен психосоматический генез заболевания, ставшего причиной госпитализации [U. Stuhr и A. Haag, 1989]. Эти данные однозначно совпадают с 10 другими наблюдениями психосоматических заболеваний в стационарах, в которых доля этих больных составила 41,8%. Как сильно зависят такие данные не только от структуры и местоположения клиники, но и от определения «психосоматический» и техники постановки диагноза, показывает разброс данных в этих 11 исследованиях от 5,1 до 66,8%. Более точные этиологические оценки даны в гамбургских исследованиях, где наряду с разрешающей ситуацией и самооценкой больного учитывались ранние, относящиеся к детству психические трудности и оживление этой ранней травмы в качестве индикатора психосоматических связей. Существенное значение имеет вывод: при хронизации заболевания, длительность которого превышает 2 года, мотивация больного заниматься своими проблемами снижается, а через 10 лет вообще исчезает.
При дальнейшем наблюдении становится очевидным, что в возрасте старше 65 лет пациенты всё реже указывают на психосоматические связи и всё меньше готовы согласиться с таким объяснением. Всё более явственным становится значение психосоциальных проблем, изоляции, вопросов жилья, потребности в заботе, т.е. недостаток социальной поддержки, что значительно влияет на настроение и состояние больных [A. Haag и соавт., 1989].
Что касается болезненного состояния и соматических заболеваний, то корреляции между наличием тяжёлых признаков болезни и тенденцией рассматривать себя как больного не выявлено.
Г. Плюгге (Н. Plugge) описал 79-летнего мужчину, изобретателя, который пришёл в поликлинику, чтобы получить справку о том. что он нуждается в уходе. Пациент подчёркивал, что у него нет никаких жалоб, а справка ему нужна, чтобы попасть в престижный дом для престарелых, в котором как раз появилось свободное место. Холостяк, он в своём возрасте уже устал от бесконечных уборок, самообслуживания, приготоачения пищи, штопки носков и т.п. Он должен экономно расходовать своё время, потому что у него ещё много работы, с которой он скорее справится в доме для престарелых. Объективно у пациента были выявлены выраженная миокардиодистрофия, расширение границ сердца с мерцанием предсердий, лёгочный застой и отёки. При опросе выяснилось, что больной задыхается при подъёме по лестнице, ночью 2 – 3 раза встает мочиться, у него отекают ноги (он объясняет это ношением тесной обуви). Но он не чувствует себя больным и не предъявляет никаких жалоб.
Различия в определении частоты психогенных связей во многом зависят от концепции наблюдателя относительно психогенеза, методов наблюдения и оценки его результатов, а также от оценки концепции болезни самим пациентом. Психосоматические исследования, их практика и профессиональная установка в последние годы имеют тенденцию к значительному преобладанию психогенеза и поисков «психоэтиологических следов» [F. Muthny и U. Koch, 1989]. Исследователи исходят из того, что многие ситуационно обусловленные или связанные с конфликтами соматические болезненные проявления не диагностируются и могут исчезать без лечения. Психосоматика теперь приобретает новые задачи в связи с проблемой психологического преодоления при тяжёлых соматических заболеваниях, число которых чрезвычайно велико. Этим пациентам и прежде всего врачам, которые в конечном счёте и должны заниматься этими больными, нужна помошь, которую и предлагает психосоматика, а именно: обдумать и выразить готовность к сотрудничеству терапевтов и психосоматиков.
Многие годы господствовало мнение, что психосоматические болезни принадлежат к болезням цивилизованного мира. Считалось, что высокий западный уровень жизни чреват этими болезнями цивилизации и что у «детей природы» и в развивающихся странах таких болезней нет или они редки.
Хотя всеобъемлющих транскультурных исследований пока нет, мы всё же располагаем указаниями на то, что психосоматические заболевания в узком смысле слова, как и психосоматические варианты внутри разных нозологических групп, а также тенденцию к соматизации психосоциального конфликта можно обнаружить и у нецивилизованных народов. Во всяком случае установлено, что эссенциальная гипертензия относительно часто встречается у живущих в резервациях южноафриканцев. У народов Уганды при аутопсии часто обнаруживаются язвенные рубцы, причём имеются различия между разными племенами. На основе данных ВОЗ можно сказать, что язвенная болезнь ныне наблюдается во всём мире.
Вегетативные неврологические нарушения среди народа йоруба в Нигерии обнаруживаются так же часто, как и у жителей Нью-Йорка или населения Канады [D. Leighton и соавт., 1963]; это прежде всего головная боль, внутреннее беспокойство, нервозность, головокружения, расстройства сна, боль в сердце. Впрочем, имеются также указания на разную частоту тех или иных жалоб. В Индии на общее чувство слабости жалуются 60% мужчин и 80% женщин; кроме того, мужчины здесь очень часто жалуются на снижение потенции. М. Pflanz (1967) в своих наблюдениях отмечал запоры у мужчин в Гане и Индии чаще, чем в Гисене.
Многое указывает на то, что утверждения о «бесконфликтной» жизни нецивилизованных народов, свободных от психических нарушений и психосоматических заболеваний, связанных с западным образом мышления и западным стилем жизни, имеют в своей основе притязания на власть и пророчества церковных проповедников. Дифференцированное сопоставление собственной цивилизации и иностранных культур указывает на то, что частота психических и психосоматических симптомооб-разований различается в разных социальных группах, что может существенно помочь в понимании социальной основы этих нарушений.
Вместе с тем психосоматические связи обнаруживаются в таких странах, как Новая Гвинея. Бартон Бредли (В. Bradley) описал изменение за последние 30 лет спектра болезней у 80% из 3 млн сельских жителей Новой Гвинеи. После обретения этой страной независимости с формированием западной системы воспитания, экономическими преобразованиями и возникшими неожиданными трудностями появилась такая практически неизвестная ранее патология, как повышенное артериальное давление у взрослых, бронхиальная астма и экзема у детей, причём все случаи заболеваний отмечаются в «образованных» семьях, где глава семьи – учитель или служащий. В областях, где западная цивилизация внедрилась наиболее интенсивно, очень распространились пептические язвы со всеми их осложнениями. Однако случаев язвенного колита не наблюдалось. Психоневрологические нарушения, прежде всего в виде ипохондрии, широко распространены во всех слоях населения.
При эпидемиологических исследованиях, проведённых среди эскимосов Гренландии, у 8,1% обследованных обнаружены психосоматические заболевания в виде вегетативных расстройств. Такие заболевания, как язвенная болезнь и бронхиальная астма, оказались редкими. О нарастании числа вегетативных расстройств свидетельствуют также исследования, проведённые в Алжире, Западной Нигерии, у племени зулусов, в Кении, в Индонезии (на Суматре) и в Перу [М. Pflanz, 1961]. Однако об их частоте пока ещё трудно составить представление из-за очень различающихся условий обследования и отсутствия чётких диагностических критериев.
При соблюдении дифференцированности наблюдений психических и психосоматических нарушений подготовленными специалистами были обследованы репрезентативные группы населения в Нью-Йорке (исследование в Мидтаун-Манхеттене) [Michael, 1960] и в Канаде (исследование в графстве Стирлинг) [D. Leighton и соавт., 1963]. Это была репрезентативная выборка из общей массы населения, т.е. не обычное врачебное обследование, так как при наличии каких-либо нарушений регистрировалась также принадлежность к тому или иному слою населения. Обнаружено существенное преобладание психосоматических симптомов в низших слоях населения по сравнению со средним и высшим слоями (в Канаде только у женщин). Отмечена связь частоты соматических жалоб и симптомов с социальными кризами внутри данной общины. Впрочем, остаётся открытым вопрос, не отмечают ли чаще представители низших слоев населения плохое самочувствие в виде соматических ощущений. Наиболее часто психосоматические жалобы в канадских опросах были связаны с желудочно-кишечным трактом, затем следовали жалобы на нарушения деятельности дыхательной и сердечно-сосудистой систем, головную боль.
Результаты этих эпидемиологических исследований подтверждают более ранние наблюдения американских психиатров и социологов [L. Freedman и A. Hollingshead, 1956/57], которые также отметили более частые соматические жалобы среди больных, принадлежащих к низшим слоям населения и находящихся на психотерапевтическом лечении. В то время как уровень конфликтов в высших классах касался в основном душевных переживаний, у низших слоев это были чаше конфликты и трудности, связанные с отношениями на работе, в семье и с соседями.
В наблюдениях немецких авторов [D. Beckmann и соавт., 1977] установлена зависимость тенденций соматизации от пола и возраста, но не от образовательного уровня населения. Образование является показателем принадлежности к социальному слою, а высшее образование в старшей возрастной группе скорее является исключением и имеет совсем иную ценность, чем у молодёжи.
В описании истории психосоматической медицины Лаин Энтральго отметил: «Искусство лечения, каковым бы оно ни было, во все времена являлось психосоматическим, и оно должно быть таким, невзирая на вид и характер патологии». Здесь обнаруживается дилемма, которая стоит перед врачом с давних пор и до наших дней: у каждого больного, несмотря на единство телесного и душевного, необходимо создать модель болезни, отражающую соматические и психические данные. Врач сталкивается с дифференциацией души и тела и с восходящим к Декарту противоречием, которое должно объединить существующую реальность здорового и больного тела и реальность душевных переживаний одномоментно и в разных проявлениях. То, что в телесном плане ещё представляется вполне уловимым (толстый, флегматичный, мало думающий и хорошо спящий ночью персонаж Шекспира), во всей полноте проявляется, по статистическим данным, в соматических данных и душевных качествах при ожирении.
При обследовании организма, этой «большой тайны», по словам Эт-тингера (Oettinger), врач как в сфере физиологии, так и в сфере патологии сталкивается с биологическими структурами и системами, которые обеспечивают мышление и поступки. Любая теория в медицине стоит перед многообразием и необозримостью естественных процессов, которые выходят далеко за рамки человеческого организма. Духовная сущность больного раскрывает иную силу и притягательность, которые особым образом аффективно привлекают и вдохновляют врача. В оценке душевного мира (сознательного и бессознательного, внутренней жизни, эмоциональности и избирательного восприятия окружающего) возникает больше вопросов, чем возможно дать на них ответы. Наблюдения за тем, как представляются в течение жизни человека его здоровье и болезнь, и попытка их психосоматического толкования приводят ко всё новым вариантам теоретического осмысления. Создание планов и моделей, способных имитировать действительность, не бывает однозначным и может оказаться бесполезным. Впрочем, даже сомнения в прогрессе не мешают считать, что новые модели делают ненужными все предьщущие.
Здесь необходимо представить сначала телесно-душевные теории личности, в которых физические типы конституций определяются в их связи с душевным состоянием. Затем речь пойдёт о теориях конфликтов, в которых внешние вредности и/или внутренние конфликты выделяются как психосоматические причины и модели болезни. Наконец, будут представлены схемы, в которых делаются попытки как в целом, так и в деталях сопоставить телесные и душевные свойства, оценить психосоматические заболевания и их связь с внешним миром. При этом человек рассматривается не изолированно, а в его связях с гуманитарно-биологическим и социально значимым внешним миром, который он в качестве субъекта переживает как активно, так и пассивно. Человеческие болезненные состояния и психосоматические теории болезней ведут, таким образом, от антропологических проблем к миру человека в целом.
Психосоматика уже давно признавала за определённым типом личности склонность к определённым заболеваниям. В древности Гиппократ, а затем Гален описали людей с разными видами темпераментов – сангвиников, холериков, меланхоликов и флегматиков. Эти соматопсихические конституции связываются со склонностью к определённым болезням. Например, сангвиники склонны к болезням кровообращения, холерики и флегматики – к болезням жёлчных путей и т.д. Это положение нашло дальнейшее развитие в психологической теории конституции Эрнста Кречмера (Е. Kretschmer), согласно которой у лептосомов ожидается склонность к туберкулёзу лёгких и гастритам, у пикников – к хроническому ревматизму, атеросклерозу и болезням жёлчных путей, у атлетиков – к эпилепсии и мигреням. Аналогичным образом Уильям Шелдон (W. Sheldon) с помощью психологических тестов выявил у церебротоников, эндо- и мезоморфных лиц телесно-душевные связи с определёнными особенностями личности. Например, при инфарктах миокарда обнаружено не только преобладание лиц мезоморфного типа, но и психические особенности в виде экстраверсии, свойственные соматотонии.
Классические психосоматические работы этого характерологического направления принадлежат американскому врачу Флендерс Данбер (F. Dunbar), которая в результате непосредственных клинических наблюдений определила у 80% людей, имевших повторные несчастные случаи, характерный личностный профиль, который она назвала «личность, склонная к несчастьям». Это импульсивные, ведущие неупорядоченный образ жизни, любящие приключения люди, которые живут одним моментом, а не Для будущего, поддаются любому спонтанному порыву, не контролируют свою агрессивность в отношении других людей, особенно пользующихся авторитетом. При этом они проявляют тенденцию к самонаказанию, исходящую из неосознанного чувства вины. Этому профилю личности
Данбер противопоставляет личность, склонную к ангинозным жалобам и развитию инфаркта миокарда. Такие люди описываются как выдержанные, способные к деятельности с большой последовательностью и самообладанием, которые в состоянии отказаться от непосредственного удовлетворения своих потребностей ради достижения отдалённой цели. В современной медицине применение этого подхода приобрело большое значение в исследовании определённой типологии «личностей риска», как это, например, предлагает рабочая группа R. Rosenman и М. Friedman (1964, 1966) в разработке для лиц с угрозой развития инфаркта миокарда (так называемого поведения типа А) – концепция, которая и сегодня привлекает большое внимание. Такие описания встречаются во многих исследованиях личности [W. Sheldon и S. Stevens, 1942; F. Dunbar, 1943]. Можно задать вопрос, не является ли в своей основе столь оживлённо обсуждаемая с 70-х годов модель алекситимии современной версией типологии личности. Но мы предпочитаем это положение представить в рамках модели конфликта.
В чём состоит польза характерологически ориентированных направлений и личностной типологии? Ответ на этот вопрос можно сформулировать следующим образом: люди с разной физической конституцией имеют разные характеры и страдают разными заболеваниями. Иначе говоря, имеются определённые лица, которые заболевают определённым образом. Благодаря характерологически ориентированным типологиям личности для определённых болезней был впервые разработан тип личности, объединивший в себе соматическое и психическое. Слабость этих типологий заключается прежде всего в статичном характере определяемых признаков, которые обычно не имеют связей с историей жизни личности и её социальным развитием. Другим недостатком является то, что увязывание такого личностного качества с определённой болезнью ещё ничего не говорит о его роли в патогенезе. Ни в коем случае нельзя выводить из этих корреляций этиологические связи. Разве мало типических свойств пациента зависит от болезни и её лечения, например регрессивное развитие личности, наступающее лишь вторично, вследствие многолетней изоляции, бездеятельности или иных связанных с болезнью неблагоприятных жизненных ситуаций? Именно при хронических заболеваниях чёткое знание болезненных форм поведения с их специфической стратегией преодоления («болезненное поведение» и «преодоление») обязывает при проведении психосоматических исследований проявлять особую осторожность в оценке ретроспективно выявляемых личностных типологий.
В заключение следует отметить, что характерологически ориентированные направления оценивают описательными методами, например с помощью опросников, метрических и прожективных личностных тестов, данные которых можно сопоставлять и увязывать с психосоматическими симптомами и группами заболеваний. Сообщаемые при этом сведения обычно точны, но они не связываются с историей жизни, конфликтными ситуациями и историей заболевания у пациентов и нуждаются в дальнейшей интерпретации в рамках более широкого психосоматического понимания болезни.
При исследовании влияния жизненных ситуаций, способных вызвать конфликты и возникновение психосоматических симптомокомплексов, можно распознать две линии развития, которые происходят из различных горизонтов опыта и традиций, даже если они потом частично переплетаются. Речь идёт, с одной стороны, о психоанализе Зигмунда Фрейда и его последователей (см. ниже), а с другой – о возникшем во внутренней медицине направлении психосоматически мыслящих интернистов, таких, как, например, Густав Бергман (Берлин), Л. Крель и В. Вайцзеккер (Гей-дельберг), а также Т. Икскюль (Гисен, Ульм). В то время как указанные авторы каждый по-своему исследовали до сих пор не решённую проблему большого числа больных с функциональными нарушениями без соматических оснований (так называемые функциональные нарушения), психоанализ предложил ряд моделей возникновения соматических симптомокомплексов на почве душевного конфликта.
Теория и практика психоанализа представляют собой многослойную систему, которую нельзя представить исчерпывающим образом. Исторически важно, что благодаря Фрейду был создан новый практический подход, который открыл возможность лечить болезненные состояния в их психосоматическом аспекте. Было утверждено значение преморбидного, особенно раннего детского, развития для душевного и телесного созревания и здоровья, значение психических конфликтов для патогенеза и вообще влияние эмоциональных факторов (особенно привязанностей и разлуки, а также сексуальных и агрессивных конфликтов). К тому же был сформирован арсенал понятий, позволяющий врачу систематически углублять познание значения душевной сферы для телесного проявления заболевания.
Прежде чем будут рассмотрены три уходящие корнями в психоанализ теории, следует назвать некоторые важные перспективы связанных с ними психоаналитических наблюдений.
1. Душевные и телесные переживания понимаются только в рамках временного, биографически детерминированного ряда развития (генетическая точка зрения). Этот ряд начинается в раннем детстве и проходит через пубертатный период к зрелому возрасту. Первоначальное представление о почти исключительном значении ранних детских конфликтов в процессе развития в современном психоанализе расширено за счёт ориентации на более всеобъемлющее учение о развитии индивидуума в совокупности с его окружением. Развитие проходит ряд ступеней, кризисных точек, на которых возможны фиксация и впоследствии возврат к ним – регрессия. Путь развития в детстве связан с созреванием определённых влечений, после чего на различных уровнях влечений происходит телесное и душевное созревание.
2. Психоанализ создает иерархию психических структур (топическая и структурная точки зрения). При этом определяются более и менее дифференцированные, близкие к телесным или отдалённые от них инстанции переживаний и поведения: первичный прочесе – вторичный процесс; бессознательное – предсознательное – сознательное; «Оно» – «Я» – «сверх-Я». В различных жизненных ситуациях – в периоды гармонии или кризов, при удачах и катастрофах – в одних случаях преобладают более дифференцированные, а в других – элементарные структуры переживаний и поведения. В благоприятных случаях достигается прогрессия в смысле дифференцированного приспособительного разрешения конфликта или наступает регрессия, которая нередко бывает связана с соматизацией.
3. Психоанализ развил на фоне индивидуального созревания влечений дифференцированную психологию «Я» и аутопсихологию, из которых вытекает, что сила «Я» или его слабость представляют важное условие удачи или неудачи разрешения конфликта, так как слабость «Я» – это всегда также слабость индивидуума в его способности адаптироваться к имеющимся условиям. Это может иметь серьёзные последствия для возникновения симптомов.
4. В последнее время в психоанализе особое внимание уделяется атиянию стимулирующих и/или сдерживающих факторов в ранних детских и актуальных отношениях в рамках психологии объективных связей. Поэтому единичное можно понимать уже не только в связи с личностным развитием – генетическим, психологическим или индивидуально-биографическим. Субъект будет восприниматься как изначально привязанный к объекту, зависящий от связей и активно определяющий свои отношения как социальное существо. Отсюда прямой путь к пониманию болезни, когда уделяется должное внимание значению межличностных конфликтов (на фоне индивидуально-биографических показателей). Такая «медицина человеческих отношений» [Н. Weiner, 1989] основывается на положении, высказанном несколько десятилетий назад V. Weizsacker (1947)- «Болезнь находится теперь между людьми, это следствие их отношений и характера столкновений».
Как первую психосоматическую модель психоанализ развил понятие конверсии. Фрейд описал её как истерический сймптомокомплекс. Классическими примерами её были, например, психогенные параличи руки, истерические припадки, истерическая дисбазия (нарушение ходьбы) или психогенная анестезия (нарушение чувствительности). Прототипом психоаналитического понятия конверсии является произвольное движение: возникающая первоначально в представлении идеаторная схема движения реализуется затем в моторном исполнении, как, например, показывание, объяснение, хватание руками или удар кулаком.
В понимании Фрейда благодаря конверсии неприятное представлен ние становится безвредным потому, что его «сумма возбуждения» переводится в соматическую сферу. Симптом связывает психическую энергию и оставляет непереносимое представление неосознанным, однако требует дополнительного внимания и вторично приводит к усилению либидинозного замещения и, таким образом, имеет характер как удовлетворения, так и наказания. Фрейд всегда отстаивал свою позицию, согласно которой необходима «соматическая готовность» – физический фактор, который имеет значение для «выбора органа» и который можно представить себе в процессе его возникновения, начиная от генетической диспозиции, в виде существующей на данный момент перегрузки органа вплоть до ранних детских следов в рамках особого телесного опыта. Хотя вследствие общественного развития такие конверсионные симптомы стали более редкими, теоретическая и терапевтическая действительность этой модели у определённых пациентов с истерическими симп-томокомплексами, параличами, нарушениями чувствительности или эмоциональности неоспорима.
Однако вскоре стало ясно, что многие соматические симптомокомп-лексы, в возникновении которых бросающиеся в глаза психосоциальные факторы играют отягощающую роль, не могут быть полностью объяснены только их влиянием. Чтобы сохранить и развить модель конверсии как образец для объяснения, её следовало связывать с гениталь-но-сексуальным конфликтом. Предложенное Фенихелем (Fenichel) понятие «прегенитальная конверсия» распространило область актуального конфликта также на нарушения более ранних, инфальтильных потребностей, которые связаны с желанием близости, тепла, заботы и т.д. Когда позже L. Rangell (1959) и другие исследователи предприняли попытку снова отграничить понятие конверсии, они обнаружили почти бесконечное расширение этой модели на все практически возможные конфликты, в связи с которыми возникают соматические нарушения, так что вскоре встал вопрос, не следует ли ограничить это понятие, сохранив лишь суть концепции Фрейда о символическом представлении конфликта и изживании его импульсивно-динамических проявлений в виде симптомов конверсии.
В то время как Фрейд и большинство психоаналитиков ограничивались истерией в применении конверсионной модели, Г. Гроддек [G. Groddeck, 1917, 1923] не остановился перед распространением её на болезни органов и вообще на все заболевания. Соматические симптомы, по Гроддеку, выражают нечто символическое, они вытекают из силы «Оно», которая может проявиться в любом органе. Это «Оно», в толковании Гроддека бессознательное, которое содержит представительство влечений и охватывает естественные силы, является также источником прямого воздействия на орган. Таким путём понятие конверсии распространяется и на внутренние органы, которые управляются вегетативной нервной системой. Тем самым Гроддек впервые высказал мысль о значении и влиянии неосознанных процессов на возникновение соматических заболеваний. Последовавшее за этим распространение психотерапии на лечение всех соматических заболеваний принесло очевидную пользу, но за неё приходится платить почти беспредельным расширением теоретических понятий, которые Гроддек определяет блестяше, но нечётко. Поэтому ясно, что выраженная спекулятивность его понимания патогенеза может оказать опасное влияние при некритичном и ненаучном внедрении его в лечебную практику. Поэтому его схема имеет теперь лишь историческое значение не только в силу её теоретических недостатков, но и в связи с сильной экспансией её в область психосоматической трактовки всех заболеваний.
Большинство исследователей согласны с тем, что понятие конверсии как принцип разъяснения применимо лишь к определённой группе символически детерминированных симптокомплексов, но для большинства психосоматических расстройств он неприменим. Соматическая симптоматика здесь редуцирована до психогенетического уровня сознательного или бессознательного языка органов, что не соответствует мультиконди-чиональному влиянию при многих заболеваниях. Душевные и социальные факторы воздействия более многообразны и не ограничиваются напряжёнными конфликтами. Неврозы определяют лишь одну из возможных этиологически-динамических моделей при соматических заболеваниях.
Мысль о вертикальном расчленении и функциональном создании и раз-РУшении соматической, душевной и духовной деятельности присутствует во многих натурфилософских, физиологических и психологический моделях. Она имеет большое значение, например, в функциональной модели нервной системы Джона Джэксона (J. Jackson) с его иерархией физической и психической деятельности, что повлияло и на Фрейда.
Психоанализ описывает в физической и психической деятельности топическую и генетическую прогрессию и регрессию. Таким образом, имеют место создание и распад, которые осуществляются между бессознательными телесными, наиболее элементарными уровнями и сознательными дифференцированными воспритиями и представлениями. Кроме того, психоанализ описывает прогрессию и регрессию во времени, фазово-специфическое развитие и возвращение к более ранним формам, например к ранним детским переживаниям. Исходя из этого, М. Шур [М. Schur, 1955] описал психосоматическое симптомообразование как топическую и временнэю регрессию, причем соматические заболевания описываются в рамках модели развития физической и психической деятельности.
Самые ранние детские реакции удовольствия и неудовольствия понимаются как диффузные защитные феномены, которые проявляются в некоординированной мышечной деятельности. Ребёнок отвечает на ситуацию страха двигательной бурей, эта тенденция может проявляться и позже. В процессе развития и созревания боль и страх в переживаниях осознаются и перерабатываются в ощущениях, представлениях, мыслях и в конечном счёте в речи. Вместо диффузного реагирования возникает целенаправленная, соответствующая реальности переработка. М. Schur (1955) описывает преодоление диффузных соматических феноменов реагирования как процесс развития в смысле десоматизации. С этим связаны психоаналитическое разделение перехода первичных процессов (прямая реализация неосознанных потребностей, возможная замена объекта, лёгкое уплотнение и сдвиг в рамках либидиноз-ной реакции) и развитие вторичных процессов (энергия сильнее связывается с определённым объектом, удовлетворение может отсрочиться, мышление и речь становятся соответствующими реальным возможностям). В процессе раннего детского развития в рамках десоматизации наступает нейтрализация сексуального либидо и агрессивности, которые употребляются в действиях, соответствующих установкам «Я» и реальности. И наоборот, в случаях регрессивного развития может вновь возникать прорыв либидо и агрессии, который при ограниченности функции «Я» (слабость «Я») может вновь приводить в процессе ресо-матизации к появлению психосоматической картины симптомов. Это чаще происходит у людей, переживших в раннем детстве много травм и обнаруживающих ограничение функции «Я», причём «выбор органа» определяется как ранними детскими травмами, так и наследственной предрасположенностью.
(G. Engel и A. Schmale)
Американские авторы G. Engel и A. Schmale в своих работах связывают различные имевшие место концепции с собственными данными, делая интересные предложения на психоаналитической основе. Им принадлежит уточнение роли психических факторов в генезе соматических симптомообразований (особенно в объяснении значения и места конверсии) в рамках возникновения соматического заболевания и в значении ситуации для выявления заболевания [G. Engel и A. Schmale, 1975]. Авторы считают, что ограничение конверсионных механизмов только чувственно-двигательной сферой, на чём настаивает F. Alexander (1951), во многом уязвимо. По их мнению, конверсия – это психологическая концепция, её нельзя определить или отграничить с помощью нейроанатомических понятий, даже если вторично затрагиваются функции и структуры нервной системы как биологическое следствие действия конверсии на органы. Для «психологической концепции» конверсии G. Engel и A. Schmale важно чёткое различие между актом конверсии и вторичными последствиями (характер поражения). Нервная система и регулируемая ею произвольная моторика рассматриваются только как биологическое следствие, причём не на основе произвольной иннервации, а на основе способности брать на себя психическое представительство.
Поскольку место повреждения по законам конверсии детерминировано символически, авторы выражают мнение, что у пациентов с заболеваниями одной системы (например, язвенный колит и болезнь Крона) динамика болезни скорее сходна по сравнению с таковой при заболеваниях разных систем (например, гепатит и пневмония). Поэтому в целом прегенитальная конверсия ими рассматривается как звено, участвующее в цепи событий, хотя авторы считают скорее невозможным первичное психогенное происхождение таких нарушений функции органов. Чтобы иметь право утверждать это, нужно доказать, что вначале происходит символизация, затем – конверсия, а за ней – повреждение, а не наоборот – вначале повреждение, затем вторично вырабатывается психическое представительство и, наконец, даётся повод для вторичной символизации. Поэтому авторы используют предложенное G. Engel понятие «соматопсихическое – психосоматическое нарушение», чтобы сделать очевидной динамику развития.
«Соматопсихически-психосоматическими» G. Engel и A. Schmale называют заболевания, «при которых предрасполагающие биологические Факторы не только имеют место с момента рождения или с грудного возраста, но прямо или косвенно участвуют в развитии психического аппарата. Это не означает непременного преобладания биологических факторов; для них может существовать общая недиферренцированная матрица. Но на каком-то этапе "спорная" соматическая система начинает специфическим образом воздействовать на психическое развитие».
Расширяя модель специфичности Александера, исследователи высказывают мнение о том, что в возникновении психосоматических нарушений вероятна роль связи неспецифических и специфических факторов. При этом для возникновения соматических заболеваний особенно велико значение утраты (реальной или воображаемой) объекта с последующим ощущением беспомощности и безнадёжности и комплексом «дать-отказаться» («giving up-given up»). Они выражают согласие с мнением других авторов, что ситуация при возникновении болезни определяется как утрата психических защитных механизмов. Перед началом заболевания наблюдаются аффективные состояния отчаяния, депрессии, общего упадка. В этой связи G. Engel и A. Schmale дифференцируют ощущение беспомощности с чувством безнадёжности. Типичным для комплекса «дать – отказаться» является чувство «никогда больше не быть в порядке» (т.е. здоровым). Часто встречаются лабильное или пессимистичное отношение к объектам, изменённое отношение к внешнему миру с ощущением, что опыт прошлого никогда не пригодится в будущем и что связь прошлого с будущим субъективно разорвана. Ряд впечатляющих исследований подтверждает тезисы G. Engel и A. Schmale о том, что ощущение беспомощности и безнадёжности перед началом болезни имеет значение для развития различных соматических заболеваний.
Комплекс «дать – отказаться», по их мнению, не находится в прямой причинной связи с появлением соматического заболевания. Он не является ни необходимым, ни достаточным условием, но выступает лишь как способствующий появлению соматического заболевания, и то лишь тогда, когда имеются предрасполагающие факторы.
Теория G. Engel и A. Schmale пытается связать неспецифическую и специфическую готовность индивидуума с неспецифическими и специфическими конфликтами. Это попытка охватить не только психологические условия, но и врождённые и обусловливающие болезнь приобретённые факторы и их значение и, таким образом, дифференцированно оценить роль соматических, психических и социальных факторов при возникновении болезней.
В упомянутых выше психоаналитических моделях делаются попытки осмыслить психосоматическое симптомообразование с помощью выявленных при неврозах временных, топических и нарциссических форм регрессии, концепций де- и ресоматизации психических процессов и конверсии. При этом, однако, не учитывается принципиальное различие с неврозами. Остаётся проблематичным предложение G. Engel и A. Schmale рассматривать время и место повреждения, а не сам соматический симптом как обусловленный символически и, несмотря на это, объяснять его с позиций конверсионной модели. Уместнее было бы спросить, не следует ли искать при психосоматических заболеваниях, отвлекаясь от наследственно обусловленной предрасположенности к органическому сим-птомообразованию, также психическую динамику и/или другие детерминанты.
А. Мичерлих описал концепцию двухфазного вытеснения – динамического изменения неврозов и соматических заболеваний [A. Mitscherlich, 1953/54]. Он исходит из наблюдения, что при тяжёлых кризах соматического заболевания невроз может видоизменяться или даже исчезать. Тяжёлые невротические состояния отступают при соматических заболеваниях в их осознании пациентом и в его поведении. Это путь, который при психотерапии подобных состояний и соответствующих обстоятельствах может возобновиться во время лечения и привести к актуализации невротического конфликта. При хронических психосоматических развитиях происходит следующий процесс: «При неотвратимо хронизирующемся кризе в первой фазе происходит ещё недостаточная борьба с невротическим комплексом путём его вытеснения, во второй фазе осуществляется сдвиг в динамике соматических защитных процессов. Поэтому мы говорим о двухфазном вытеснении» [A. Mitscherlich, 1953/1954]. Позже он связал эти двухфазные процессы с регрессивной ресоматизацией, описанной М. Schur (1955). Психосоматическое заболевание вызывает якобы реальная или вымышленная утрата объекта, что приводит к обеднению «Я».
В то время как упомянутые выше психосоматические теории исходили из дифференцированных психологических конструкций, причём соматическое лечилось на психологическом уровне (конверсия, регрессия, ресоматизация и т.д.), Ф. Александер (F. Alexander) впервые в 1950г. предложил теорию, в которой дифференцированные психологические гипотезы связывались с физиологическими и патологическими соматическими процессами.
Александер и его ученики в одинаковой мере находились под влиянием идей Кеннона и Фрейда и возродили патогенетическую модель актуальных неврозов, разработанную Фрейдом. В 1895 г. Фрейд параллельно со своей конверсионной концепцией описал такие соматические симптомы, как потливость, головокружение и поносы, как эквиваленты приступа страха и чётко отграничил их от конверсионных симптомов. Их Решающей характеристикой является то, что соматический симптом возникает не на основе душевного конфликта путём психической деятельности по его вытеснению (т.е. деятельности «Я»), а вследствие того, что ПРИ этом не осуществляется психическая переработка и вместо неё предполагаемое соматическое возбуждение вызывает непосредственно соматические симптомы. Описанная в 1895 г. Фрейдом динамика симптомо-ренеза «невроза страха», по тогдашней терминологии, отличалась от кон-Версионных механизмов, которые он причислял к истерии, следующим образом: «Так выявляются точки зрения, которые считают невроз страха соматическим подобием истерии. И здесь и там накапливается возбуждение. И здесь и там имеется психическая недостаточность как следствие ненормальных соматических процессов. И здесь и там на основе психической переработки наступает отвлечение возбуждения в сферу соматики, но различие заключается в том, что возбуждение, сдвиг которого проявляется в неврозе, при неврозе страха чисто соматическое... а при истерии – чисто психическое...». В 1917 г. Фрейд недвусмысленно говорил: «...симптомы актуального невроза... не имеют никакого смысла, никакого психического значения». Речь идёт, говорит он, «об отчуждении между психическим и соматическим» (1895). По мнению Фрейда, актуальный невроз не имеет уязвимых мест для психоанализа и поэтому находится вне его досягаемости. Вследствие такого вывода Фрейда долгое время оставался в тени тот факт, что именно эта концепция заключает в себе объяснение психосоматического симптомообразования.
Обращаясь вновь к психоаналитическому учению, можно увидеть, что многие психосоматические заболевания, которые Фрейд определял как актуальные неврозы, заново оценены Александером, который во многих отношениях заложил основы современной психосоматики. Из патологических состояний, обозначаемых ложноориентируюшими понятиями «вегетативные неврозы», «неврозы органов», он выделил группу болезненных состояний (язвенная болезнь двенадцатиперстной кишки, эс-сенциальная гипертензия, бронхиальная астма, а также чисто функциональные нарушения без поражения органов) и чётко отграничил их от конверсионных симптомов.
По мнению Александера, вегетативные неврозы возникают на основе неосознанного конфликта в процессе патологического невротического развития, которое ведёт к тому, что не выполняются действия, направленные на внешний объект. Эмоциональное напряжение не может подавляться, так как сохраняются сопровождающие его вегетативные изменения. В дальнейшем могут наступить изменения тканей и необратимое органическое заболевание. Физиологические реакции при этом ни в коем случае не соответствуют характеру их выражения: «Здесь соматические симптомы не становятся замещающим выражением вытесненных эмоций, это нормальные физиологические проявления, сопровождающие эмоции... Они не устраняют вытесненную ярость, но они сопровождают её. Это процессы приспособления организма... Повышенное артериальное давление или увеличение содержания сахара в крови не устраняют ярость ни в коей мере; эти симптомы не появляются на месте эмоционального напряжения; они просто сопровождают эмоции ярости, они являются неотъемлемой составной частью всего феномена, который называется яростью» [F. Alexander, 1978].
Основное внимание Александер уделил вопросу эмоциональной специфичности вегетативных неврозов. Он полагает, что срыв вегетативных функций связан с эмоциональным состоянием в определённых конфликтных ситуациях в большей мере, чем с типологией личности в прошлом. Для такого заболевания, как язвенная болезнь двенадцатиперстной кишки, общей характеристикой должен быть не определённый тип личности, а скорее типичная неосознанная конфликтная ситуация, которая развивается у самых разных личностей и затем может приобретать доминирующее значение в жизни этих людей. Если следовать примеру Александера, то в ситуациях, которые переживались в раннем детстве будущими больными как утрата заботливого отношения и обеспечения питанием, неосознанное желание быть любимым и при необходимости – накормленным может смещаться. Вытесненная под влиянием «сверх-Я» потребность в эмоциональном расположении мобилизует желудочную секрецию. Готовность войти именно в данный конфликт и неспособность разрешить его адекватным образом расцениваются им как личностный фактор.
Если человеку не удаётся удовлетворить желание защищённости и зависимости, вегетативные реакции манифестируют в извращённом виде, что, по мнению Александера, является показателем повышенного парасимпатического возбуждения. Если подавляются возможности конкурентных и агрессивных поступков, то следствием этого является длительное состояние возбуждения симпатико-адреналовой системы. Эти вегетативные симптомы являются результатом неустранённого симпатического возбуждения, которое продолжается потому, что не происходит завершения адекватной реакции борьбы или бегства. Александер объясняет этим состояние больных с эссенциальной гипертензией; по его мнению, это люди, подавляющие агрессию, владеющие собой, которые не в состоянии ни психически, ни физически рационально справиться со своими агрессивными устремлениями.
Для каждого вегетативного невроза Александер пытается составить Динамическую основополагающую схему. Например, у больных язвенной болезнью отказ от орально-рецептивных желаний приводит к орально-агрессивным реакциям, которые в свою очередь вызывают чувство вины и страха. Это компенсируется выраженным стремлением к деятельности, которая усиливает неосознанное оральное стремление к зависимости.
Александер объединил в схематическом изображении (рис. 4) две основные установки («вступления в бой» и «отступления») с их нервным субстратом и исход этих тенденций в психосоматические заболевания, блокируемых внешними или внутренними причинами. Справа на рисунке Указаны состояния, которые могут развиваться, если блокируется разрешение враждебных агрессивных побуждений (борьба или бегство) и проявляется замещающее поведение, слева – состояния, которые развиваются при блокировании стремления к поиску зависимости и помощи.
Александер не остановился на формулировке теоретических моделей, для подтверждения своей концепции он представил важные эмпирические исследования [F. Alexander и соавт., 1967] и вдохновил многих пси-хосоматиков на научные исследования, ценность которых сохраняется и поныне, например при пептической язве [Н. Weiner и соавт., 1957], ги-пертиреозе [Е. Wittkower, 1957].
Рис. 4. Схематическое изображение понятия специфичности в этиологии вегетативных нарушений функций [Из кн.: Alexander F. Psychosomatische Medizin, De Gruyter. Berlin, 1951]. Обзор приводится как ориентировочная схема теорий Александера, но в свете современных представлений он выглядит отчасти устаревшим. Одностороннее и полярное подчинение деятельности симпатической и парасимпатической нервной системы определённым состояниям и болезням органов не соответствует нынешним патогенетическим представлениям. Например, эссенциальная гипертензия не оценивается сегодня как следствие длительного преобладания симпатикотонии; она скорее обусловлена вторичными структурными и эндокринными механизмами (ренин – ангиотензин).
Что касается его типологии конфликтов, то при тщательном изучении она мало отличается от прежней типологии личностей, поскольку Александер формулировал свои конфликтные ситуации как специфичные для всех пациентов данной нозологической группы (например, при язвенной болезни двенадцатиперстной кишки) – взгляд, который в свете новых психосоматических исследований представляется несостоятельным. Мы знаем теперь, что описанные им болезни скорее всего не были нозологически едиными и представляли собой конгломераты из психологически и физиологически гетерогенных подгрупп. Так, по современному состоянию исследований можно видеть, что описанные Александе-ром специфические конфликты имеют актуальность только для определённых подгрупп изученных заболеваний: при первичном хроническом полиартрите, например, они имели место примерно у половины больных, а при эссенциальной гипертензии – только у трети. R. Grinker (1961) сомневался в «мельчайших» различиях определённых личностных и конфликтных типологий, в которых он усматривал лишь одинаковое сочетание зависимости, неудач и враждебности, отмечающееся с монотонной повторяемостью у всех людей.
Критике подверглось также и важное положение концепции Алек-сандера о том, что «каждое эмоциональное состояние создаёт свой собственный физиологический синдром» [F. Alexander, 1951]. В свете эмпирических данных гипотеза о том, что каждая эмоциональная констелляция имеет собственный физиологический образец, не подтвердилась [S. Schachter и J. Singer, 1962]. Шаблонные вегетативные реакции имеют ограниченный характер; они однообразны, малопластичны и при разных раздражителях протекают довольно монотонно. Представляется, что приобщение аффективного коррелята («выбор органа») также согласуется с индивидуальной историей жизни. Экспериментальные психологические исследования [J. Lacey и В. Lacey, 1958] чётко показали, что хотя разные индивидуумы в сходных ситуациях и реагируют одинаковыми физиологическими аффектами, но эти аффекты могут быть обусловлены различными соматическими процессами.
Формулировки, данные Александером специфическим психологическим конфликтам, вызвали много возражений, из-за которых были забыты другие его высказывания. В действительности его восприятие этих болезней имело три аспекта:
1. Специфический конфликт предрасполагает пациентов к определённым заболеваниям только тогда, когда к этому имеются другие (в то время ещё не известные) генетические, биохимические и физиологические «Х-факторы».
2. Определённые жизненные ситуации, в отношении которых пациент сенсибилизирован в силу своих ключевых конфликтов, реактивируют и усиливают эти конфликты.
3. Сильные эмоции сопровождают этот активированный конфликт и на основе автономных гормональных и нервномышечных механизмов действуют таким образом, что в организме возникают изменения в телесной структуре и функциях.
Александер дал ёмкие определения различных факторов, которые играют роль в этиологии и патогенезе заболевания. В его трудах мы находим описание множественных факторов, предрасполагающих к развитию ограниченного числа заболеваний (которые ошибочно определяются как исключительно психосоматические). Исходя из этого, он определил истоки развития и проявления психических конфликтов и обычные пути их изживания. Если нет никакой возможности их избегнуть, то они вызывают, по мнению Александера, сильные эмоции. Но в конце концов он возвращается к уже прёодолённому линейно-каузальному воззрению: эмоции «вызывают» соматические изменения.
После второй мировой войны Александер попытался связать психоаналитические, физиологические и терапевтические знания своего времени в единую всеобъемлющую соматическую концепцию. Как аналитик, который готов искать новые пути, он дал пример сотрудничества психоаналитиков и заинтересованных клиницистов. Психосоматика стала междисциплинарной областью исследования и в связи с этим получила возможность систематического развития. В этом заключается эвристическое значение теорий Александера для современной медицины.
Теории Александера и его учеников стали достоянием истории после того, как произошла необходимая дифференцировка принятых тогда нозологических единиц – бронхиальной астмы, гипертиреоза и др., которыми он пользовался. В настоящее время эти диагнозы ставят более дифференцированно, с учётом патогенеза и взаимодействия с психологическими и социальными условиями. Устарел также взгляд на специфический конфликт и в большей или меньшей мере связанный с этим постулат общего или специфического для конфликта генеза, который уже не рассматривается как основной патогенетический принцип. Утратила актуальность схематически обрисованная интерпретация болезни в рамках антагонистической вегетативной регуляции. Примером может служить тот факт, что психосоматически значимым в понятии «бронхиальная астма» является общая гиперреактивность бронхиальной мускулатуры. Основу её составляет своеобразное вагосимпатическое взаимодействие. При этом нет предполагаемого антагонизма, а происходит специфическое интегрирование единых функций. Особо «специфическое», затрагивающее органы функциональное единство встречается на протяжении жизни во взаимодействии её специфических и неспецифических внешних условий и психической установки и переработки. Что касается противопоставления «специфического» и «неспецифического» при психосоматических заболеваниях, то, по современным воззрениям с их опосредованными и дифференцированными оценками, в этом нет альтернативы [G. Engel, H. Weiner].
В то время как Александер и его ученики уделяли особое внимание проблеме специфичности и так называемому выбору органа, ряд психоаналитически ориентированных исследователей пошли иным путём. J. Ruesch (1948), H. Shands (1953), французские исследователи P. Marty и М. de Muzan (1963), а также J. Nemiah и P. Sifneos (1970) больше находились под впечатлением общих проявлений, которые отличают многих больных с психосоматической симптоматикой. Так возникло противоположное теории Александера направление, которое позволило получить новые эмпирические данные иными методами.
Исходным пунктом указанных выше авторов было наблюдение, что многие психосоматические больные в ситуации обследования (например, психоаналитического) ведут себя иначе, чем здоровые люди и больные с неврозами.
Их высказывания часто банальны, пустословны, они не способны развивать свои мысли, не могут понять переносный смысл высказываний. Выявляется не только речевая бедность, но и неспособность к фантазиям. Характерно, что во время контакта, особенно в критической ситуации, больные заменяют ожидаемые от них речевые обороты или воображаемые представления жестами, т.е. у них срабатывает телесная иннервация. Психосоматический субъект при этом отделён от своего бессознательного и тесно привязан к окружающему миру. Психосоматическая регрессия расценивается как регрессия «Я» на примитивный защитный уровень с агрессивными и аутодеструктивными тенденциями в виде соматизации.
Достоверные данные многочисленных наблюдений позволили сделать попытку охарактеризовать психосоматическую структуру личности. Сегодня она большей частью определяется понятием «алекситимия», которая характеризуется четырьмя типичными признаками с разной степенью их выраженности в каждом отдельном случае:
1. Своеобразная ограниченность способности фантазировать. Пациент затрудняется или оказывается просто не способным пользоваться символами, результатом чего является своеобразный тип мышления, который можно определить как «механический», «утилитарный», «конкретный». Речь идёт о связанном с текущим моментом, ориентированном на конкретные реальные вещи мышлении, которое почти не затрагивает внутренние объекты, лишено колоритности, в разговоре утомляет собеседника и часто производит впечатление настоящей тупости. Оно организовано прагматически-технично и направлено на механическую функциональную сторону описываемого.
2. Типичная неспособность выражать переживаемые чувства. Пациент не в состоянии связывать вербальные или жестовые символы с чувствами [J. Ruesch, 1948]. Чувства испытываются, если они вообще имеются, как нечто глухонеструктурированное, во всяком случае непередаваемое словами. Они часто описываются через окружающих (моя жена сказала... врач сказал...) либо вместо чувств описывается соматическая реакция.
3. Примечательно, что психосоматические пациенты очень приспособлены к товарищеским отношениям, что даже определяется как «гипернормальность». Их связи с конкретным партнёром характеризуются своеобразной «пустотой отношений». Поскольку они не в состоянии разбираться в психологических структурах, то остаются на уровне конкретного «предметного» использования объектов.
4. Из-за задержки на симбиотическом уровне и связанного с этим недостатка дифференцировки субъект – объект вытекает неспособность к истинным отношениям с объектом и к процессу переноса. Происходит тотальное идентифицирование с объектом; психосоматический больной существует, так сказать, с помощью и благодаря наличию другого человека (его «ключевой фигуры»). Отсюда становится понятным, почему потеря (вымышленная или реальная) этой «ключевой фигуры» («потеря объекта») так часто обнаруживается как провоцирующая ситуация в начале (или при ухудшении) болезни. Для объяснения этих данных было выдвинуто пять различных этиологических гипотез.
1. Гипотеза дефицита. В её основу положено мнение J. Ruesch о том, будто у этих больных имеет место «первично-застревающее» на более ранней стадии развитие, а не фиксация с присоединяющейся регрессией, как это происходит при неврозах. Эта гипотеза имеет важное значение и для терапии, которая включает аспект развития.
2. Гипотеза регрессии вследствие травмирования подразумевает психосоматическое симптомообразование аналогично трактовке невротических симптомов как следствия фиксации на травмирующем факторе с присоединяющейся регрессией на более раннюю стадию развития. Эта модель не может, однако, объяснить, почему возникает соматический, а не психический симптом.
3. Гипотеза наследования пока не может обсуждаться, поскольку для её обоснования слишком мало достоверных данных.
4. Гипотеза нейроанатомически-нейрофизиологинеского нарушения. Имеются скорее спекулятивные предположения («функциональная комиссу-ротомия») [Норре и Bogen, 1977], которые представляются невероятными. То же относится и к следующей гипотезе.
5. Гипотеза социально-психологического формирования реакции. В свете этой гипотезы алекситимия интерпретируется как феномен типичного приспособления к западному индустриальному обществу, в котором требуется конкретно-реалистическое, эмоционально малоокрашенное приспособительное поведение.
Хотя «алекситимия» как проявление человеческого образа действий – явление бесспорное и наблюдается постоянно у многих пациентов, гипотеза о том, что это типичная психосоматическая структура, наталкивается на контраргументы и до сих пор вызывает дебаты. Самое важное возражение вызывает её неспецифичность: несмотря на то что алексити-мию находят у многих (хотя и не у всех) психосоматически больных, она обнаруживается у не меньшего числа больных с неврозами и здоровых людей. Поэтому сегодня лучше говорить о том, что алекситимическое поведение представляет собой неспецифический фактор риска, который может быть связан с другими (специфическими и неспецифическими) факторами.
Вероятно, следует критически оценить концепцию алекситимии, ибо простое навешивание ярлыка и характеристика человека как «алексти-мика» не охватывают всего комплекса его личности и не исчерпывает её оценку. На зависимость алекситимии от ситуации указывает тот факт, что алекситимическое поведение у определённых психосоматически больных явственнее обнаруживается в ситуации интервью, когда беседуют двое. В эмпирических наблюдениях с анализом речи, при котором оценивают высказывания невротиков и психосоматически больных в ситуации интервью и сравнивают их, обнаруживаются заметные и характерные различия. Речь психосоматически больного беднее по объёму и по содержанию и менее выразительна [М. Rad, 1983]. При проективных тестовых исследованиях, например с помощью теста Роршаха, психосоматически больные по сравнению с невротиками обнаруживают «синдром недостатка фантазии» [R. Vogt и соавт., 1979]. Тот факт, что речь может идти о различиях в интеллектуальном уровне исследователя и пациента, создающих трудности в общении, сегодня уже не учитывается. В соответствии с этим возникает необходимость развивать особую стратегию лечения психосоматически больных [W. Bmutigam, 1974].
То, что в результате действия эмоций могут возникать также физиологические изменения функций, является общепризнанным. Однако остаётся открытым вопрос, как происходит этот процесс, который Фрейд определил как «загадочный скачок от психической к соматической инерции». При рассмотрении этого вопроса И.П. Павлов пошел иным путём, используя экспериментальный естественнонаучный метод, который приобрел большое значение в рамках теории обучения.
И.П. Павлов смог экспериментально доказать, что нагрузки и условные рефлексы могут надолго изменить соматические функции, т.е. что физиологические фукции могут вызываться условными сигналами. Эти исследования указывали только на корреляцию, а не на причинные связи между нагрузкой и изменениями соматических функций, но тем самым был сделан первый шаг к эмпирической оценке этих связей, которые позже получили широкое развитие в исследованиях стресса (см. ниже).
Экспериментальные исследования И.П.Павлова и его учеников и учение об условных рефлексах приложимы и к формированию психосоматической теории. Условный рефлекс – это элементарная форма индивидуально выработанной реакции. Условный рефлекс, определяемый также как условная (кондиционированная) реакция, возникает тогда, когда вместе с безусловным (некондиционированным) раздражителем, который рефлекторно вызывает безусловную реакцию, вместе с этой некондиционированной реакцией появляется повторно нейтральный для неё раздражитель. Первоначально чисто рефлекторная реакция через некоторое время при одновременном повторении обоих раздражителей также вызывается первоначально нейтральным (условным) раздражителем и обозначается как условная (кондиционированная) реакция. Таким образом, новый (условный) раздражитель независимо от волевых процессов регуляции приобретает возможность контроля за определённым поведением. Если условный и безусловный раздражители больше не появляются совместно, то наступает ослабление, а затем и исчезновение условного рефлекса (погашение или затормаживание).
И.П. Павлов и представители его школы описали условные рефлексы практически при всех телесных функциях, в том числе при сердечной деятельности, сосудистых реакциях, деятельности желудочно-кишечного тракта, терморегуляции, обмене веществ, функции почек и т.д. [К.М. Быков, 1953]. Психосоматические процессы рассматриваются как проторённые пути, как сложные структурированные «рефлексы», соответствующие основной схеме условного рефлекса с его афферентной частью центральной переработки и эфферентной частью дуги рефлекса. Важными являются закономерности формирования условных рефлексов и их ослабления (угасания).
Для приложения учения об условных рефлексах к психосоматике представляют интерес так называемые экспериментальные неврозы: если вырабатываются два условных рефлекса на противоречащие друг другу раздражители, а затем они совпадают во времени с действием безусловного раздражителя, в опытах на животных возникают нарушения поведения, вегетативные расстройства (выпадение шерсти, сосудистая лабильность) вплоть до однозначных соматических повреждений (необратимая артериальная гипертензия, коронарные нарушения, инфаркт миокарда).
Концепция теории научения связана также с экспериментальными трудами И.П. Павлова (1954), американских психологов Дж. Уотсона (J. Watson), Б. Скиннера (В. Skinner), К. Халла (С. Hull) и др. Установлены принципы научения, которые разъясняют происхождение человеческого поведения и могут указать методы его изменения. Считается, что процессы научения важны для возникновения и сохранения психических расстройств. При этом не отрицается влияние наследственно обусловленной предрасположенности и индивидуального развития, но теоретики подчёркивают роль научения и пытаются объяснить психические нарушения неверно приспособленными заученными формами поведения.
Ещё до недавнего времени считали, что описанная И.П. Павловым так называемая классическая обусловленность (респондирующее обучение) представляет собой единственную модель обучения автономным физиологическим процессам. Между тем неоднократно указывалось на то, что и непосредственный (оперантный) процесс обучения играет существенную роль в регуляции автономных процессов. Если при классическом кондиционировании критическое условие для обучения заключается в отношениях между раздражителями, предшествующими появлению реакции, то при непосредственном кондиционировании (инструментальное обучение) устанавливается связь между раздражителями, следующими по времени за поступком, т.е. являющимися следствием этого поступка. При этом различают положительные и отрицательные следствия (позитивное подкрепление – награда, негативное подкрепление – окончание неприятного раздражения), которые повышают возможность появления именно указанного поведения. Если наступает нежелательное следствие, то вероятность соответствующего поведения уменьшается; в этом случае речь идёт о наказании. При оперантном кондиционировании под угнетением (угасанием) понимается такое же исключение усиливающихся раздражителей, как и при классическом кондиционировании.
Теория научения играет ведущую роль в интерпретациях и поведенческой терапии определённых видов страхов, фобий, навязчивостей, в лечении заикания, тиков, а также истерических реакций. Как классическому, так и оперантному кондиционированию приписывается определённая роль при развитии этих заболеваний, но всё же правильнее видеть в них фактор, обусловливающий экзацербации уже имеющейся болезни, а не вызывающий её. На примере бронхиальной астмы объяснено и эмпирически проверено применение обучающейся модели для понимания и лечения специфических психосоматических реакций [J. Turnbull, 1962]. Астматоидные реакции могут вначале развиваться как некондиционированные ответы на аллерген. Позже они могут появляться на основе классического кондиционирования как ответ на нейтральный раздражитель, который появляется в паре с аллергеном. Приступы астмы могут рассматриваться как оперантные реакции, которые приводят к вознаграждению (например, внимание окружающих, возможность избежать неприятной деятельности). Но подобными рассуждениями нельзя охватить все проблемы психосоматических нарушений, поскольку они не объясняют причин первоначального появления болезни. Парадигмы, относящиеся как к классическому, так и к оперантному кондиционированию, предполагают, что соматические симптомы уже имеются.
Следовательно, надо исходить из физиологической предиспозииии, своего рода диатеза.
Проблема «выбора органа» объясняется сторонниками теории научения как индивидуальное различие в проявлениях готовности к вегетативным реакциям на раздражители.
Кроме того, имеются прямые различия в автономных реакциях индивидуума на различные формы нагрузок. Индивидуальные особенности интенсивности и проявлений автономных реакций могут объяснить различные проявления психосоматических заболеваний [V. Meyer и Е. Chesser, 1971; J. Lacey и соавт., 1963].
Некоторые психосоматические теории описывают психосоматические связи как типичный пример специфического ситуационного ответа на нагрузки и вовсе не в рамках определённой структуры личности или специфической психодинамической конфигурации. X. Волфф [Н. Wolff, 1947] полагал, что нет никакой устойчивости и чётко отграниченной психосоматической специфичности личностного конфликта и заболевания органа. Он ставил также вопрос об универсальности «подчинённых» органам личностных характеристик «желудочного больного», «гипертоника» и т.д. Кроме того, он считал, что специфичность следует искать не в проявлениях анатомической локализации, а в характере функционального реагирования. Симптомы со стороны желудочно-кишечного тракта у одного человека могут представлять собой типичный психосоматический ответ в виде повышения кислотности и образования язвы, а у другого (или у того же самого) человека они могут иметь характер защитной реакции в форме рвоты и кардиоспазма. Самыми показательными, по мнению Волффа, были бы те формы реакции, которые возникают в угрожающих ситуациях, причём он учитывает также мобилизационные функции в понимании Уолтера Кеннона (W. Cannon) как создающие готовность к шаблонным реакциям в кризисной ситуации (комплекс защитных реакций). Специфичность взглядов Волффа, а также У. Грейса (W. Grace) и Д. Грэхема (D. Graham) и др. заключается в придании всеобъемлющего значения ситуации, на которую даётся полный символического смысла ответ в виде душевного переживания и телесного способа реагирования.
Телесные формы реакции связаны с уже сформулированными установками на «борьбу», «бегство», «отступление» и т.п., которые описал Кеннон. Таким образом, они специфичны для значения данной пережитой ситуации, а не для личности в целом, не для определённых констелляций детства. При этом же не дано никаких каузально-этиологических разъяснений, а лишь интерпретируются возникшие в процессе жизни формы поведения.
W. Grace и D. Graham (1952) подчёркивают, что многие пациенты меньше полагаются на свои внутренние переживания в период болезни, чем на своё поведение в этой ситуации. Во всяком случае, они лучше осознают свои реакции, свой ответ на трудности. Гипотеза специфичности позиции описана авторами как специфическая связь между позицией, которая занята по отношению к нагрузке, и болезнью, которая за этой нагрузкой следует. Понятие позиции охватывает, таким образом, то, как некто переживает причиняемый ему ущерб и как он выходит из этого положения. Спонтанная внутренняя позиция включает также описание происходящих при этом физиологических изменений, язык переживаний и соответствующий позиции язык тела. При бронхиальной астме, например, реакция слизистых оболочек органов дыхания на патогенный фактор направлена на то, чтобы удалить его путём набухания, гиперсекреции и отделения слизи, а конечная защита происходит в форме сужения дыхательных путей и уменьшения дыхательной поверхности. Этот процесс соответствует специфическому отношению больного к ситуации болезни, которая заключается в отстранении от эмоционального напряжения, создаваемого отягощающей ситуацией, путём ухода и изоляции от неё.
W. Grace и D. Graham (1952) обнаружили у 128 больных, страдающих 12 различными психосоматическими симптомокомплексами, более 180 различных характерных острых болезненных проявленнй. Они описывают определённые формы поведения, которые повторяются при разных группах заболеваний. Опросы, продолжавшиеся в течение часа, повторялись спустя месяцы и годы, причём пациенты посещали врача несколько раз в месяц. Несмотря на критические оценки, указывающие, что описания оказались очень нехарактерными, позже D. Graham и соавт. (1962) попытались экспериментально объективировать концепцию путём проведения слепых опытов. Для этого в терапевтическом стационаре было проведено интервью в двух группах больных (от 16 до 20 больных в группе), которые лечились по поводу 12 различных психосоматических заболеваний. Выяснили жалобы и условия жизни больных к моменту появления симптомов. Затем были подобраны две группы интервьюеров, часть из которых верили в концепцию W. Grace и D. Graham, а другие – нет. Из представленных им сведений убирали все указания на диагноз заболевания. Независимо друг от друга психосоматики и психоаналитики решали, с каким психосоматическим заболеванием они имели дело. Как при слепом интервью, так и среди специалистов, несмотря на ограниченные исходные данные, эксперты обнаружили высокую степень совпадения оценок, которыми определялось поведение, вызванное конфликтной ситуацией, приводящей к психосоматическому заболеванию. Интервью, которые были проведены хорошо знакомыми с гипотезой интервьюерами, оказались более плодотворными: они дали более высокую степень точности.
В плане подхода, который мы характеризуем как специфичность поведения [W. Brautigam, 1954], примечательным явилось то, что кризисная ситуация трактовалась однозначно как в переживаниях, так и в психосоматической переработке. Телесный язык психосоматических симптомов и картина переживаний, которая часто становится ясной или выясняется только обходным путём при тщательном анализе, проясняют и интерпретируют ситуацию. Как в психической переработке, так и в способе соматического реагирования человек всегда проявляет себя в уже заданном по тематике порядке. Иначе, чем в физиологии, представляется здесь также сфера телесного в смысловой взаимосвязи, в идентичности телесного и душевного выражения, как, например, это отстаивает F. Buytendijk (1967). Это является также исходным пунктом антропологической медицины, согласно которой телесное всегда включает душевное, и наоборот, причём в зависимости от ситуации ярче проявляется и может интерпретироваться то одно, то другое.
Постоянно меняющийся мир и необходимость заботиться о продолжении рода сталкивают человека и животных со сложными задачами, трудностями и требованиями, угрозами и опасностями, которые лучше всего преодолеваются способностью к приспособлению. Ряд таких требований повторяется, например приспособление к погоде и изменению климата, защита территорий, обеспечение пищей, защита и питание потомства, противостояние природным катастрофам, изменение жизненного пространства (миграция), а также формирование супружеских отношений; другие могут быть неповторимыми и неожиданными. Некоторые из них долговременные, другие внезапные. Животные, чтобы выжить, должны быстро приспособиться в меняющихся условиях. Им необходимо принимать решения (например, выбор между бегством и борьбой), а действия должны осуществляться быстро и результативно.
Суждения этого рода мы находим в эволюционной теории Дарвина. Понятие естественного отбора предполагает, что окружающая среда предъявляет массу требований, задач и опасностей: она «полна стрессов», но далеко не всегда. Поэтому следует отметить заслуги в создании концепции стресса как Уолтера Кеннона (W. Cannon), так и Ганса Селье (Н. Selye). Первый как физиолог изучал изменения, сопровождающие эмоциональные состояния, например страх, голод и боль. В противоположность ему врач Селье интересовался тем, в какой мере отягощающие «стимулы» (раздражители) могут вызывать соматические заболевания (1936).
Однако трудно определённо утверждать, что «стимулы» Селье сразу и непосредственно действуют повреждающим образом на организм крыс. По условиям опыта животным затруднялась любая возможность выработки приспособительной реакции. Сегодня мы знаем, что анатомические повреждения как следствие стресса могут уменьшаться или задерживаться, если животное имеет возможность реагировать на отягощающие «стимулы». Вследствие представления о том, что стрессорные стимулы могут быть чрезмерными и травмирующими, прогресс изучения стресса явно затормозился. На практике немногие авторы ещё и сегодня судят о выраженности стресса по его соматическим последствиям.
Исследование стресса имеет пёструю историю; в нём частично использовалась традиция контрольного эксперимента с биологически неприемлемыми (например, электрошок), неподходящими (например, инъекции кретонового масла) или деприваиионными (например, изоляция социальных животных в клетках) ситуациями. Стрессы нейтрализовались анестезией. В других случаях высокотренированные животные подвергались опытам, в которых они должны были выполнять обычные биологические задания, за исключением заданий, связанных с избеганием боли. При подобных неестественных экспериментальных условиях и вызванных ими эффектах (язва желудка, гиперплазия надпочечников и кровоизлияния в органы иммунной системы) делали неадекватные заключения о том, как животные ведут себя в природных условиях: как работает мозг и как должна возникать болезнь (повреждение органа).
Но исследование стресса пострадало также от влияния пропагандированной Селье (1970) идеи, согласно которой стресс будто бы представляет собой «неспецифическую реакцию организма на любое требование». В этом определении отсутствует указание на то, что воздействие стрес-сорных факторов имеет как поведенческие и психические, так и соматические последствия. Многие животные проявляют разнообразную стратегию поведения, чтобы выжить в состоянии угрозы их жизни (например, наличие хищных врагов). Эти поведенческие реакции, если они успешны, должны соответствовать угрозе или вызову; если же они случайны и неспецифичны, то не обеспечивают выживания. Если жизни угрожает инфекция, то это значит, что иммунная реакция организма недостаточна. Если репродуктивному результату встречи самца и самки мешает соперник, то должна возникать адекватная реакция в борьбе с конкурентом в виде подчинения или бегства для поиска другого полового партнёра.
Понадобилось много лет, чтобы кто-либо решился подвергнуть сомнению основной тезис Селье о том, что имеются лишь общие реакции на стресс [Gibbs, 1986; L. Hinkle, 1974; J. Mason, 1968; H. Weiner, 1992]. Гем не менее Селье оказал большое влияние на психосоматическую медицину, так как указал путь к экспериментальному изучению вредных влияний среды на здоровье и болезнь человека и животных. Первоначально подход, предложенный Селье, и его теория экзогенной обусловленности болезней (простая, прямая и линеарная) были поддержаны. Однако реальностью, как это видно из опыта различных дисциплин, является то, что болезнь возникает как продукт взаимодействия внешнего окружения человека и реакции самого организма. Модель взаимодействия такого рода комплексная, а не линеарная. Многие, в том числе и врождённые, факторы определяют психобиологическую реакцию человека (см. раздел «Интегративные модели»).
В настоящее время можно исходить из того, что многие позиции концепции стресса находятся на пути к объяснению. Очень многие экспериментальные психосоматические исследования у человека являются в действительности исследованиями стресса – традиция, начало которой положил X. Волфф. Эти перспективные исследования были проведены также на животных и дали многочисленные результаты, которые подтверждают, Расширяют и объясняют данные, полученный у человека [Н. Weiner, 1992].
Таким образом, можно сделать следующий вывод о влиянии теорий стресса и изучения стресса на психосоматическую медицину: стрессовые ситуации представляют собой селективные нагрузки самого разного рода и длительности (психические, межличностные и социальные). Они угрожают субъекту или побуждают организм что-то делать, чтобы их преодолевать, овладевать ими или отстраняться от них. Их влияние можно изучать только на интактном, полноценном организме. В медицине такой подход не стал традицией вследствие её исторически сложившегося интереса к чисто материальным изменениям в органах и клетках, равно как и к непосредственным механизмам болезни. Поэтому психосоматическая медицина возникла как медицина целостного организма. Цель такого подхода – выяснить, какие факторы помогают человеку или предохраняют его от селективных нагрузок путём их преодоления. Если они с помощью или без помощи других на это не способны, то происходят глубокие изменения в поведении и физиологии. Невозможность одолеть стрессовую ситуацию переживается человеком как поражение или неспособность регулировать своё поведение и физиологические функции и контролировать определённую ситуацию. Специфические медиаторы этого жизненного процесса и развития болезни во многом ещё неизвестны. Из этого следует, что патогенетическая головоломка возникновения болезней во многом ещё не разгадана. В соответствии с тем, что мы знаем, люди вследствие действия различных факторов «запрограммированы» на развитие специфических болезней. Однако необозримое множество сочетаний обстоятельств приводит к тому, что ни одна «программа» не похожа на другую. Таким образом, всеобъемлющее понимание роли стресса в возникновении болезни ещё не достигнуто.
Изначально по-другому ориентированная самостоятельная линия развития психосоматической теории происходит из определённого направления внутренних болезней, особенно из изучения большого контингента больных с так называемыми функциональными нарушениями без патологической органической основы. Начало этому было положено в Германии Лудольфом Крелем (L. Krehl) и Густавом Бергманом (G. Berg-mann), а затем значительно расширено и развито В. Вайцзеккером (V. Weizsacker) и Т. Икскюлем (Th. UexkiiH), а также Александром Йо-ресом (A. Jores) и Паулем Кристианом (P. Christian). Эти клиницисты, большей частью врачи-терапевты, находились в той или иной мере под влиянием психоанализа. Однако они вышли за рамки чистого психоанализа, чтобы объединить глубинно-психологический подход к соматическому заболеванию с естественнонаучной потребностью медицины. Сходное направление создал в США Г. Вайнер (Н. Weiner), который самостоятельно развил исходные европейские традиции под влиянием Александера.
Пионеры психосоматики под влиянием Фрейда концентрировали своё внимание на бессознательном психическом конфликте или личностных признаках характера отдельных людей или небольших групп пациентов. Они размышляли о том, как у этих пациентов могли затем развиться (например, линеарно) при посредничестве вегетативной нервной системы определённые заболевания. При этом они обраа1али мало внимания на то, каким образом эти конфликты могли «сенсибилизировать» человека к определённым событиям в его жизни. Некоторые авторы описывали более общие личностные признаки (например, алекситимию) без того, чтобы объяснять, как такая способность к приспособлению может влиять на соответствующего человека (например, как реагирует человек, не способный в ситуации опасности подавить в себе страх).
Интегративная модель должна оценить и объединить современное состояние знаний в медицине. По интегративной модели состояние здоровья определяется не по абсолютному его значению – отсутствию болезни, а скорее как успешное приспособление к окружающему миру. Болезнь определяется как нанесение ущерба или нарушение определённых компонентов (областей) структуры или функций организма человека. Болезнь не является единственным основанием появления чувства болезни и страдания. Это чувство возникает также вследствие неспособности человека приспособиться к различным жизненным ситуациям или к болезни, оно является результатом несоответствия между адаптивными возможностями человека (способность к приспособлению) и требованиями, которыми они определяются. Эта неудача адаптации приводит к страданию или к чувству болезни. Болезненные ощущения и чувство болезни, наблюдающиеся, например, в рамках широко распространённых функциональных нарушений, являются сигналом того, что способность человека к выживанию в его специфической среде нарушена или подвержена угрозе вследствие болезни. В этой модели лечение имеет задачу облегчить адаптивную недостаточность или скорректировать её, но не преследует цели достижения трудноопределимого идеала здоровья.
Интегративную концепцию следует понимать как нечто целостное. Она отличается от традиционной точки зрения, согласно которой болезнь является замкнутой сущностью, которую врач должен сначала диагностировать. Ей должны соответствовать патогенетический агент или анатомическое поражение, которые дают повод к развитию заболевания. С этой точки зрения для определения болезни достаточно корреляции между причиной повреждения и симптомами болезни. Но корреляция между субъективными жалобами, симптоматикой и органическим повреждением не столь тесная. Кроме того, больной может быть предрасположен к болезни, не будучи больным или не чувствуя себя больным. Он может даже иметь болезнь и быть при этом практически здоровым или не страдать, несмотря на наличие болезни, т.е. не чувствовать себя больным. С другой стороны, он может чувствовать себя больным и страдать, не будучи больным.
Даже в лабораторных условиях воспроизведение болезней у животных характеризуется большой вариабельностью из-за того, что слишком многие факторы участвуют в этом [R. Ader, 1980]. Среди людей, у которых имеется очевидный риск развития определённого заболевания и которые подвержены одинаковым изменениям и тяготам в своей жизни, заболевают лишь немногие [Н. Weiner и соавт., 1957]; этих немногих нельзя определить заранее, несмотря на наличие известных факторов риска. Кроме того, факторы, связанные с появлением жалоб и болезни, отличаются часто, если не всегда, от тех, которые определяют болезненный процесс. Так, например, «ошибочное» физиологическое приспособление организма к высоким цифрам артериального давления, которое его поддерживает, отличается от физиологических факторов, которые его вызывают [Н. Weiner, 1979]. Согласно взглядам Вайнера, психосоматические связи могут быть прослежены вплоть до клеточных и гуморальных процессов и приняты во внимание.
«Так... интегративный подход стремится обратить внимание на многочисленные факторы, которые ответственны за предрасположенность, выявление, поддержание и различное спонтанное течение страдания и болезни и их последствия для больного, его семьи и общества, в котором он живёт...» [Н. Weiner, 1981]. Многообразные, разносторонние взаимодействующие факторы могут быть генетическими, бактериальными, иммунными, пищевыми, психологическими, обусловленными поведением и социальными – одним словом, все заболевания имеют многофакторный генез.
Интегративная позиция ориентирована на процесс, а не на структуру. Она пытается объяснить тот парадоксальный факт, что у человека могут возникать симптомы как при наличии, так и при отсутствии признаков анатомического повреждения или нарушений физиологических функций. Сторонники этой позиции рассматривают страдание и болезнь как распад биологического приспособления, который может, но не должен приводить к анатомическим поражениям. Этот распад может произойти на разных уровнях биологической организации – от психологической до иммунной, он может приобретать различные формы и самыми разными путями приводить к одному и тому же заболеванию.
Вайнер подчёркивает, что совместно действуют многочисленные, иногда противоположно направленные факторы, которые поддерживают здоровье и участвуют в возникновении страдания и болезни. При этом, если отвлечься от случаев экзогенной физической травмы, никогда не бывает ответственным лишь один фактор. Эти факторы охватывают диапазон от генетической диспозиции, адекватного питания, прежнего контакта с инфекционным агентом, иммунных, биохимических и физиологических реакций на психологию человека вплоть до его характера приспособления к культурному, социальному и материальному окружению (см. раздел «Психические заболевания»).
Исходя из этого, каждое заболевание имеет многочисленные подформы. Как каждый индивидуум имеет свои особенности, так и ни одна болезнь не похожа на другую.
Это интегративное воззрение предполагает многофакторный, нелинейный характер этиологии, течения и лечения страданий и болезней и пытается совместить широкий подход к здоровью и болезни с нашими знаниями о роли социальных и психологических факторов на каждой стадии страдания и болезни.
После второй мировой войны Т. Икскюль (Th. Uexkull) изложил и теоретически обосновал оригинальную всеобъемлющую «биопсихосоциальную модель». Его критика была нацелена на основные положения «машинной модели», с помощью которой современная биомедицина пыталась осмыслить тело и его функциональную деятельность. Однако подобная критика высказывается и против односторонней психоаналитической модели болезни, которая предлагает, наоборот, дифференциально-психологический образец развития человеческих отношений, причём тело (как неисторический машинообразный субстрат) остаётся вне поля зрения. Мнение Икскюля о том, что нельзя корректировать почти полностью бездушевную соматическую медицину бестелесной душевной медициной, находит всё больше сторонников в Германии. Таким же образом Икскюль понимает психосоматическую медицину как «поиск потерянного живущего тела». С этой точки зрения на первый план выступают задачи, которые должны быть основными в теории психосоматической медицины: создать модель отношений между организмом и окружающей средой и модель отношений между биологическими, психическими и социальными процессами. Применительно к первой задаче Th. Uexkull и W. Wesiak (1990) поддерживают модель функционального круга Якоба Икскюля [J. Uexkull, 1920]. Описание биопсихосоииальных функциональных связей осуществляется с помощью теории систем и современной семиотики. Психосоматическая модель стремится разработать модель для тела, которая соответствовала бы модели для души, с тем чтобы врач мог увязать процессы, которые происходят на физиологическом и социальном уровнях. Теория систем вступает в действие после того, как процессы на разных уровнях координируются в иерархию систем и сверхсистем. Для каждого из интеграционных уровней применяется иная система знаков. Под физиологическим уровнем понимают клетки, органы и системы органов с биохимическими и/или электрофизиологическими свойствами. Среди них различают специальные системы знаков – эндокринную, иммунную и нервную. Все системы знаков являются «эндосемиотическими», т.е. они действуют внутри организма.
На психическом уровне имеются опять-таки специфические и дифференцированные системы знаков. К ним относятся ощущения и чувства, которые мы воспринимаем от нашего тела и/или через органы чувств из окружающей среды. С помощью этих знаков субъект строит свой субъективный мир [Th. Uexkull и W. Wesiak, 1991].
Возникшая таким образом биопсихосоциальная модель признаёт самостоятельность феноменов на каждом системном уровне. Вместо упрощённого отделения комплексных феноменов от простых физиологических и биохимических она показывает путём обращения к учению о знаках и вытекающему из него понятию «перевод» наличие связей между системными уровнями и соответствующими связями значений. Это позволяет выявлять соматопсихические «эффекты подъёма» и психосоматические «эффекты спуска», причём наблюдаются различия между врождёнными и приобретёнными связями значений. Они соответствуют безусловным и условным рефлексам. Разработанная И.П. Павловым модель обусловливания (кондиционирования) впервые показала, как возникают связи значений.
В связи с этим следует упомянуть о динамическом аспекте этой концептуальной модели: индивидуальная действительность каждого человека имеет историческую протяжённость, т.е. её создание и перестройка всегда начинаются с «часа ноль» [Th. Uexkull и W. Wesiak, 1991].
В учебнике «Психосоматическая медицина», вышедшем в свет в 1991 г., Т. Икскюль совместно с Везиаком и др. детально развил свою теорию гуманитарной медицины. В этой книге, в частности, изложен тезис о том, что у пациентов с функциональной картиной болезни врач имеет дело с «синдромами, связанными с культурой индустриального общества», что эти синдромы могут быть в целом свойственной определённым людям реакцией, которую Фрейд обозначил как «недомогание в культуре». Задача будущей психосоматики состоит в том, чтобы этот новый системно-теоретический эскиз пополнить и подтвердить эмпирически и экспериментально. Психосоматическая проблематика заключается в следующем: как взаимно связаны различные системные уровни; следует ли «переводы» вверх и вниз рассматривать как закономерности, которые стимулируются регуляционными системами? Или речь идёт, как при переводе с одного языка на другой, о новых творческих усилиях и достижениях, которые нельзя воссоздать даже с помощью наилучшего будущего компьютера, как считает Вайценбаум (Weizenbaum), один из знатоков в этой области.
То, что психосоматика не является в теории и лечебной практике простым сложением соматических и психических данных и последовательным рядом высказываний позитивистского естествознания и позитивистской психологии, уже давно чётко и глубоко осмыслил В. Вайцзеккер (V. Weizsacker) в психосоматическом учении о болезнях, в котором телесное и душевное не только понимаются как взаимодействие двух субстанций, как психофизика, психосоматика или соматопсихика, но и предполагают новые перспективы их изучения. Вайцзеккер определил эти новые перспективы как «медицинскую антропологию», в рамках которой болезнь человека должна оцениваться врачом и приобретать определённый смысл.
Исходными пунктами этого подхода являются приём пациента врачом, исследование страдания и беседа пациента с врачом, который старается понять это страдание. Таким образом, страданиям тела придаётся некий смысл в жизни человека. Осмысление часто может касаться только тех процессов, которые возникают естественным путём и являются выстраданными, «вытерпленными». Однако психосоматика проявляется в своей сущности тогда, когда человек в своём осмыслении переживает себя как некое лицо, которое может сотрудничать и изменяться в своём соматопсихическом развитии в плане исцеления. Общее понимание истории жизни, которое возникает в результате врачебной беседы или в процессе психоаналитической терапии, придаёт новое значение болезненному процессу. Осмысление болезни в контексте герменевтики (понимания) истории жизни на общей почве солидарности врача и больного ставит под вопрос роль дистанцированного и безучастно наблюдающего учёного.
Теоретическую основу оценки и понимания места болезни в истории жизни обеспечивает не подключение таких душевных факторов, как эмоции или аффекты, не число отдельных трудностей, жизненных событий, стрессов или чего-либо подобного, не введение двусмысленных психосоматических понятий, когда, например, жизнь больного с высоким артериальным давлением определяется как «находящееся под давлением существование». Переживаемая субъектом ситуация придаёт тому или иному событию различное значение – непреодолимого напряжения или ни о чём не говорящего изменения, криза или банального отклонения, стресса или нестресса.
Вайцзеккер отталкивается от наблюдений за больным и беседы с ним. Как терапевт и невролог он не ограничивается интерпретацией телесного аспекта в переживаниях; он прошёл тернистый путь, особенно в области физиологии, и при этом проследил участие в биологических процессах мыслительных усилий субъекта, его восприятия и действия. Исходным пунктом для него стала физиология органов чувств.
Критицизм XIX века из всей проблемы психофизических связей выделил только две Узкие проблемы – проблему чувственных восприятий и проблему произвольной моторики – и «передал» их официальной физиологии. Вайцзеккер показал, что тогдашняя физиология чувств предприняла грандиозную, но ошибочную попытку расширить в направлении объективности нерасторжимое единство субъективной сферы с объективными условиями настолько, что в конце концов, по словам немецкого физиолога Иоганна Криса (J. Kries), от субъекта остался только «заключительный процесс». Субъект переносился, так сказать, в кору и становился таинственной конечной функцией предшествующего не зависимого от него физиологического процесса. Вайцзеккер правильно противопоставил этому положение, что субъективность всегда стоит в начале любого восприятия и движения именно в обусловленности того, что выбирается, устанавливается и охватывается посредством восприятия и движения. Когда мы воспринимаем что-то оптически, акустически, тактильно, т.е. воспринимаем чувственно, то не стоит и дискутировать о зависимости от субъекта и характере выбора этого процесса. Чувственное восприятие – это не пассивное отражение объективно существующего мира, не мозаика раздражителей, а всегда выбор из различных возможностей, некое осмысление, которое осуществляется вследствие субъективной настроенности, ситуационной обусловленности, селективной направленности в будущее, восприятия определённых фрагментов из прошлого, подвергается толкованиям и вытеснению.
Это утверждение можно проиллюстрировать на примере акта осязания: при ощупывании предмета (например, ключа) в выборе чувственного раздражителя принимают участие особые приёмы. Своеобразные движения пальцами производят выбор так называемого раздражителя. Когда мы ощупываем предмет со всех сторон, то не все ощущения вызывают моторные реакции – результатом был бы хаос, а только те, которые способствуют продолжению восприятия объекта. Следовательно, происходит заранее определённый обстоятельствами выбор из той или иной ситуации. Кроме того, имеется нерасторжимое взаимодействие между движениями и восприятиями.
Речь идёт о том, чтобы осмыслить субъективность в её структурном отношении к окружающему и чтобы таким образом избежать обычно возникающего расщепления субъект – объект. Введение субъекта через физиологию органов чувств в учение о болезни и психосоматику означает, что и телесное восприятие, и движение – это образы, которые возникают в определённой ситуации, в какой-то точке истории жизни. И это охватывает также болезнь; Вайцзеккер писал: «Центральным пунктом было бы то... что я не только приобретаю и имею свою болезнь, но и сам её создаю и формирую; что я своё страдание не только терплю и стремлюсь устранить, но я в нём нуждаюсь и желаю его».
Следующим шагом Вайцзеккера было открытие процесса изучения «биологических актов» (поддержание равновесия, приём пищи, осязание и т.д.) – закономерностей, которые определяют взаимодействие психофизических обусловленностей в соотношениях с окружающей средой.
Здесь также подходит пример с осязанием: неважно, что определяет его начало – субъективная цель восприятия (т.е. нечто психическое) или объективная цель движения (т.е. нечто соматическое). Также малосущественно преобладание того или другого (психическое ли руководит соматическим или наоборот): субъективное выражается в телесных процессах, а соматическое – в душевных. Здесь неъодносторонней каузальной схемы и нет психофизического параллелизма; это беспрерывная взаимообогащаемая и законченная телесно-психическая круговая связь. Это явление Вайцзеккер назвал «кругом образов» («Gestaltkreis»).
Идею «круга образов» он развил в процессе последующего исследования физиологии чувств и использовал ка:с модель психосоматических связей. Душевное и телесное могут взаимно замешать друг друга. «Через душу мы станем доступными для неосознаваемого разума и страдания тела, а через тело мы познаем естественные потребности души». Тело может объяснить душу, а душа – тело. Соотношение тела и души заключается не в том, что они пребывают рядом (субстанциальное значение) и действуют друг на друга (динамическое значение), но в том, что они взаимно представляют и объясняют друг друга. Такое представление и объяснение как рациональная данность, независимая от постулатов объективного вневременнуго естествознания или психологии, их осмысление и изучение возможны только на основе понимания истории жизни. Вайцзеккер заключает из этого, что не только покраснение, рвоту, понос и сердцебиение следует рассматривать как формы душевного выражения, но и работу желудка, кишечника, лёгких и печени – как органов выражения жизнедеятельности страдающего человека. Можно сказать, что человек при болезненных изменениях своих функций находит такое применение своим органам, которое физиологией не предусмотрено, во всяком случае той физиологией, которая рассматривает организм лишь как систему гомеостатического равновесия.
Мы исходим из того, что все теоретические психосоматические положения Вайцзеккера основываются на беседах врача и больного, в результате чего история болезни пациента становится понятной из истории его жизни. Это особенно наглядно проявляется в те периоды, которые Вайцзеккер определил понятием «криз» и которые одновременно являются поворотным пунктом и характеризуются переворотом в соматических функциях. Критические пики возникают в ситуациях разлуки, при нарушениях привычного ритма жизни, которые вполне осознаются, но могут протекать и на неосознанном уровне, т.е. в сфере «Я» и «Оно». В понятии «замещение места* заложено то, что вместо душевных переживаний возникают соматические проявления, а вместо психофизических процессов – психические феномены, такие, как желание или мысль: «...ре-ципрокные отношения переживаний и событий, психического и физического перемежаются друг с другом в определённый момент в виде криза и при этом влияют друг на друга. То, что мы вытесняем из сознания, продолжает действовать в теле, а то, что мы внедряем в сознание, теряет свою телесную силу» [V. Weizsacker, 1940].
Психосоматическое учение о болезни уже самого Вайцзеккера привело к новым идеям о структуре человеческого развития и определяющих его силах. «Историческая наука не может, как мне кажется, иметь прогресса, если она даёт преимущество только прожитой жизни и свершённым делам, тогда как остаются действенными непрожитая жизнь и несделанные дела...» [V. Weizaacker, 1950]. Таким образом, нельзя отталкиваться только от герменевтики, руководствоваться только случившимся, следует определять и то, что ещё не произошло. В состоянии соматической готовности человек направлен и на будущие, часто на ещё чётко не определившиеся ситуации. Когнитивно и эмоционально неопределённое и часто противоречивое ожидание имеет психосоматически достаточно критическую значимость. То, что в любой ситуации существует в форме «ещё не», «я хочу» и «я должен», «я могу» или «я смею» и «я обязан», Вайцзеккер обозначил как патические категории [понятие «патический» ввёл немецкий психолог и философ Людвиг Клагес (L. К1а-ges)]. В понятии «патический» заложено признание того, что жизнь – , это не только «событие», но и терпение и накопление опыта; жизнь – / это по существу страдание и сострадание, симпатии и антипатии, при- / нуждение и исполнение обязанностей. Из этого комплекса происходят ( конфликты и кризы в связи с какими-либо жизненными событиями вплоть I до формирования патогенеза заболеваний. Выражением «патический образ ] существования» Вайцзеккер подчеркивает, что жизнь дана не только как существование; в значительной мере она обязывает к принятию решений. Патические категории «желать», «мочь», «долженствовать», «сметь», «быть обязанным» содержат принуждение к решению и определению обязанностей. Желание и долженствование соответствуют категориям свободы и необходимости. Экзистенциальная вовлечённость человека в спор с самим собой, с окружающими, с учреждениями как требование принятия решения внутренне присуще конфликтам и кризисным ситуациям страдающего человека. Это не означает обязательного срыва, развития болезни, но это – патические категории. Планирование своей жизни заранее в человеческом существовании означает принятие реше-' ний, что характерно и для кризисных ситуаций у страдающего человека. Описывая биологические акты как исходные пункты и предлагая гипотезы, прокладывающие новые направления исследований, Вайцзеккер не ставил цели создать теорию возникновения определённых психосоматических заболеваний и основать научную школу. Болезненные состояния и болезни предоставили ему возможность наблюдать жизненный мир человека и заново осмыслить его с помощью введённых им оригинальных понятий.
Рассмотренные выше психосоматические теории и модели отражают определённые позиции, которые нерасторжимо связаны с исторически актуальным процессом формирования идей и вытекающей из них концентрации внимания на определённых направлениях исследований. Поэтому исторически более старые модели, например психосоматических типологий характеров, конверсионная модель или модель специфического бессознательного конфликта Александера, не просто заменялись последующими теориями. Их эвристическая ценность неоднократно подтверждалась, хотя их значение частично модифицировалось и определялось новыми точками зрения более поздних теоретических моделей.
В чём заключается новый аспект изменившегося характера воззрений и достаточно претенциозных под рубрикой «интегративных моделей»? Это прежде всего социальный аспект, в котором заново рассмотрен индивидуум. Биопсихосоциальный подход изначально рассматривает человека в его естественном психобиологическом развитии применительно к здоровью и болезни в его окружении, которое он не только воспринимает, но и по мере возможности создаёт сам. У Вайцзеккера понятие «когерентность» (связанность) индивидуума с окружающим миром занимает центральное место; Т. Икскюль создаёт концепцию внешнего мира и организма как «динамически развивающееся целое» в терминологии «системы»; Вайнер также попытался описать «организм в здоровье и в болезни» на всех уровнях и ступенях организации и развития как интегрированную регуляционную систему. Насколько правомочна использованная при этом терминология (у Вайнера – ссылка на современную математическую теорию упраления; у Т. Икскюля – уклон в семиотику, у Вайцзеккера – религиозно фундированная точка зрения на страдающего субъекта) для требований действительно интегративных теорий и моделей (не в смысле простого сложения биологических, психологических и социальных позиций), станет очевидным в результате дальнейшего развития психосоматики.
Установление связей между данными анамнеза и соматического обследования – повседневная работа в практике врача. Это касается врачей всех специальностей: врачей общей практики, интернистов, психиатров и др. Как свидетельствует старый врачебный опыт, хорошо собранный анамнез – половина диагноза. Он не только экономит силы и диагностические средства, но и раскрывает опытному врачу первоначальную, а затем и окончательную картину болезни и её этиологию. Когда врач обращает внимание на жалобы, жизненную ситуацию, проявления болезни и историю жизни больного, он знакомится с его психосоциальным положением. Это имеет неоценимое значение для взаимоотношений врача и больного и для готовности пациента к лечению.
В связи с тем что сегодня в распоряжении врача имеются сложные инвазивные и дорогостоящие методы исследования, немало больных приходят с просьбой о применении именно таких методов: «У меня уже четыре недели слабость и головная боль, мне нужна компьютерная томография», – заявляла 35-летняя пациентка семейному врачу. Если при наволящих вопросах обнаруживалось, что это потребует от пациентов каких-то новых и ответственных обязательств, то недомогание возникало обычно в понедельник и в течение рабочей недели, но не в выходные дни, в связи с чем создавалась более широкая перспектива, позволявшая воспользоваться другими диагностическими и терапевтическими методами.
Если психосоматическая медицина, как принято считать, уделяет телесному аспекту достаточно внимания, но всё же больше обращает его на психическое состояние, то такая точка зрения в результате полноценной диагностической беседы должна быть развенчана. Это означает, что врач обязан обращать внимание не только на выявление соматических и психических симптомов, но и на жизненную ситуацию и самочувствие, социальное положение и настроение самого пациента. Каким образом будут оцениваться данные анамнеза и клинического обследования в целом и сколько на это будет потрачено времени, полностью зависит от служебного положения врача. Врач, срочно вызванный налом или осматривающий пострадавшего при несчастном случае, задаёт лишь несколько проясняющих ситуацию вопросов и в первую очередь занимается соматическим обследованием. Психиатр и в первую очередь узкоспециализированные психотерапевты, исходя из обстоятельств, скорее всего не будут проводить соматическое обследование больного сами, а поручат это другим врачам. Это вопрос не только профессиональной компетенции и разграничения задач. Соматическое обследование предполагает эмоционально нейтральную обстановку, которая невозможна в ситуации психотерапевтического процесса.
В сфере психосоматики существуют две исходные ситуации, которые определяют направленность диагностической беседы.
1. Речь идёт о пациентах с известным соматическим заболеванием. Чтобы оказать больному помощь в переработке своей болезни (преодоление) и способствовать его соучастию в лечении (готовность, согласие), нужно определить роль психических влияний на болезнь, состояние и установки больного. В этом выражается соматопсихическая постановка вопроса.
2. Речь идёт о больных, у которых жалобы или соматические симптомы имеют психическую обусловленность. В таких случаях необходимо выяснять участие психических факторов в возникновении и течении заболевания. В этом заключается причинная психосоматическая постановка вопроса.
При тяжёлом соматическом заболевании диагностическая беседа направлена на определение в первую очередь нынешнего внешнего и внутреннего состояния больного. Что знает пациент о своём заболевании? Какое значение имеет оно для него сейчас и в его жизни в целом? Имеется ли у него свой взгляд, в соответствии с которым он сам, его родные, врачи или кто-либо ещё ответственны за это заболевание? Соответствует ли его знание о болезни, её причинах и течении врачебной оценке?
Чтобы знать, как действовать дальше, необходимо разобраться в особенностях личности больного и истории его жизни, предшествовавшей болезни. Были ли у него в прошлом другие заболевания? Имеется ли неблагоприятная наследственность? Как он справлялся до сих пор с предыдущими заболеваниями и как справляется с нынешним? Имеются ли У него своя точка зрения на эти и сопоставимые с ними трудностями, своё мнение об особых ситуациях, которые отдалили его от семьи и профессии? Может ли он поделиться с другими своими мыслями, страхами и чувствами, надеждами и отчаянием, которые его охватывают, когда он остаётся один?
Необходимо придавать терапевтический характер каждой диагностической беседе и в случае с соматически больным в не меньшей степени, чем в случае с психосоматическим пациентом. В любом случае важно дать больному хотя бы минимальную информацию. Больной должен ознакомиться с точкой зрения врача, уяснить себе, какие взгляды врача и советы приемлемы для него в связи с дальнейшим течением болезни и предполагаемыми терапевтическими мероприятиями.
Многим пациентам первая беседа с врачом даёт возможность свободно поговорить и при этом достичь такого понимания своего состояния, которое нередко означает совершенно новое, оптимистичное отношение к своей болезни. Не следует забывать и о психической нагрузке, которую может создать такая беседа. Необходимо также обращать внимание на ситуацию, которую больной переживает как «демонтаж», если врач занимается только вопросом его слабости, конфликтов и перегрузок. Такая опасность встречается в тех случаях, когда ещё в детстве в сложных ситуациях у больных выявлялись повышенная чувствительность, ранимость и другие «слабые» стороны личности. Поэтому желательно поговорить и о сильных, здоровых сторонах личности больного: «Что вам хорошо давалось в школе?», «Чем вы больше всего интересуетесь и что вы делаете охотно?». Наряду с периодами расстройств настроения пациент должен рассказать и о своих успехах, о периодах эмоциональной разрядки. Для оценки состояния больного важны также сведения как о сохранных, так и о нарушенных вегетативных функциях: о слишком кратком или длительном сне, аппетите и изменениях настроения в течение дня. Эти вопросы являются предварительными для получения данных о психическом состоянии пациента, что особенно важно в психиатрии.
Чем более свободно и менее формально протекает беседа, чем больше пациент раскрывает себя врачу, тем больше возможностей обнаружить «сценический» характер его поведения. Представляется ли пади» ент образцом типичной проблематики межличностных отношений, в которых и возникли его конфликт и вызванные им нарушения? Характерно ли для его проблем экспансивное или сдержанное поведение, полезна или бесполезна в этих условиях его встреча с врачом? Чувствует ли он участие и заинтересованность со стороны врача или врач оставляет его наедине с его проблемами? Поднимает ли врач его настроение или усуглубляет депрессию? Каковы осанка больного, его манера разговаривать, как он относится к врачу и к тому, что врач вмешивается в его интимную жизнь? Наконец, в первой же диагностической беседе необходимо выявить, что пациент утаивает от врача, несмотря на обилие даваемой им информации. Врач со своей стороны может оценить легко обнаруживаемые или скрытые психосоматические связи, отметить выявленные им соотношения симптомов, оставить открытым вопрос о неизвестных пока обстоятельствах, которые, по его мнению, позволили бы обсудить с больным вопросы прогноза и возможностей лечения.
Предположение о наличии той или иной этиологической связи обеспечивается в психосоматике позитивными данными. Констатируются временные и понятные связи между появлением соматических нарушений и изменениями внешней или внутренней ситуации в жизни больного. Психосоматические связи не устанавливаются на основании отсутствия органических изменений и на основании того, что при соматическом обследовании не обнаруживается достаточных соматических оснований для их возникновения. Если нет этих временных и понятных связей, то психосоматическую обусловленность болезни следует ставить под сомнение.
Во всяком случае, имеются возможности понимания и интерпретации иных, казалось бы, менее очевидных закономерностей, чем естественнонаучные связи.
Какие средства имеются в распоряжении врача, чтобы поставить психосоматический диагноз?
Самую важную помощь оказывают диагностическая беседа и психосоматический анамнез, которые развились из психоаналитического интервью и сохранили его теоретическую основу.
Цель психосоматического анамнеза состоит в том, чтобы привести не осмысленные больным соматические симптомы в понятную смысловую связь с внешней и внутренней историей его жизни.
Первоочередная цель заключается в нахождении связей во времени между началом соматических проявлений и анамнестически достоверными жизненно важными изменениями или же в констатации их отсутствия. Если такие связи устанавливаются, то дальнейшая беседа должна прояснить, понимает ли сам больной значимость для развития заболевания тех неприятностей, которые возникли у него в связи с конфликтами и кризами. Это предполагает знание личности больного, условий его развития в детстве, конфликтов в процессе социализации, фиксации на них до последнего времени и уязвимости в отношении их с учётом ослабления актуальности прошлых переживаний.
Такая диагностическая беседа требует не менее 30 мин, но обычно занимает значительно больше времени. Она также предполагает дальнейшее сотрудничество врача и пациента. Врач расценивает пациента как сотрудника, и этим мотивируется общность их задач. Психосоматический диагноз, как и психотерапия, зависит от того, как на него реагирует сам пациент. В общении с ним врач должен активно повышать готовность пациента к самопознанию.
Рекомендуется использовать даже едва уловимое структурирование процессов как метод исследования, позволяющий оценивать как потребности, так и свободу пациента, которые в его собственном представлении противоречат друг другу, но врачу позволяют составить общую картину болезни.
1. Вначале задают вопрос о жалобах, давших основание для обращения к врачу: «Что привело вас сюда?». Часто при ответе на этот вопрос предварительно информированный больной указывает конкретные симптомы или сообщает уже готовый диагноз: «желудочные боли», «грудная жаба», «ревматические проявления». Эти жалобы обязывают врача расспросить пациента о содержании его предшествующих переживаний. Следует подвести пациента к тому, чтобы он рассказал о своём состоянии своими словами. При этом необходимо отмечать речевые обороты, которыми он пользуется при описании своих жалоб и картины своей болезни.
2.Следующий вопрос позволяет уточнить время появления болезненных переживаний: «Когда вы это почувствовали впервые?». Устанавливаются и периоды последующих ухудшений и улучшений. Врач должен настойчиво расспрашивать больного о времени начала болезненных переживаний вплоть до дня и часа. Анамнез жизни в рамках общеврачебной ситуации, когда врач получает как психические, так и соматические данные, включает и соматическое обследование. Поскольку время и силы врача ограничены, он экономит их обычно на соматическом обследовании, используя данные ранее проведённого обследования. Отсутствие соматических проявлений, обусловленных болезнью, может мотивировать обращение врача к более глубокому изучению связи болезни с конфликтами. Некоторые соматические находки и характер реакций больного при обследовании (напряжение мышц затылка, болезненность при надавливании в эпигастральной области) могут дать опытному врачу определённое, специфическое направление в его психологической диагностике.
3. Решающим для понимания внутренних конфликтов и внешних психосоциальных связей является вопрос о жизненной ситуации к моменту начала болезни: «Что произошло в вашей жизни, когда это случилось? Что в то время появилось нового в вашей жизни, кто появился в вашей жизни и кто ушел из неё?». Это вопрос о «провалах» в судьбе, о ситуациях искушений и неудач, об изменениях в служебной деятельности, жилищных условиях. Больной должен при этом вызывать у себя воспоминания в форме свободных ассоциаций. Поскольку о драматических событиях пациенты могут сообщать как о банальных переменах, которые всплывают в памяти и расцениваются как пустячные, на такие события следует обратить особое внимание. Если же невозможно установить связь между жизненными кризами и началом болезни (в том числе и при повторных беседах), то психосоматическую природу заболевания следует поставить под сомнение.
4. При ретроспективном взгляде жизненные ситуации, вызывающие болезни, могут обнаруживаться в детстве, юности и зрелом возрасте. «Расскажите мне ещё немного о себе, быть может, что-то из детства», «Расскажите немного о своих родителях» или «Каким вы были ребёнком?», «Что было для вас важным событием в жизни?». При сборе анамнеза разговор ведётся об отношениях с родителями, о развитии в детстве, о служебной карьере, о сексуальном развитии.
5. В конечном итоге создаётся картина личности больного в целом. Если учесть его душевные переживания и поведение, то можно оценить значение симптоматики, ситуации заболевания и данных анамнеза. «Что это означает для вас? Как вы это пережили?» – такие вопросы приводят самого больного к пониманию собственных способов реагирования.
Конечно, этот метод следует использовать гибко. Целевое направление от симптома к ситуации, анамнезу жизни и личности полезно в качестве основной линии беседы (рис. 5).
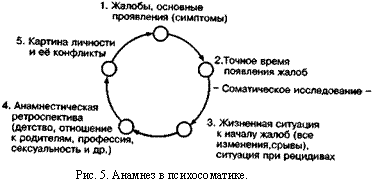 При этом не следует
допускать, чтобы из-за слишком большого количества вопросов и жёсткого
ограничения спонтанности обеднела информация, сообщаемая больным. Благодаря
внимательной, эмоционально открытой, располагающей к откровенности беседе с
врачом ситуация обычно складывается благоприятно. Сам врач должен несколько
сдерживать себя, чтобы дать больному возможность свободно изложить свои мысли,
воспоминания, мнения. Диагностическая беседа имеет отчасти характер провокации.
Врач оперирует подбадриванием, откровенными вопросами, которые наталкивают больного
на ответы, но не фиксируют на них внимание, давая лишь направления для размышления:
«Расскажите мне об этом подробнее. Как это переживалось вами тогда? Мы ещё
совсем не говорили о сексуальности. Вы ещё не сказали о своём браке». При этом
следует отрешиться от представления, что пациент всё о себе знает. Беседа
должна во многом вести к созданию новых представлений даже из несовпадающих сообщений.
Больной должен быть открытым и критичным в отношении своих воспоминаний, новых
ассоциаций и взглядов, если они могут стать плодотворными. Наиболее важными
оказываются те моменты беседы, когда пациент вдруг умолкает, как бы наткнувшись
на внутреннюю преграду. Паузы в разговоре – это «ворота» для прорыва
вытесненных до того воспоминаний, необузданных фантазий и, может быть, для
наступающего озарения. Всегда следует помнить, что слишком структурированная, жёстко
поставленная тема, чрезмерное количество вопросов ограничивают свободу
пациента. Ошибочно также воспринимать молчание больного «аналитически» и путать
ситуацию первого интервью с ситуацией психоаналитического сеанса.
При этом не следует
допускать, чтобы из-за слишком большого количества вопросов и жёсткого
ограничения спонтанности обеднела информация, сообщаемая больным. Благодаря
внимательной, эмоционально открытой, располагающей к откровенности беседе с
врачом ситуация обычно складывается благоприятно. Сам врач должен несколько
сдерживать себя, чтобы дать больному возможность свободно изложить свои мысли,
воспоминания, мнения. Диагностическая беседа имеет отчасти характер провокации.
Врач оперирует подбадриванием, откровенными вопросами, которые наталкивают больного
на ответы, но не фиксируют на них внимание, давая лишь направления для размышления:
«Расскажите мне об этом подробнее. Как это переживалось вами тогда? Мы ещё
совсем не говорили о сексуальности. Вы ещё не сказали о своём браке». При этом
следует отрешиться от представления, что пациент всё о себе знает. Беседа
должна во многом вести к созданию новых представлений даже из несовпадающих сообщений.
Больной должен быть открытым и критичным в отношении своих воспоминаний, новых
ассоциаций и взглядов, если они могут стать плодотворными. Наиболее важными
оказываются те моменты беседы, когда пациент вдруг умолкает, как бы наткнувшись
на внутреннюю преграду. Паузы в разговоре – это «ворота» для прорыва
вытесненных до того воспоминаний, необузданных фантазий и, может быть, для
наступающего озарения. Всегда следует помнить, что слишком структурированная, жёстко
поставленная тема, чрезмерное количество вопросов ограничивают свободу
пациента. Ошибочно также воспринимать молчание больного «аналитически» и путать
ситуацию первого интервью с ситуацией психоаналитического сеанса.
Диагностическая беседа благодаря своей рациональности в благоприятных случаях имеет характер проясняющего и высвобождающего акта и, следовательно, терапевтический характер.
Существенные трудности и уклонение больного от постановки психосоматического диагноза чаще зависят от самого врача и прежде всего от его традиционной врачебной роли: как может врач что-то диагностировать, если он в своём естественнонаучном образовании к этому не подготовлен? Что он должен знать о той области, где он имеет больше слабых мест и пробелов, чем в изученной им области соматической диагностики? Как он может заставить себя идти путём, который потребует от него много времени (и в связи с этим – материальных потерь)? С помощью соматического обследования (ЭКГ, лабораторные, рентгенологические исследования), а также ряда лечебных процедур (УФ-облучение, УВЧ-терапия, инъекции) он сможет получить гораздо больше, чем в результате беседы с пациентом. Как он может вторгаться в ту область, где , будет подвергать сомнению свою роль уверенного в себе, всезнающего и всемогущего врача и волшебника и к тому же чувствовать себя эмоционально ущемлённым?
Современная врачебная практика диктует необходимость находить время и место для сбора психосоматического анамнеза. Пациент будет активно говорить и размышлять, если почувствует, что врач его внимательно слушает. Это значит, что вечером врач ещё раз вернётся к этой теме. Тогда больной почувствует, что врач всегда думает о нём,, что сказанное им имеет значение и что врач готов принять сообщение больного для «участливого наблюдения» [participant observation, no Харри Салливану (Н. Sullivan)]. Это означает, что врач принимает в больном участие, но сохраняет определённую дистанцию, чтобы оставаться объективным, а не идентифицироваться с пациентом. Диагностическая ситуация имеет двоякий характер; она подразумевает участие, эмоциональный отклик, но в то же время и дистанцирование от пациента.
Диагностическая беседа с психосоматически больным при его высокой активности и соответствующей направленности позволит врачу приблизиться к психоаналитической ситуации и достичь её уровня рефлексии. Диагностическая беседа в психосоматике нацелена на спонтанные, свободные высказывания пациента, которые в идеале приближаются к свободным ассоциациям. При этом принимаются во внимание словесные выражения, последовательность изложения, перерывы и паузы. В атмосфере дружеского отношения можно поговорить и на тему об «инстинктах», хотя здесь можно встретить отпор. Сотрудничество пациента с врачом во время беседы (творческий союз) так же важно, как и эмоциональные и неделовые перерывы в отношениях с исследователем (перенесение). Опытный наблюдатель спросит себя, как пациент обращается с ним и какие реакции и эмоции он регистрирует у самого себя (контрперенесение): «Почему пациент вызывает у меня злость?», «Почему я не испытываю к ней настоящего интереса и сочувствия, хотя эта женщина сообщает о столь драматических событиях?», «Почему он хочет настроить меня против своей жены (или матери) и представить её единственной виновницей?». Стало быть, врач должен не только чувствовать, как к нему относится пациент, но и регистрировать и определять свои собственные осознанные или неосознанные, в том числе и эмоциональные, реакции на сведения, сообщаемые пациентом. Это очень ответственное требование, которое без психологической подготовки и опыта самооценки у врача вряд ли выполнимо.
Помощь здесь может оказать группа Балинта, названная так по имени лондонского психоаналитика Майкла Балинта (М. Balint). Врачи регулярно приходят в замкнутую группу, обсуждая там под руководством опытного коллеги-психоаналитика свой опыт, который они приобретают в процессе работы с пациентами.
Психологические тесты – это стандартизованные психодиагностические методы, предназначенные для изучения и оценки (как количественной, так и качественной) своеобразных свойств личности в её переживаниях и поведении. Эти тесты в принципе не выходят за пределы того, что можно получить в диагностической беседе с пациентом. Значение психологических тестов заключается в том, что они составлены таким образом, что с их помощью можно получить объективную оценку состояния пациента, независимую от субъективных мнений исследователей. Это достигается путём высокой стандартизации в проведении и оценке теста. Многие психологические тестовые методы возникли на основе теории личности или обогащены ею.
Большинство личностных тестов имеет характер опросника: таковы MPI [Н. Eysenck, 1959] и 16PF [R. Cattell и соавт., 1957]. Наибольшее распространение получил тест MMPI [S. Hathaway и J. McKinley, 1963], который содержит 566 вопросов и пытается охватить клинически определяемые черты личности (ипохондрические, истерические, психопатические свойства, тенденции маскулинизации-феминизации, параноидные, психастенические, шизоидные и маниакальные черты, а также социальная инверсия). Для психосоматических синдромов характерен зубец «V» в MMPI (рис. 6).
Особое положение среди психологических тестов занимают проективные диагностические методы, например тест Роршаха, цель которого состоит в определении личностных конфликтов посредством свободных реакций пациентов на слабоструктурируемый тестовый материал. Проективные тесты имеют больше историческое, чем актуальное клиническое значение. Они вряд ли могут играть роль в психологической диагностике вследствие своей малой достоверности и ограниченной валидности; из-за особенностей своей конструкции такие состояния, как страх, агрессивность и т.п., они определяют недостаточно точно. Современный обзор постоянно обновляющихся тестов и методических проблем приводится, в частности, у Р. Бриккенкампа fR. Brickenkamp, 1983].
Почву конфликта позволяет уточнить тематический апперцептивный тест (ТАТ), в котором на основе предлагаемых загадочных и фантастических картинок нужно представить и описать соответствующий им сюжет. Для психосоматических
исследований плодотворно применение Фрустрационного теста Розенцвейга (картиночно-фрустрационная методика), который позволяет судить о характере реакций на фрустрацию, чаще всего при агрессии, направленной вовне или внутрь.
Особое положение в клинике-психологической, а тем самым и в психосоматической диагностике занимают опросники, которые построены скорее в прагматическом стиле, без непосредственного отношения к теории. Примером этого является Гисенская анкета жалоб, которая состоит из 57 вопросов, касающихся жалоб на общее самочувствие, боль, нарушение эмоциональности, а также истериформных жалоб, которые распространены в амбулаторной психотерапевтической практике. Все эти тесты стандартизованы на репрезентативной выборке населения и группах больных, так что с их помощью можно оценивать ответы отдельных пациентов.
В связи со стратегией лечения важно выявление органической основы; ранимости личности. Эта задача может решаться с большой достоверностью с помощью теста рисунков (образный тест Бентона).
Практическое значение имеют также интеллектуальные тесты, в частности гамбургский вариант теста Векслера для взрослых. Уровень интеллекта необходимо знать, чтобы интерпретировать данные, полученные с помощью тестов, и учитывать его при планировании лечения.
Психологические тесты могут дополнить, но никак не заменить общую диагностику, В индивидуальной клинической диагностике они имеют вспомогательное значение. В психосоматических исследованиях роль тестов возрастает, если они проводятся среди большого числа пациентов. Здесь используются систематические и сопоставимые для всех больных данные.
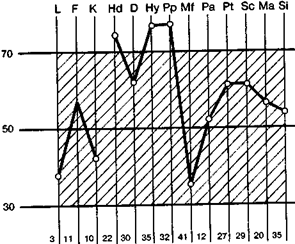
Рис. 6. Психосоматическое «V» в MMPI: шкалы ипохондрии (Hd), депрессии (D) и истерии (Ну) образуют фигуру «V». Повышены также показатели шкалы психопатии. Показатели контрольных шкал (L – шкала лживости, указывает на наличие сознательного или неосознаваемого искажения; F – глобальная защита; К – потеря коррекции) свидетельствуют о том, что интерпретация шкал ещё возможна. Высокими являются показатели оценок, типичных для истерического характера, а также для конверсионной истерии. Повышены также показатели шкалы психопатии.
В XX веке в психосоматической медицине оформилась широкая шкала различных психологических, соматоцентрированных и иных видов терапевтической помоши, таких, как, например, группы самопомощи. В крупных психотерапевтических школах психоанализа, поведенческой терапии и разговорной (речевой) терапии появляются противоречивые тенденции в отношении образования групп. Вопрос о том, какие методы адекватны, оптимальны для лечения тех или иных болезненных состояний и какие общие психотерапевтические факторы эффективны, из-за конкуренции среди разных школ, объединений, больших и малых групп может остаться без внимания.
Психотерапия определяется как целенаправленная, преимущественно вербальная коммуникация с больным для воздействия на его болезненное соматическое и психическое состояние. Она планируется в рамках теории болезни и лечения и проводится как обучающий и изучающий метод.
В процессе психотерапии происходит систематическое развитие и раскрытие личности. При этом психотерапия исходит из интенсивных, осознанно представленных и дифференцированных по ролям взаимоотношений врача и больного. Пациент нуждается в компетентном мнении специалиста, что приводит, по крайней мере вначале, к асимметрии. Большинство психотерапевтических методик применяется в речевой форме, причём вырабатываются новые, дифференцированные взгляды на нынешнюю жизненную ситуацию и ретроспективный взгляд на внутренние условия возникновения болезни. Раскрывающие и «проигрывающие» различные возможности беседы приводят к новым направлениям в мышлении и деятельности, новым установкам и формам поведения в отношении других людей и в других жизненных ситуациях. Разговор в психотерапевтической ситуации – это всегда экзамен, и он требует возникновения новых установок в повседневной жизни, помимо лечения. Новые формы поведения и уяснение того, что они обусловлены лечением, составляют важный терапевтический аспект.
Психосоматика решает многие терапевтические задачи. Врачи работают с органическими и более лёгкими функциональными нарушениями, с соматопсихическими и в узком смысле психогенными формами болезней, с пациентами всех возрастов и всех уровней образования. Односторонние, хотя и теоретически обоснованные, но ограничивающиеся только выявлением показаний подходы неприемлемы и практически нереализуемы; во всяком случае, они непригодны для применения в психосоматике и в практике врачей и психологов для оказания первоочередной терапевтической помощи. При такой широте задач необходимо, чтобы врачи и психологи владели разными методами и знали показания к ним.
В целом можно сказать, что для средств и целей психотерапии имеют значение следующие моменты.
Аналитическая терапия направлена по преимуществу на познавание и корригирующий эмоциональный опыт и осуществляется в рамках актуализации, вскрытия и оценки настоящих и заложенных в прошлой жизни конфликтов и фиксаций. Поведенческая терапия вырабатывает новые установки и формы поведения в рамках процесса обучения. Разговорная терапия в рамках текущего взаимоотношения врача и больного нацелена на переубеждение пациента и укрепление его сил.
Хотя в целом эти определения верны, несомненным остаётся тот факт, что границы их весьма условны. Так, при психоаналитических методиках лечения используются обучение и усвоение новых форм поведения. В поведенческую терапию включают элементы рационального убеждения и возврат к прошлому. И при обоих видах методик требуются реалистичные и личностные взаимоотношения врача и больного наряду с такими действенными факторами, как перенесение и роль технического эксперта. Методический пуризм пригоден лишь в процессе обучения этим видам терапии.
Три основные психотерапевтические установки, возникшие на основе психоанализа, поведенческой терапии и разговорной терапии, используются при различных нарушениях и разном душевном состоянии больных совершенно по-разному.
1. Юной пациентке с раком молочной железы или мужчине после химиотерапии по поводу рака бронхов необходима эмоциональная коммуникативная и прежде всего поддерживающая разговорная психотерапия, направленная на нынешнее положение и ближайшее будущее.
2. Молодая девушка с булимией и стремлением к наркотикам или пациент с инфарктом миокарда, избыточной массой тела, злоупотреблением алкоголем и т.д. нуждаются в симптомоцентрированных, обучающих и директивных установках, при которых планируются повседневный образ жизни и меры по выздоровлению в конкретных обучающих заданиях, как это обосновано и разработано в поведенческой терапии.
3. Хроническое кардиофобическое невротическое развитие у молодого мужчины с признаками регрессии и фобической фиксации является показанием для психотерапевтической установки, направленной на внутреннее, эмоциональное состояние, происхождение и сценическая актуализация которого определяются в процессе лечения. При этом целесообразна психоаналитическая индивидуальная или групповая терапия.
Современный врач с его многообразными терапевтическими возможностями должен играть роль активного, знающего и могущего помочь человека. Отойти от этой роли и поддерживать более открытые партнёрские отношения с больным порой бывает трудно. Многие врачи проявляют склонность давать «солидные» советы и указания: «Вы должны просто уехать от родителей», «Женитесь, и тогда ваши гомосексуальные наклонности исчезнут», «Разведитесь, ваша жена (ваш муж) не для вас», «Эта профессия не для вас, если вы уже изначально испытываете страх». Врачи пользуются тем, что Балинт называл «апостольской функцией врача»: «Каждый врач имеет смелые, но почти непоколебимые представления о том, как человек должен себя вести, если он болен» [М. Balint, 1957].
Было бы иллюзией во взаимоотношениях врача и больного надеяться на роль авторитарного всемогущего врача, как и ожидать от больного равноправного партнёрства, которое ему предлагается, с тем чтобы участвовать в решениях, как если бы он имел одинаковую с врачом компетенцию, кругозор и опыт.
Психоанализ ввёл центральное понятие во взаимоотношениях врача и больного – «перенесение». В своем изначальном значении у Фрейда понятие «перенесение» означало, что больной переносит на врача (мужчину или женщину) свой жизненный опыт, который он приобрёл в общении с отцом или с матерью (например, им не интересовался отвергнувший его в конце концов отец; всё понимающая, но отвергающая близость и совместное существование мать). Соответственно этому опыту больной подсознательно пытается построить и свои взаимоотношения с врачом. Из исторического развития психоанализа и накопленного им опыта видно, что речь идёт не о фактических родителях и их влиянии. Уже сами изображённые больным образы родителей определяются его собственными домыслами. Братья и сестры и двуяйцовые близнецы обнаруживают очень разные воспоминания о впечатлениях от родителей, в которых просматривается личность самого ребёнка. Об этом всегда следует помнить при проведении лечения, чтобы не вопринимать односторонне и поспешно родителей как виновников и причину заболевания. Сейчас можно говорить о перенесении как об установках, чувствах и восприятиях, которые один человек передаёт другому; особенно это относится к врачам, учителям, священникам и др.
Различные аспекты перенесения, т.е. свойственные людям духовные установки, которые вообще определяют межличностные отношения, могут восприниматься неосознанно, как, например, в супружеских парах. Но особенно сильна потребность в перенесении у больных, и она связана с их нуждами, болью и страхом, детскими ожиданиями и накопленным опытом. Болезнь – провоцирующая ситуация в отношении раннего опыта и отношений детей с родителями.
Из психоанализа происходит также понятие «контрперенесение», которое первоначально определялось как идущие из детства невротически суженные установки у терапевта по отношению к другим людям. Под контрперенесением в широком смысле слова следует понимать типичную установку чувств, восприятий и ожиданий, которые врач адресует своим пациентам.
Необходимо также сказать, что понятия «перенесение» и «контрперенесение» в психотерапевтическом лексиконе сегодня используются для того, чтобы характеризовать степень эмпатии, эмоционального участия в отношениях между людьми.
Как много значат психологические компоненты во взаимоотношениях врача и больного как в обще врачебной, так и в психотерапевтической практике, показывает действие плацебо и неспецифическое действие медикаментов. В каждом виде взаимоотношений врача и больного заложены возможности неспецифического действия, которые следует использовать и оптимизировать. Эти неспецифические компоненты заключаются в эмпатии, т.е. в эмоциональном участии врача, в интересе, который он проявляет к пациенту и его соматическим и психическим проблемам, и в том, что он переживает как свои конфликты и проблемы, с которыми к нему приходит пациент.
Самые большие трудности возникают у врача в связи с современным профессиональным образованием, направленным на быстрые решения и действия, в то время как необходимо перестроиться на рецептивную установку, которая даёт пациенту возможность высказаться. Неспецифической терапевтической задачей врача является обязанность выслушать все существенные сведения больного о его конфликтах и проблемах, не говоря уже о необходимости дать ему конкретные советы и рекомендации. Многие врачи с трудом осознают тот факт, что для больного уже простое сообщение о своих проблемах и конфликтных ситуациях и своей жизни приносит существенное облегчение и тем самым играет важную терапевтическую роль.
Беседа как диагностический и терапевтический метод является той формой лечения, которую осознанно или неосознанно применяет каждый врач. Однако в современной системе обучения врача это не предусматривается. Большинство врачей приходят к этому интуитивно, методом проб и ошибок. В отдельных случаях это может быть плодотворным, а при длительном применении – опасным. Часто врач вынужден прибегать к «кризисной» психотерапии, планирование которой невозможно. Во многих случаях острого кризиса врач является как бы исследователем психосоциального конфликта; от его опыта и интуиции зависит, как глубоко он может вторгнуться в ситуацию конфликта и каким путём пойдет для её устранения. Для каждого врача важно найти правильный модус поведения, адекватный как для дела, так и для него самого. При этом имеется опасность появления привычных, шаблонных форм реагирования. Способность вести доверительную беседу нельзя, однако, приобрести, лишь овладев разговорной техникой, как об этом свидетельствует опыт групп Балинта. Без усвоения знаний об условиях возникновения и возможностях устранения психосоматических и невротических нарушений врачи чувствуют себя настолько неуверенно, что им тяжело бывает идти навстречу просьбам и предложениям пациентов во время беседы.
Имеются определённые общие правила и неспецифические варианты ведения психотерапевтической беседы, которые следует использовать, чтобы облегчить контакт врача с пациентом.
1. Однократная диагностически-терапевтическая беседа для большинства больных является единственной психотерапией, которую они получают. Первый разговор часто является решающим. От него нередко зависит, найдет ли пациент контакт с врачом и разъяснит ли ему своё понимание болезни и сможет ли врач объяснить больному свою психологическую оценку болезни. Это в меньшей мере относится к врачу обшей практики, являющемуся семейным врачом, поскольку он обычно много лет знает и больного, и его семью.
2. Цель врача – добиться того, чтобы пациент в беседе не только сообщил ему сведения о своих соматических жалобах, но и рассказал о своём эмоциональном состоянии, своей жизни и жизненных конфликтах. Если это удаётся при эмоциональном участии врача, то можно быть уверенным, что пациент получил облегчение от беседы. Многие молодые врачи недооценивают катартический эффект такого речевого самовыражения. Они полагают, что должны в каждом случае дать пациенту совет по разрешению его проблем. Вербализация и вскрытие конфликта, несомненно, дают терапевтический эффект и прежде всего в тех случаях, когда пациент правильно оценивает своё положение, приведшее его к конфликту. В самом восприятии речи врача, в его интересе к пациенту и в его понимании конфликтной ситуации, в его вопросах и изложении своего мнения о возникновении конфликта заключается терапевтический эффект, который нельзя недооценивать.
3. Разговор обычно идёт об актуальном состоянии больного, об имеющихся у него жалобах, о его настроении, трудностях и конфликтах, а также о понимании им своей жизненной ситуации с учётом типичных для него эмоциональных трудностей и его собственного участия в наличии проблем. Поучительность истории жизни становится очевидной, когда события прошлого преломляются в свете актуального конфликта. Сконцентрированная на конфликте терапевтическая беседа приближается по своему содержанию и структуре к диагностической беседе. Выявленный основной конфликт при этом рассматривается под разными углами зрения. Выявляются также сходные ситуации в текущей жизни, корни и Детерминанты конфликта во внешних влияниях, равно как и в личности пациента и его прошлом. Как глубоко развивается эта тема, зависит от внешних и внутренних факторов как со стороны пациента, так и со сто-роны врача, т.е. от того, насколько они в состоянии продолжать и углублять разговор и насколько это необходимо.
4. Часто решающим является обстоятельство, остаются ли конфликт и Участие в нём пациента «снаружи» или удаётся актуализировать конфликт в терапевтическом кабинете во взаимоотношениях с терапевтом и представить его сценически. Это происходит большей частью неосознанно и незаметно. Если эту «сценическую реинсценировку» правильно оценить, распознать в ней собственное участие и роль пациента и обсудить это в не травмирующей его форме, то можно оказать ему существенную помощь. Часто это проявляется не в содержании разговора, а во внешне второстепенных особенностях поведения больного: как он ходит, употребляет те или иные понятия, принимает или не принимает предложения врача, каковы его осанка, манера говорить и т.д., что указывают на их аффективный сценический характер.
5. Обсуждение сценических элементов в процессе лечения не должно носить характера поучения; необходимо предусматривать собственное участие в нём пациента. Многие врачи предлагают больным свои собственные убеждения как советы (и многие больные принимают эти советы, как от оракула). Это соответствует самовольно взятой на себя функции, которую Балинт характеризовал как «апостольскую функцию врача». Если присмотреться к таким советам внимательнее, то часто оказывается, что они подходят самому врачу. Вместо того чтобы выслушать рассказ о неразрешимых противоречиях брачных отношений и глубинных конфликтах пациента и оценить их, такой врач склонен дать скороспелый совет и тем самым избавиться от пациента. Обычно врач, которому пациент сообщает обо всех своих трудностях, нелегко переносит тяжесть совместного знания, если он слушает с заинтересованностью и эмоциональным участием. Но ни в коем случае нельзя привлекать психоаналитическое сфинксоподобное молчание в качестве одного из основных приёмов в беседе с пациентом. Насколько врач должен быть активным и насколько он может вникать в конфликты и обсуждать их, зависит от желания самого пациента и его точки зрения.
6. Наряду с упомянутым обсуждением конфликтной ситуации и её причин при многих психосоматических нарушениях (расстройства приёма пиши, болевые синдромы, снимаемые медикаментами и т.п.) необходимо обсуждать образ жизни пациента и способы поддержания его здоровья. Трудности и конфликты нередко связаны с неправильным образом жизни: с недостаточным сном, чрезмерной загруженностью работой, злоупотреблением алкоголем, медикаментами, курением и т.п. Указания на связь душевных конфликтов с нарушением режима, с нездоровым образом жизни и целенаправленное вмешательство помогают определить удельный вес душевных факторов.
7. Хотя это и само собой разумеется, всё же следует ещё раз упомянуть о том, насколько необходимо, чтобы врач уделял достаточно времени для беседы с пациентом. Если он испытывает нехватку времени, то не сможет оценить психической аспект становления болезни. Целью психотерапевтической беседы является достижение понимания больным того, что он путём новых идей, фантазий, воспоминаний и т.д. преодолеет барьер забвения, нежелания знать, а также общий барьер вытеснения и у него сформируются новые взгляды. Продолжительность врачебной беседы составляет как минимум 20-30 мин. Обычно это означает, что врач при первой встрече с пациентом назначает новую встречу в более свободное время и при этом даёт понять, что он серьёзно воспринимает психические аспект его болезненного состояния.
8. Назначение медикаментов может быть также полезным в связи с психотерапевтическими задачами и длительным ведением больного. Если обнаруживается связь между жалобами пациента и жизненной ситуацией, то медикаментозная терапия может проводиться целенаправленно без того, чтобы снова поднимать вопрос об особенностях личности больного, и даже, наоборот, внимание к ним можно уменьшить. Путём дачи медикаментов врач как бы дополняет то, что вытекает из врачебной беседы, имеет отношение к её содержанию, символизирует заботу врача. Конечно, по возможности, особенно если врач не прописывает никаких лекарств, следует подчёркивать основное или единственное влияние психических факторов в болезни. Это особенно необходимо при лечении больных с нерешительностью, настороженностью, неуверенностью в себе. При многих актуальных трудных ситуациях очень полезно после беседы попытаться нормализовать ночной сон больного и тем самым отвести его от конфликта. Медикаментозное успокоение и разгрузка дают импульс к активизации собственных регулирующих душевных и физических сил. Психофармакологические средства позволяют создать новые ориентиры и могут облегчить состояние больного, запутавшегося в своих конфликтах, помогут ему внутренне отстраниться от них и сосредоточиться на стимулирующих его и восстановительных тенденциях. Лишённая почвы симптоматика облегчается за счёт уменьшения вегетативного влияния под непосредственным действием лекарства. Даже если терапия не направлена непосредственно на устранение душевного конфликта, врач не имеет основания не использовать эти благоприятные возможности, если он знает, что он при этом делает и почему он это делает.
Психотерапевтические беседы такого рода показаны в первую очередь при острых, но целесообразны также и при хронически протекающих соматических и психических нарушениях, имеющих анамнестически достоверные основания и психосоматическую основу. Проводимые в такой форме психотерапевтические беседы, длящиеся 25-30 или 50 – 60 мин, могут считаться кратковременной терапией без экспертизы, которая нужна в случае предложения полного курса в 25 ч, оплачиваемого больничной кассой. Предполагается, что после такой подготовки последующая психотерапия будет эффективна. Если потребуется, можно проводить также глубинно-психологическую или психоаналитическую индивидуальную или групповую терапию.
Если психосоматические нарушения основываются не только на актуальной конфликтной ситуации и у пациента имеются также хронические проблемы и конфликты, а также если для заболевания имеет существенное значение личность пациента с её сознательным и бессознательным аспектами, то показана длительная психотерапия. Обсуждаемые формы психотерапии имеют целью дальнейшее развитие личности путём устранения ранних детских фиксаций и воздействия на приобретённые в течение жизни ошибочные формы поведения, которые привели к психосоматическому заболеванию. Это достигается путём перевода конфликта в сознание и с помощью новых корригирующих эмоциональных реакций и усвоенных форм поведения в рамках терапевтических отношений.
В соответствии с характером нарушения, мотивацией и работоспособностью пациента и способностями врача показаны разные виды психотерапевтического лечения.
Психотерапевтическое управление (суппортивная психотерапия)
Речь идёт о технике, при которой прорабатываются жизненное положение и поведение пациента в реальной жизни, его трудности, его изоляция, приспособление, а также патологические реакции. По возможности используются контакты с пациентом, позитивное перенесение. От врача требуется достаточная степень активности. Часто бывает важно видеть родственников вместе с пациентом, чтобы вместе разобраться в социальном положении пациента. Социальные работники должны определить те трудности, которые имеются у него на рабочем месте, при контактах с сотрудниками и т.п. Пациентам, которые вынуждены бороться с тяжёлыми соматическими или душевными заболеваниями и находятся в изоляции, этот вид лечения показан так же, как и тем пациентам, которым вследствие тяжёлых расстройств личности редко может быть показана интроспективная, временами очень отягощающая раскрывающая терапия. Поддерживающая психотерапия показана также пациентам со слабостью «Я», со склонностью к опасной ажиатации. Наркоманы и больные с пограничными психозами так же нуждаются в поддерживающей психотерапии, как и многие хронические соматически больные.
Речь идёт большей частью о лечении, нацеленном на ядро конфликтов (фокус), вначале представляющееся неодолимым. Затем, после частичного разрешения конфликта, становится возможным выход из него. Ранее применявшаяся кратковременная терапия (несколько сеансов) оказалась недостаточной. Она не соответствует внутренним закономерностям психотерапевтического лечения. Этот вид терапии предусматривает вначале определение масштаба имеющихся у пациента нарушений, поскольку нельзя заранее судить о возможной динамике процессалечения.
Но всё же важно сразу использовать открытую перспективу определения психотерапевтических задач как по содержанию, так и по времени проведения. Психотерапия не должна быть укрытием и способствовать уходу от реальной жизни.
Психотерапия имеет ограниченную цель выявления конкретной внешней или внутренней конфликтной ситуации, не преследуя всеобъемлющей цели выяснения отношений детей с родителями. Опыт показывает, что благодаря переработке острой ограниченной конфликтной ситуации возможно дальнейшее дозревание личности. Обычно курс лечения проводится в течение 1 – 2 лет по 1 – 2 ч в неделю и составляет 30-80 ч. Содержанием сеансов является актуальная проблематика жизни с её глубинно-психологическим фоном. Беседа концентрируется вокруг характера переживаний и поведения пациента в свете его актуальных проблем. Этот вид психотерапии показан при острых и хронических психосоматических расстройствах, при которых можно установить связь болезни с конфликтом, т.е. выявить общие психосоматические синдромы, нарушения питания и другие сходные соматические расстройства, связанные с профессиональными, семейными и иными ситуациями.
Психотерапевтическая техника этого вида лечения предполагает использование глубинно-психологического метода и совершенствование его. Было бы неверно считать, что дальнейшее совершенствование классического психоаналитического метода может способствовать повышению готовности к этому лечению со стороны тяжелобольного человека, так как оно требует большого опыта и гибкости. Для врача большую помощь может оказать обсуждение случаев его личной практики в группах, на семинарах или в группах Балинта. Надёжными считаются именно те группы, в которых практикующие врачи регулярно встречаются и делятся друг с другом своим лечебным опытом.
Динамическую психотерапию проводят также в виде сеансов по 1 или 2 ч в неделю в течение неограниченного времени; план лечения предусматривает возможности его продолжения. В зависимости от вида нарушения и потребности пациента лечение может продолжаться даже годами с более длительными сеансами в его начале и более краткими – в конце. Методика динамической психотерапии, детально разработанная A. Duhrssen и соавт. (1965), не требует значительных усилий для регрессии пациента. При её применении возможно связывание актуальных и прошлых конфликтов с условиями жизни в детстве с пониманием собственных ошибок. Терапия позволяет пациенту осуществить правильную оценку своего ошибочного поведения и выработать новые навыки, а также поддержать своё «Я». Для этого используются разные возможности оценок, понимания связей между событиями и собственным поведением, которые обсуждаются с психотерапевтом, в результате чего и создаются соответствующие представления, что может преодолеть нарушения «Я» и ограничения «Я» в рамках терапевтического процесса. Для динамической психотерапии показаны невротические психосоматические расстройства, а также личностные нарушения у пациента, который изначально обладает слабой способностью к интроспекции, склонен к субъективности восприятия и нуждается в идентификации своего образа мышления с образом мышления терапевта в большей мере, чем при классическом психоаналитическом методе.
Как стандартный аналитический метод психоанализ в своей классической форме проводится в виде частых сеансов (по 3-4 ч в неделю) и связан с определённым «церемониалом»: пациент укладывается на кушетку, ему предлагается в свободной форме высказывать всё, что ему приходит в голову. Аналитик сидит позади пациента, его внимание строго концентрируется на значении высказываний. Внешние факторы и реальные отношения с терапевтом по сравнению с другими терапевтическими методиками отходят на задний план. Целью лечения являются регрессия и повторное переживание расцениваемых как патогенные детских переживаний, вскрываемых в свободных ассоциациях и сновидениях. Длительность лечения обычно строго не ограничивается и может составлять от одного года до нескольких лет. В ходе лечения необходимо перенесение, т.е. возобновление, детских эмоциональных установок в отношении своих родителей. Возникает невроз перенесения, актуализация и интерпретационная переработка которого направлены на глубокое корригирующее осознание.
Психоанализ в такой форме даёт возможность создать новый процесс развития при невротических затруднениях, например при заторможенности, эмоциональном сужении и нарушениях взаимоотношений. Благоприятными факторами для этого являются определённая сила «Я» и способность выдерживать нагрузки, а также интеллектуальная диффе-ренцировка и способность к рефлексии. Особенности и длительность лечения требуют социально обеспеченной и стабильной жизненной ситуации. Противопоказаниями являются слабость «Я», близость пациента к психозу и тяжёлые расстройства личности.
В новых описаниях классического психоаналитического лечения текущий болезненный процесс трактуется как следствие симптоматической терапии [Н. ТНотд и Kachele, 1985, 1988]. Звукозаписи этих авторов наглядно демонстрируют, что психоаналитический диалог со стороны терапевта ни в коем случае не должен ограничиваться толкованием. При этом текущая жизненная ситуация пациента и его нынешние отношения для терапевта имеют большее значение, чем его ретроспектива и регрессия. В целом в психоанализе ныне большое значение придаётся не отношениям перенесения, а «рабочему союзу», «реалистичным отношениям» [W. Brautigam, 1983] или «рабочим отношениям» [G. Rudolf, 1991], что соответствует также данным эмпирических терапевтических исследований. Особые требования метода привели к тому, что показания к нему в клиниках резко сузились. В амбулаторном отделении психосоматической клиники Гейдельбергского университета в последние годы среди 1000 обращавшихся больных это лечение проходили 2-3%. «Нужно быть достаточно здоровым невротиком, чтобы получить пользу от классического психоанализа», – заметил однажды американский психоаналитик Р. Грин-сон (R. Greenson). Катамнезы больных, лечившихся с помощью психоанализа, особенно тяжелобольных в Меннингерской клинике в США, показали [Wallerstein, 1988], что и там у большинства пациентов классическая техника лечения видоизменилась и вводились дополнительные элементы. Эти изменения классической методики, например «церемониал» лежания, меньшая частота и длительность сеансов (1-2 ч) и прежде всего изменения тактики психоаналитика, ранее ограничивавшегося только толкованием, сегодня широко распространились в клинической практике.
Амбулаторная и стационарная групповая психотерапия проводится обычно в закрытых группах, т.е. её участники от начала до конца лечения одни и те же. Длительность амбулаторной групповой психотерапии, которая проводится 1 – 2 раза в неделю, составляет от 1 года до 3 лет. Оптимальное число участников 6-8 человек. Большое преимущество фупповой терапии заключается в том, что даже те пациенты, которые вначале были малоориентированными в осознании собственной болезни и причин страдания, при групповой терапии начинают мотивированно относиться к себе. Но и здесь может встречаться лишь минимум готовности к самооценке своих социальных связей и эмпатических отношений с другими людьми.
Пациент должен уметь устанавливать межличностные отношения с другими людьми и с психотерапевтом и проявить заинтересованность в этом. Преимущество групповой терапии состоит в интенсивной проработке актуальной темы «здесь и сейчас» в группе и в установлении близких контактов с другими пациентами, дающих развитие психических Функций и большие возможности для созревания личности в целом. Групповая терапия даёт также возможность своеобразного межчеловеческого тренинга с перенесением не только на психотерапевта, но и на других членов группы (мультилатеральное перенесение), которое невозможно при индивидуальной аналитической терапии. Но некоторые индивидуальные проблемы развития не могут прорабатываться способом сравнения, как это бывает при индивидуальной терапии, а это необходимо при ряде расстройств. Показаниями к групповой терапии являются невротические расстройства, прежде всего функциональные синдромы, а также психосоматические заболевания, такие, как язвенный колит, бронхиальная астма и др., при которых больные находят большую поддержку в адекватно подобранной группе. Для пациенток с нервной анорексией, которая протекает большей частью тяжело, необходимы специальные модификации групповой терапии.
Групповая психотерапия более эффективна в отношении личностей упрошенных, не склонных к рефлексии, которые ещё не понимают психогенеза своих психосоматических расстройств. Они быстро привыкают к групповым занятиям и могут, идентифицируясь с другими членами группы, проделать определённое развитие, не слишком обременяя себя этим, и даже принимать активное участие в общей работе. Психосоматические больные, которые вначале тяжело воспринимают интерпретацию своих проблем как душевных и затрудняются говорить о них, в группе могут легче согласиться с психосоматическим характером своего страдания. Опыт показывает, что больные с тяжёлыми психосоматическими состояниями наряду с групповой терапией или после неё нуждаются в индивидуальных беседах, а также в глубинно-психологическом или аналитическом лечении, так же как и больные с выраженными психоневротическими нарушениями (например, неврозы навязчивости, агорафобии).
Проведение групповой психоаналитической терапии требует от врача специальных знаний в этой области, которые во многом достигаются опытом индивидуальной психоаналитической терапии.
Психоанализ вначале исходил из внутрипсихической конфликтной ситуации, т.е. из психологии отдельно взятого человека, а впоследствии стал уделять всё больше внимания изучению реальной сферы отношений своих пациентов. Однако контакт с близкими пациенту людьми категорически исключался и не принималось во внимание влияние реальной социальной, производственной и семейной среды пациента. В психоанализе больной должен иметь возможность путём развития своей личности оказать влияние и на изменение своего окружения. В последние десятилетия наряду с мнением о том, что семейные обстоятельства могут вызывать и поддерживать невротические и психосоматические нарушения, всё большее распространение получает другая установка. Психотерапевты ныне готовы при необходимости разговаривать также и с родственниками пациентов, использовать их помощь и помогать им самим; лишь в редких случаях они склоняются к признанию родных «виновными» и избегают их.
Под влиянием семейного терапевтического движения, которое воспринимает семью как пациента и пытается терапевтически воздействовать на неё в целом, расширились перспективы лечения болезней. Решающим здесь является то, что целью лечения становится не отдельный человек, а в целом система семейных отношений, которые необходимо понять и изменить [Н. Richter, 1970]. Так, уже говорят о шизофреноген-ных и соответственно предрасположенных к неврозам и к психосоматическим заболеваниям семьях, причём психосоматические больные оказываются как бы «делегированными» от нарушенной семьи, являясь в ней ещё и самыми здоровыми. Это соответствует опыту лечения пар, в которых часто более сенситивный и уязвимый, склонный к патологии брачный партнёр и обращается в качестве пациента, настаивая на лечении и необходимости перемен [J. Willi, 1975].
В перспективе будущих поколений вопросы об отделении молодого поколения от родителей, о конфликтах между поколениями с тенденциями к ограничению, сдерживанию или разрыву отношений, несомненно, станут темой конфликта [Н. Stierlin и соавт., 1977]. В настоящее время молодёжь обычно, например, при нервной анорексии, бронхиальной астме или язвенном колите в рамках семейной терапии озабочена проблемами отделения от семьи и обретения самостоятельности.
Системно-теоретически ориентированная семейная терапия разработала концепцию расположенных на разных уровнях взаимосвязанных систем, которые в свою очередь находятся в связи с другими уровнями. Семейные системы должны находиться во взаимосвязи с физическими, биологическими, психическими и общественными системами, так как все жизненные процессы протекают не изолированно, а во взаимообусловленности. Все проявления взаимосвязаны друг с другом, причём это сравнивается с саморегулирующимся компьютером как моделью функционирования системы. Особое внимание в семейной терапии придаётся правилам взаимодействия, которые приводят к дисфункциональным процессам. На семейных беседах в предлагаемых вопросах речь идёт об отношениях с другими людьми, а не о самом себе. Сознание и субъективное восприятие, направленные на самого себя, уступают суждениям об отношении к другим. В соответствии с функциональным мышлением терапевты затрагивают в своих «предписаниях» диагностированные ошибочные формы поведения с помощью парадоксального посредничества. Так, для дружной семьи пациентки с анорексией и выраженной зависимостью следует рекомендовать ещё более тесное слияние её членов. Таким образом происходит обретение уверенности в собственных силах для выздоровления с опорой на семью, а при критическом обострении ситуации высвобождаются противоборствующие силы и в итоге наступает улучшение. Врачи, занимающиеся семейной терапией, наблюдают в этих семьях появление веры в собственные силы для выздоровления только после значительного промежутка времени от начала лечения – через многие недели или даже месяцы.
Семейно-терапевтические теории болезни и стратегии лечения очень различаются в зависимости от установок соответствующей научной школы. В любом случае они направлены на то, чтобы переместить терапевтический процесс из ситуации уроков непосредственно в семью, чтобы на семейных собраниях, проводимых в промежутках между сеансами терапии, давать задачи и предписания или провоцировать путём парадоксального посредничества изменения в семейных отношениях.
Лежащая в основе поведенческой терапии модель болезни рассматривает соматические и психические симптомы как заученную форму поведения, которая может и «запамятоваться». Самые важные модели объяснения этого (см. раздел «Учение И.П. Павлова об условных рефлексах и психосоматическая медицина в свете теории научения») опираются на классический образец обусловливания (респондирующее обучение), образец оперантного обусловливания (предметное обучение) и познавательно-психологическую модель (в рамках познавательной поведенческой терапии). При этом исходят из того, что поведение в болезни обусловливается воздействием определённых условных раздражителей (респондентно заученное поведение) и через определённые положительные последствия их сохранения (предметно заученное поведение). В последних работах указывается, что определённые мысли и установки (познание) приводят одновременно к развитию соматических симптомов и способствуют их сохранению.
Ядром поведенческой терапии является анализ поведения, с помощью которого к моменту начала лечения определяется модель возникновения и сохранения симптомов, после чего делаются предписания по лечению. Процессы обучения (оперантное, респондирующее и направленное на познание обучение) различаются между собой, но при выяснении комплексных нарушений поведения и при заболеваниях, а также при выборе соответствующих методик терапии следует помнить, что они взаимосвязаны.
Методики, которые основываются большей частью на классических постулатах выработки условных рефлексов, развились как методики лечения состояний страха в виде систематической десенсибилизации или конфронтации с раздражителем (техники наплыва, привыкания, уговаривания). Если определённые условные раздражители вызывают реакции страха с бегством из вызвавшей страх ситуации, то нет смысла обучать с помощью методики, объясняющей, что реакция страха не соответствует вызвавшей её ситуации. Поэтому больного либо в представлениях, либо в реальности (в жизни) следует вести шаг за шагом к устранению его ситуации (систематическая десенсибилизация) или же он при поддержке терапевта подвергает себя в полном объёме влиянию вызвавшего страх раздражителя, пока реакция страха не исчезнет (конфронтация с раздражителем).
Методика лечения на основе оперантной модели обучения концентрируется прежде всего на последствиях, которые проявляются в поведении. Новое, желательное поведение формируется путём условного подкрепления (усиления). Вызывающее проблемы поведение должно подавляться путём его игнорирования (никакого подкрепления). Существенное значение имеет самоподкрепление: пациент для достижения определённой цели поведения, т.е. подавления неправильного поведения, награждает себя положительным подкреплением (например, похвалой). Такие методы самоконтроля имеют преимущество, заключающееся в собственной активности пациента, и дают ему чувство собственной значимости и ответственности за своё поведение. Стратегия положительного или отрицательного подкрепления (например, взаимное согласие) может с успехом использоваться, в частности, для воздействия на проблему хронической боли.
В ряде последних исследований предполагается, что автономные нервные процессы также могут подвергаться оперантному обусловливанию. Этому служат предписания по обратной биологической связи (biofeedback) для самоконтроля автономных соматических процессов, например артериального давления, активности мозга, деятельности желудочно-кишечного тракта, частоты пульса, психогальванической кожной сопротивляемости. С помощью обратной биологической связи пациент приучается модифицировать соматические процессы путём непосредственных обратных предписаний в нужном ему или окружающим направлении. Создание обратной связи физиологическим процессам может проводиться оптическим или акустическим путём. Такие методики обратной связи в психосоматической медицине в последние годы приобретают всё большее значение. В принципе они могут применяться при всех психосоматических расстройствах, при которых имеются очевидные физиологические функциональные отклонения и существуют адекватные неинвазивные методы регистрации и обратного предписания этим физиологическим показателям [Н. Legewie и L. Nusselt, 1975]. Обнадёживающие и стабильные результаты можно получить, например, обратными предписаниями потенциалам действия мускулатуры (электромиографическая обратная связь) при лечении головной боли, вызванной мышечным напряжением, заикания, писчего спазма и истерических параличей. При лечении нарушений сердечного ритма, повышенного артериального давления и мигрени также можно добиться хороших результатов с помощью обратной биологической связи. Электромиографическую и дыхательную обратные связи можно использовать как вспомогательные или самостоятельные методы для снятия напряжения.
Когнитивные факторы и стратегии преодоления оказывают влияние на физиологические процессы: при тягостных представлениях наблюдаются повышение артериального давления, учашение дыхания, изменение крообращения и другие соматические приспособительные реакции. Специальные методы, направленные на изменение познавательных процессов и их последствия, связаны с подавлением нежелательных мыслей и чувств (стоп-мысли), с обусловливанием представлений и мыслей (скрытое обусловливание), с перестройкой автоматизированного познания (познавательное переструктурирование) [A. Ellis, 1977; A. Beck, 1979], с техникой обращения с проблемами (тренинг для снятия проблем) и с познавательными методами преодоления стресса («прививка против стресса», тренировка управления стрессом) [D. Meichenbaum, 1977]. В психосоматике когнитивные лечебные методики всегда могут сыграть роль в тех случаях, когда у больного вырабатываются специфическое ожидание, представления и оценка неблагоприятного течения болезни, т.е. болезненное поведение, и когда можно на основе этого добиться того, что изменение познавательных процессов приведёт к облегчению.
Для пациентов, которые не могут проявлять по отношению к другим людям ни положительных, ни отрицательных эмоций и потому ущемлены в своих социальных взаимоотношениях, предлагается тренировка уверенности в себе (тренировка настойчивости) [R. Ullrich de Muynck и R. Ullrich, 1980]; в результате подавленные пациенты решаются наконец выразить свои чувства и желания окружающим. Упражнения по формированию поведения проводятся в основном в виде ролевой игры; при этом придаётся также значение обучению модели поведения. Тренировка уверенности в себе важна при психосоматических и невротических нарушениях, которые связаны со страхами, неуверенностью в себе и с социальной угнетённостью.
Всё большее значение в психосоматической медицине приобретают так называемые психовоспитательные методики, с помощью которых осуществляются-стратегии по подкреплению поведения, благоприятного для здоровья, и отказу от поведения, оказывающего болезнетворное влияние (курение, алкоголизм, нарушения диеты, злоупотребление медикаментами). Эти методики часто объединяются с программами, включающими элементы описанных выше техник.
В 70-е годы традиционные теоретически обучающие приёмы значительно расширились. В план лечения включаются цели и мотивы пациентов, чьи толкования и оценка своих проблем отражают также собственное представление о путях их решения. Отношение к врачу всё больше понимается как отношение к источнику информации о познавательной внутрипсихической структуре пациента и как компонент терапевтического процесса [Grawe и Caspar, 1984].
Разговорная психогерапия пытается оптимизировать технику психотерапевтического разговора, не имея собственного дифференцированного психологического и психосоматического подхода к заболеваниям.
Речь идёт о видах лечения, которые не ориентированы на вскрытие переживаний больного, но при проведении которых врач даёт директивы к выполнению определённых упражнений или осуществляет прямую суггестию в отношении симптоматики или поведения больного.
Суггестивные методики применяются с XIX века. Они влияют на внешнее и внутреннее поведение больного, пытаются с помощью специальных формулировок, позитивных высказываний оказать ему психическую поддержку и способствовать его внутреннему равновесию. Суггестивные моменты незримо присутствуют во многих врачебных мероприятиях соматического характера. В психической сфере эти методики применяются в виде терапии уговором, внушением. Значение эффекта плацебо (препарат-«пустышка», который с успехом применяется при таких соматических жалобах, как головная боль, боль в желудке и т.п.) свидетельствует о наличии компонента внушения во врачебном воздействии. Суггестивные методики как целенаправленные и самостоятельные имеют по сравнению с этим суггестивным компонентом врачебного воздействия меньшее значение.
Гипноз – это ритуализированное лечение внушением, которое как врачебный метод лечения зародилось в XIX веке и тогда же достигло своего наивысшего развития. Врач здесь полностью активен, доминирует, уверенный, знающий; пациент остаётся пассивным, регрессивным, воспринимает благодаря действиям врача подчёркнутое вербальное внушение. При этом возникает особая форма аффективных отношений с регрессивным сужением сознания пациента, который своё внимание направляет на действия гипнотизёра, полностью лишаясь своей воли и подчиняясь врачу в своих действиях. Поскольку гипноз всегда в конечном счёте основывается на аутосуггестии, как это показал Э. Штраус (Е. Straus), следует отличать классический гетеросуггес-тивный гипноз с наличием гипнотизёра от аутосуггестивного, так называемого активного гипноза, при котором используется аутогенная тренировка и пациент активно участвует в переработке гипнотического состояния.
Ранее гипнотические эксперименты использовались, чтобы демонстрировать изменения психофизиологических функций, например изменения секреции желудочного сока или связь жёлчеотделения с гипнотически вызванным представлением о приёме определённого вида пищи. В современной терапии гипноз используется для того, чтобы с его помощью устранять острую функциональную симптоматику: рвоту беременных, приступы астмы, понос и др. Конечно, эффект этот преходящий, если он не подкрепляется переработкой лежащей в основе таких симптомов актуальной конфликтной ситуации.
Из современной медицинской практики не исключается не только терапевтический, но и используемый для диагностики подход к психосоматическим нарушениям через телесное самовосприятие и упражнения по снятию напряжения.
Начало этому положил Иоганнес Шульц (J. Schultz), который в 1932 г. предложил аутогенный тренинг, вскоре распространившийся по всему миру. Речь идёт о систематически проводимых телесных упражнениях, которые постепенно усваиваются индивидуально или в группе, а затем повторяются пациентом дома. Больного обучают переживать состояние покоя, чувство тяжести и теплоты, которые он затем в течение дня может вызывать у себя сам. После этого этапа, который длится 2 – 3 мес, можно переходить ко второму этапу, который ведёт к общему телесному и душевному расслаблению, духовному самопогружению и имеет много побочных психосоматических эффектов. Первый этап аутогенного тренинга родствен распространённой в англоязычных странах «прогрессивной релаксации» Э. Джейкобсона [Е. Jacobson,1938], при которой применяется техника соматического расслабления, например для облегчения родов. Аутогенная тренировка в настоящее время преподаётся, в частности, на высших народных курсах. Шульц постоянно указывал на то, что врачебный контроль и рекомендации позволяют предотвратить развитие ипохондрических и депрессивных состояний.
Функциональная разрядка, предложенная в Гейдельберге М. Фуксом [М. Fuchs, 1989], позволяет не только снимать напряжение, но и целенаправленно изменять самовосприятие. При этом больной должен «почувствовать» определённые части тела и привести их во внутреннюю связь с другими частями тела. Одновременно преодолеваются напряжение и отчуждение, а целью лечения является обретение себя через своё тело. В психосоматической клинике Гейдельбергского университета проводится концентрационная двигательная терапия, которая стала ценной терапевтической методикой именно для психосоматических больных. При этом используется не только восприятие своего тела, но и движения и совместные с другими лицами упражнения, такие, как вести кого-то и быть ведомым, касаться кого-то и позволять прикасаться к себе. Пациенты делают эти упражнения в группе, а затем обсуждают в группе или с врачом; при этом оценивается их внутреннее значение.
Последние две методики показаны не только при функциональных психосоматических и соматических синдромах. Они могут использоваться также при глубинно-психологическом и психоаналитическом индивидуальном или групповом лечении как особая форма самопознания, сопровождающая и дополняющая основную методику.
Часто возникающие неблагоприятные обстоятельства, например выраженная органическая основа нервной анорексии, язвенного колита, вынуждают к госпитализации психосоматических больных. Опыт показывает, как нелегко бывает проводить психотерапевтические сеансы в условиях обычной больницы при наличии у больного регрессивного и пассивного поведения, обусловленного директивными указаниями врача. Ассистент, который ведёт беседы с больными и готов регулярно посвящать им своё время, часто с горечью осознаёт, что ему не удаётся повлиять на среду стационара и на ход лечения.
Принимая во внимание ситуацию, характерную для психосоматической клиники, можно представить себе, какова дистанция между испытанной ролью психотерапевтического воздействия врача в семье и на производстве и возможностью благоприятно влиять на затянувшиеся психосоматические состояния в клинике. Часто встречающиеся у психосоматических больных трудности вербализации собственных переживаний и потребностей лучше всего преодолевать с помощью интенсивной групповой терапии в стационаре, продолжающейся затем амбулаторно. Невербальные методы терапии, такие, как терапия образами и концентрационная двигательная терапия, являются наиболее ценными при лечении в стационаре. При широких возможностях лечения и при условии его продолжения амбулаторно стационарная психотерапия представляет собой не временную меру, а специальную форму лечения, направленную на устранение психосоматического расстройства [Н. Becker и W. Senf, 1988].
Для пациентов важным фактором является то, что они находятся вне семейного и профессионального круга и контактируют не только с медицинским персоналом, но и с другими больными, которые находятся в аналогичном или совсем ином положении, происходят из разных слоев населения и относятся к разным возрастным группам, о чём свидетельствуют данные катамнестических исследований у больных, лечившихся стационарно по методике групповой психотерапии в психосоматической клинике Гейдельбергского университета. Это относится также и к лечению в больших психосоматических стационарах, где больные могут получить в нужном объёме дифференцированное лечение, в том числе и те, у которых нет никаких шансов вылечиться. Более 60% лечившихся в таких стационарах больных имели пенсионную страховку, 10% собирались её оформить. Большинство больных были в возрасте от 30 до 50 лет, из них более 60% имели образование не выше среднего, т.е. происходили из низших слоев населения. Уменьшение посещаемости врачей и приёма медикаментов, а также высказываемая больными удовлетворённость результатами лечения указывали на его положительное влияние. Но идеальным является такое положение, когда начавшееся в стационаре психическое развитие может быть продолжено при последующем амбулаторном лечении, осуществляемом тем же персоналом и тем же врачом. Для молодых людей это лечение может стать новой формой социализации и раскрытия личностных качеств. Однако время пребывания в стационаре обычно ограничивается 2-3 мес, поэтому психотерапия не может создать новое содержание жизни или стать защитной нишей перед лицом реальных требований профессиональной и семейной жизни.
Психосоматическая терапия в Германии имеет глубокие корни и получила широкое распространение. В пределах прежней Федеративной Республики Германии насчитывается 5000 психосоматических коек, что является самым высоким показателем в мире, однако такая большая цифра вводит в заблуждение. На самом деле на этих койках под психосоматической вывеской лечатся по большей части алкоголики или психически больные. Ряд частных и ориентированных на доходность клиник по их терапевтическому уровню и по обеспеченности персоналом не отвечает требованиям современной психосоматики и психотерапии.
В последние годы при многих психосоматических заболеваниях возникает необходимость в создании групп самопомощи. Это относится к больным, которые ещё могут организовать групповую беседу, встречаясь регулярно без врача и психотерапевта, чтобы обсудить связанные с их болезнью психические и социальные последствия. Врачебная позиция заключается в поддержке подобных групп. Связанные с болезнью депрессии, страхи и регрессивные тенденции упадка могут в подобных группах в беседах с товарищами по несчастью найти разрешение скорее, чем при встрече с врачом, постоянно испытывающим недостаток времени. Пациенты с противоестественным задним проходом после резекции толстой кишки, эпилептики, больные, находящиеся на гемодиализе, перенёсшие инфаркт миокарда и прежде всего больные с нарушением питания особенно склонны к объединению.
При первичной оценке многих соматических состояний, например ожирения, группы самопомощи так же полезны, как и группы анонимных алкоголиков при алкоголизме. Эти группы самопомощи нацелены не только на то, чтобы улучшить сотрудничество пациентов с врачом и сделать его помощь более доступной, но также позволяют больным стать более самостоятельными и более зрелыми.
Возрастающее число методик психотерапевтического лечения, финансируемого больничными кассами, и конкурирующих между собой психотерапевтических школ требует контроля за результатами лечения. В рамках многих психотерапевтических направлений также развиваются различные варианты лечения, в связи с чем возникает вопрос, какие методики показаны и эффективны при тех или иных психосоматических и невротических заболеваниях. Наконец, изучение процесса психотерапии должно дать ответ на вопрос, какие терапевтически значимые факторы играют роль в ходе лечения.
Исследование эффективности психотерапевтического лечения поднимает ещё и особые методические проблемы. При этом оказываются важными три аспекта наблюдений, которые хотя и тесно переплетены между собой, но отражают разные сферы интересов – пациента, терапевта и общественности. Исследование результатов лечения в области психосоматической медицины, кроме того, стоит перед методической проблемой учёта и объединения в итоговой оценке объективных, субъективных и взаимодействующих данных [W. Senf и М. Rad, 1990]. Сегодня уже недостаточно сделать вывод по результатам исследования о том, что в определённой группе больных после определённого вида лечения появилось улучшение самочувствия или что по оценке исследователя определённая методика лечения в определённой группе больных является более эффективной или более экономичной, чем другая. (Например, если в качестве критерия успешности лечения нервной анорексии учитывать только показатель массы тела, то состояние больной, у которой значительно увеличилась масса тела, будет расцениваться как «улучшение», хотя у неё постоянные рвоты, она потеряла работу, а из-за злоупотребления медикаментами рассталась с партнёром.)
Психотерапия должна использовать в своих оценках нулевую гипотезу Ганса Айзенка (Н. Eysenck), согласно которой лучшие результаты имеются тогда, когда они выше ожидаемых при спонтанном улучшении. Как и в медицине вообще, требуется контрольная группа нелеченых больных, что порождает этические проблемы и создаёт большие практические трудности; откровенно говоря, проблема контрольной группы почти неразрешима. Поэтому на место контрольной группы во многих исследованиях ставят «группы ожидаемого», т.е. для оценки тенденции к спонтанному улучшению определяется промежуток времени, который должен соответствовать времени проведения курса лечения и последующего катамнестического наблюдения, что практически неосуществимо. Во всяком случае необходимо, чтобы успех терапии не только определялся на момент окончания лечения, но и оценивался в плане его стабильности глазами независимого исследователя значительно позже. Необходимое для этого время зависит от целей исследования; для изучения результатов терапии необходимо от одного года до двух лет. Несмотря на это, многие исследователи довольствуются сравнением картины болезни в начале и к концу лечения, что на сегодня считается совершенно недостаточным.
Первая фаза, определяемая как «оправдание исследования», заключается в изучении ряда крупных исследовательских психотерапевтических проектов и прежде всего в оценке данных литературы (метаанализ). Цель исследования результата психотерапии сегодня – это не вопрос о её эффективности, которая уже доказана. Так, изучение смешанного контингента психосоматических больных и невротиков в обширном метаанализе 475 работ, осуществленном М. Smith и соавт. (1980), показало, что психотерапия в целом эффективна: 80% получавших психотерапию пациентов имеют больше шансов избавиться от своих симптомов, чем нелеченые больные из контрольной группы.
К. Grawe и соавт. (1990) также с помощью метаанализа проанализировали 897 работ, посвящённых эффективности психотерапии, по определённым категориям (например, не менее одного контрольного показателя) с целью выяснить, насколько можно считать доказанной эффективность основных практикуемых ныне методик психотерапии по соответствующим научным критериям. Это обширное исследование привело к заключению, что из огромного числа используемых ныне психотерапевтических методик только в отношении трёх «можно согласиться, что они имеют статус методик с несомненно достоверной эффективностью» [Meyer и соавт., 1991]. Это поведенчески-познавательная, психоаналитическая и, с определёнными офаничениями, разговорно-терапевтическая методики.
Основную задачу, которая стоит теперь перед психотерапией, можно определить следующим образом: у каких пациентов и при каких нарушениях, какие лечебные мероприятия у каких терапевтов и за какое время могут быть эффективными? При этом бросается в глаза, что особенно интересующие нас психосоматические больные исследованы меньше. Но имеются определённые указания на то, что при ряде психосоматических и соматических заболеваний (например, при бронхиальной астме, нервной анорексии, язвенном колите или смешанных функциональных синдромах) показаны комбинации психотерапевтических и соматических методов лечения [F. Rohrmeier, 1982]. Некоторые данные имеют исключительное значение: так, Н. Deter (1986) при применении «ориентированной на болезнь групповой терапии» у больных бронхиальной астмой достиг значительного симптоматического и психосоциального улучшения у больных, получавших психотерапию, по сравнению с нелечеными больными контрольной группы. При этом тщательный подсчёт расходов показал пятикратную экономию средств, затраченных на лечение. Так же важны результаты тщательно документированного исследования у 862 больных инфарктом миокарда (некурящие, недиабетики), которым по методу случайной выборки в отличие от традиционной консультативной выборки в виде контроля провели особую форму психотерапии («советы типа А») [С. Mendes de Leon и соавт., 1991]. При катамнестическом исследовании через 4,5 года оказалось, что у больных, получавших психотерапию, повторные инфаркты встречались на 44% реже, чем в контрольной группе (рис. 7) [М. Friedman и соавт., 1984, 1986].
Также впечатляют данные D. Spiegel и соавт. (1989), которые в течение года проводили психотерапию у больных с метастазирующим раком молочной железы с целью улучшения качества их жизни. Авторов поразил эффект продления жизни: в психотерапевтической группе по сравнению с контрольной длительность жизни в среднем увеличилась с 18 до 36 мес (рис. 8).
Данных о том, насколько сопоставимы результаты лечения при психосоматических невротических заболеваниях, до сих пор нет. Мы исследовали катамнестически смешанный контингент больных с невротическими, функциональными и психосоматическими расстройствами, получавшими комбинированное (стационарно и амбулаторно) психотерапевтическое лечение в течение не менее 1,5 лет [W. Brautigam и соавт., 1980]. При первом определении результатов непосредственно после лечения сравнение пациентов с преимущественно психической или соматической симптоматикой по всем оценкам не выявило существенных различий: квоты успеха были очень сходны как по мнению терапевтов, так и по оценке самих пациентов [W. Senf, 1987]. То, что пациенты с соматическими жалобами реже оценивают свое состояние в плане изменения общей симптоматики как улучшение, а в отношении соматических жалоб чаще вообще не видят никакого результата, клинически объяснимо, если иметь в виду больных с относительно тяжёлыми соматическими страданиями. Но если сопоставить результаты лечения больных с соматопсихическими заболеваниями в узком смысле слова (например, больных бронхиальной астмой, колитами, нейродермитами, петическими язвами и др.) с таковыми у больных с неврозами или функционально-психосоматическими заболеваниями, то обследование, проведённое через 2 года после окончания лечения, показало предварительно (исследование ещё не было закончено) только относительно небольшие различия (табл. 6).
|
|
|
|
|
Рис. 7. Результаты лечения больных с повторными инфарктами миокарда в психотерапевтической группе (592 человека – Т) по сравнению с контролем (270 больных, не получавших психотерапию и только обследованных кардиологически – К) [М. Friedman и соавт., 1986]. |
||
|
Рис. 8. Время доживания при метастазирующем раке молочной железы после групповой психотерапии в течение года [D. Spiegel и соавт., 1989]. |
Таблица 6 Результаты терапии после окончания лечения у 140 пациентов с наличием (1) или отсутствием (2) соматической симптоматики
|
|
Очень хорошие/ хорошие результаты |
Удовлетворительные результаты |
Без улучшения |
Ухудшение состояния |
|||||
|
1 |
2 |
1 |
2 |
1 |
2 |
1 |
2 |
||
|
Мнение терапевта |
Основной симптом как главная цель |
43% |
52% |
41% |
39% |
15% |
1% |
– |
2% |
|
Другие индивидуальные терапевтические цели |
43% |
49% |
41% |
41% |
16% |
8% |
– |
2% |
|
|
Мнение больного |
Удовлетворенность |
58% |
63% |
5% |
7% |
13% |
18% |
21% |
15% |
Клинические данные свидетельствуют о том, что психосоматические больные, даже находящиеся на более низком уровне в социальной сфере и в образовании, достигают лучших результатов, чем больные с неврозами, для лечения которых применялись модифицированные специально для них психотерапевтические методики.
Конкретные результаты лечения описаны во второй части книги в рамках отдельных нозологических форм.
II. ЧАСТНАЯ ПСИХОСОМАТИКА
Инфекционные болезни – результат взаимодействия микроорганизмов с организмом человека. Выраженность и характер течения инфекционной болезни зависят от особенностей возбудителя болезни (вид возбудителя, выделение экзотоксинов, инвазивные факторы, механизмы размножения и т.п.), с одной стороны, и состояния защитных сил организма человека – с другой, т.е. обусловлены взаимодействием возбудителя, его вирулентности и резистентности организма.
Например, достаточно одного контакта с вирусом кори, чтобы закономерно возникло заболевание. Индивидуальные особенности течения заболевания различаются мало; продолжительность инкубационного периода, симптоматика и течение заболевания определяются характером вируса. Первый контакт с вирусом полиомиелита, например, не столь часто приводит к манифестации заболевания. Низкая заболеваемость при этой инфекции объясняется тем, что предрасположенность к этому по сравнению с таковой при кори имеется далеко не у каждого человека и варьирует индивидуально, причём восприимчивость может оказаться временной. Остановится ли инфекция на начальной или латентной стадии, зависит не только от свойств вирусов и иммунных факторов; известно, что предшествующий «соматический стресс» может сказаться на локализации и выраженности параличей.
В связи с этим иммунную систему в последнее время определяют как связующее звено в функциональной психосоматической цепи. Интуитивные знания опытных врачей о том, что характер реакции на инфекцию или на течение инфекционного заболевания зависит также от эмоциональных факторов, могут теперь опираться на дифференцированные исследования иммунной системы. Взаимодействие психосоциальных или эндокринных влияний и иммунного ответа очень сложно: в афферентной части иммунной системы осуществляется влияние на активацию и инактивацию макрофагов, на лимфоток, а также происходят изменения аутоантигенов. В центральной части иммунной системы происходят изменение количества и деления иммунокомпетентных клеток в лимфоидной ткани, а также метаболизма мембран и нарушение специфических иммуноглобулинов. В эфферентной части иммунной системы даже малые изменения уровня кортикостероидов ведут к блокированию макрофагами комплексов антиген–антитело [A. Amkraut и соавт., 1974].
Попытки точнее определить влияние психических нагрузок, стрессов и эмоций на иммунную систему предпринимаются более 10 лет. Исследования принадлежат к интереснейшей области психобиологии [Н. Werner, 1977]; многое из того, чего не хватает современной психосоматике в плане понимания инфекционных заболеваний, аллергических реакций, аутоиммунных заболеваний вплоть до онкологических, в патогенетическом плане может получить объяснение именно при изучении реакции иммунной системы на психические нагрузки.
Для возникновения и течения инфекционных заболеваний важно то, что универсальные в целом типичные для данной болезни связи проявляют своё специфическое содержание в каждом конкретном случае прежде всего на фоне индивидуальной истории жизни и особенностей субъективных переживаний пациента, значение и тяжесть которых в каждом отдельном случае должны тщательно изучаться. История болезни и история жизни человека неразрывны, хотя в каждом отдельном случае значение каждого из факторов порой бывает трудно оценить.
К этой группе заболеваний относятся инфекции верхних дыхательных путей, вирусный грипп (инфлюэнца) и простудные заболевания, протекающие с лихорадкой, но без осложнений. Это самые частые заболевания вообще; считается, что взрослые переносят простуду 2–3 раза в год, часто с кратковременным болезненным состоянием и освобождением от работы, 40% больничных листов обусловлены этими заболеваниями, на них же приходится 45% дней постельного режима. Социальные характеристики при этом играют определённую роль. Статистика показывает, что неквалифицированные рабочие используют вдвое больше дней нетрудоспособности, чем специалисты. Число кратковременных больничных листов особенно велико у людей, имеющих несамостоятельную работу, которая не требует повышенной ответственности. В целом рабочие имеют больничных листов больше, чем служащие и чиновники. Дальнейшая дифференцировка этих групп свидетельствует о том, что имеются «маргинальные личности» (прежде всего принадлежащие к низшим социальным слоям неквалифицированные рабочие, живущие за городом), у которых особенно часто определяются простудные заболевания и наступающие затем «состояния после инфекции» [М. Pflanz, 1967]. Вероятно, лучше говорить о «маргинальных» социальных позициях и о людях, которых выводят из строя скорее социальные конфликты, причём исследователь убеждается, что при большом числе случаев не исключается возможность использования слабых мест социальной системы и злоупотребления этим [Н. Schafer и М. Blohmke, 1978].
(фебрильный герпес, лабиальный герпес, генитальный герпес)
Простой герпес – рецидивирующее вирусное заболевание с кратковременным первичным инфицированием и эндогенной реинфекцией. Оно проявляется лихорадочными высыпаниями размером от булавочной головки до чечевицы, которые затем высыхают и отпадают без рубцевания. Локализуются высыпания чаще в области губ, носа и рта на местах перехода кожи в слизистые оболочки (мы не рассматриваем здесь энцефалит как следствие простого герпеса – всегда серьёзное поражение центральной нервной системы). Герпес (лабиальный или генитальный) принадлежит к наиболее частым, обычно неопасным заболеваниям. В то же время при достаточно тяжело протекающем генитальном герпесе больные наряду с соматической симптоматикой переживают довольно серьёзное психическое отягощение (см. ниже); врач должен помнить о нём и целенаправленно воздействовать на него.
Иммунология, эпидемиология и психофизиология. Вирус простого герпеса относится к группе вирусов, к которым принадлежат также другие патогенные вирусы, в том числе вирус Эпстайна–Барр, вирус цитоме-галии и вирус опоясывающего лишая и ветряной оспы. Вирус простого герпеса обладает до сих пор не объяснённой способностью переходить в латентное состояние и длительное время сохраняться в организме своего хозяина в неактивной форме. Серологически выделяют 2 подгруппы: ГВП-1 – обычно возбудитель лабиального герпеса, персисти-рующий особенно часто в ганглиях ядер тройничного нерва, и ГВП-2 – наиболее частый возбудитель генитального герпеса, находящийся преимущественно в крестцовых ганглиях. В США генитальный герпес занимает второе место среди заболеваний, передающихся половым путём; его нередко обнаруживают у практически здоровых людей. Насколько этот вирус способен создавать готовность к злокачественной трансформации клеток, до сих пор неясно. Во всяком случае, у женщин с генитальным герпесом в 3 раза выше риск заболевания раком шейки матки, а женщины с раком шейки матки имеют повышенный Уровень антител к генитальному герпесу. Впрочем, уровень антител не зависит от клинического течения заболевания.
Если защитные силы организма снижаются под влиянием соматических или психологических факторов, то вирусы могут распространяться путём трансфера из клетки в клетку. В нормальных условиях этот промесс контролируется и подавляется Т-лимфоцитами, что происходит вследствие цитотоксического действия или активации макрофагов. Однако современные иммунологические исследования показали, что внутренние и внешние нагрузки (стрессы) легко нарушают это равновесие и Тем самым могут быть ответственны за возникновение нового приступа болезни. Но является ли действие внешних или внутренних факторов разрешающим моментом или, наоборот, возникновение болезни следует рассматривать как стресс? На примере простого герпеса можно особенно чётко продемонстрировать, как переплетены между собой эти факторы, и на поставленный вопрос можно ответить утвердительно в обоих направлениях. В наше время находят очевидные связи между психопатологическими факторами (депрессия, страх, общий психосоматический синдром) и частотой и тяжестью жалоб (боли, зуд) – факторами риска, которые предсказывают возможность рецидива болезни недёжнее, чем другие показатели. Однако остаётся спорным вопрос, насколько ответственны за возникновение болезни непосредственно предшествующие ей вредности или же бульшую роль играют изначальные глубинные невротические черты личности, или влияют оба эти фактора [Schmidt и соавт., 1985; D. Goldmeier и соавт., 1986; J. Levenson и соавт., 1987; М. Kemeny и соавт., 1989; К. Rand и соавт., 1990|.
Комплексность, дифференцированность и сложность современных психонейроиммунологических исследований можно продемонстрировать на примере работы М. Kemeny и соавт. (1989). Авторы на протяжении нескольких месяцев изучали у 36 пациентов с генитачьным герпесом имевшийся (или ожидаемый) у них стресс, настроение, состояние здоровья, а также, в качестве иммунологического параметра, Т4- (хелперы) и Т8- (супрессоры) клетки. Результаты: 1) у пациентов с высокими показателями стресса обнаружено меньшее количество Т4- и Т8-клеток; 2) у пациентов с высокими показателями тревожной депрессии или агрессивности выявлено уменьшение количества Т8-клеток; 3) у пациентов с высокими показателями депрессии отмечена повышенная склонность к рецидивам генитального герпеса. Последний фактор установлен также при тщательном изучении ВИЧ-инфицированных людей, у которых выраженность депрессивное™ определяет течение заболевания [М. Kemeny и соавт., 1989; Н. Weiner, 1989].
Провоцирующие факторы многообразны и могут быть как экзогенными (солнечное или ультрафиолетовое облучение, сопутствующие инфекционные заболевания, экзаменационные нагрузки, одиночество), так и эндогенными (внутренние конфликты).
Пациентка, физически крепкая жизнерадостная женщина 33 лет, много лет лечится по поводу множества соматических жалоб (затруднённое дыхание, тяжесть в животе, тахикардия, боль в разных частях тела) у врачей общей практики и специалистов. При обследовании в психосоматической клинике установлено, что её жалобы находятся в прямой зависимости и внутренней связи с не удовлетворяющей её семейной ситуацией. Она родилась в маленьком городе первым ребёнком в семье торговца, была привязана к отцу, выросла в атмосфере торговой жизни и в 18 лет должна была выйти замуж за рабочего примерно её возраста, поскольку забеременела. Пациентка все ещё находится под влиянием своих властных родителей, работает в свободное время по дому, не получая за это никакой платы. Своего мужа она считает слабым и скучным.
В процессе групповой терапии удалось переработать и отчасти смягчить её конфликт между собственными желаниями и совестью, воплощением которого вначале выступал отец, а затем и терапевт. Дело в том, что она заново переживала свою девичью привязанность к обожавшему её, но теперь женатому мужчине из её родного города. Не поставив в известность ни родителей, ни мужа, она встретилась с ним однажды и под его нажимом согласилась поехать с ним в конце недели в путешествие с ночёвкой в отеле. Во время .групповой терапии у неё возникло резкое возбуждение с отказом от контакта с другими пациентами. На следующем сеансе она рассказала о своём запланированном, но не совершённом «ложном шаге». В ту субботу на её половых губах появились многочисленные покраснения и пузырьки, которые не позволили вступить в интимную связь, которой она так хотела, но в то же время опасалась.
В типичной конфликтной ситуации часто отмечаются чувство вины, которое возникает из-за конфликта в сексуальной сфере, и страх загрязнения, но могут быть и конфликты иного рода. Люди, склонные к рецидивам простого герпеса, часто имеют и другие психосоматические или невротические синдромы.
Терапия. Наряду с медикаментозной терапией, которая не может привести к выздоровлению, кажется оправданным и необходимым посредством психотерапии поддерживать пациентов с их психосоциальными проблемами (например, устранить ощущение, что он «прокажённый», и другие депрессивные формы переработки). Особенно хорошие результаты отмечаются при ограниченной во времени ориентированной на болезнь групповой психотерапии: не только достигалось ослабление депрессивности [S. Drob и Н. Bernard, 1986], но и к моменту повторного ослабления обнаруживалось удивившее даже авторов ослабление тенденции к рецидивам генитального герпеса [McLarnon и Kaloupek, 1988].
Тонзиллярная ангина[2] – общее название острых инфекций, при которых вопросы этиологии и патогенеза оказываются более спорными, чем представлялось вначале. Поскольку большинство возбудителей инфекций, включая гемолитический стрептококк, обнаруживаются в глотке и у здоровых людей, считают, что только воздействие дополнительных вредных факторов вызывает ангину. Следует также учитывать изменения иммунитета, например, вследствие вирусных заболеваний, Физических и психических стрессовых ситуаций и конфликтов. При стрептококковой ангине не вырабатывается иммунитет и даже отмечается повышенная восприимчивость и нарастающая поливалентность в отношении провоцирующих факторов (вирусные заболевания, банальные ин-Фекции, психические конфликты). Остается также неясным, почему Ревматическая лихорадка при стрептококковой ангине возникает лишь в 3-5% случаев. Учитывая частоту ангин, можно было бы считать их совпадение с жизненными кризами случайным. Однако опытные инфекционисты называют среди провоцирующих факторов также и психогенные. Предпосылкой для того чтобы правильно воспринимать такую взаимосвязь, является то, что семейный врач достаточно близок к своему пациенту и хорошо знает его историю жизни, социальные отношения и внутренние проблемы.
Миндалины как часть лимфатического глоточного кольца относятся к иммунной системе организма; иммунологические особенности при простом герпесе сходны во многом с таковыми при тонзиллярной ангине. В отношении миндалин особенно важно, что они как часть лимфатической системы, особенно развитой в детстве, в пубертатном периоде подвергаются обратному развитию. Таким образом, перемены и более или менее благополучный переход от детства и юности к зрелости происходят в соматической сфере.
Клинические наблюдения подтверждают склонность к учащению ангин в подростковом и юношеском возрасте, когда наступают кризы в перегруженной конфликтами сексуальной сфере.
V. Weizsacker (1946) и R. Bilz (1936) привели множество наблюдений, свидетельствующих о том, что остро возникающие приступы ангины могут быть связаны с кризисными обострениями и потрясениями «генеративной сферы», т.е. часто с амбивалентными сексуальными желаниями (Фридрих Ницше: «Замёрзнет ли женщина, которая знает, что она хорошо одета? Нет, даже если на ней почти ничего нет»).
О том, что болезнь как внезапный критический прорыв может быть не только поражением, но и проявлением изменения, новой ситуации, свидетельствует именно ангина.
Психоаналитики, в том числе и Фрейд, отмечали у многих невротиков наличие иммунитета в отношении инфекционных заболеваний. При распаде невротической зашиты во время сеанса психоанализа впервые наблюдается «готовность к соматическим заболеваниям». Так, V. Weizsacker описал больного с невротической симптоматикой, у которого не только развилась ангина во время аналитического лечения на фоне исчезновения невротических симптомов, но и возникла новая жизненная ситуация после преодоления этого соматического заболевания и выздоровления.
Туберкулёз – инфекционное заболевание, возникающее вследствие попадания в организм и активизации возбудителя туберкулёза (микобаК' терии туберкулёза). В 85% случаев заболевание поражает лёгкие.
При этом наряду с возбудителем в патогенезе заболевания играет роль ряд биологических факторов, в том числе общая резистентность, возраст, наследственность, психические факторы, так что либо вскоре происходит подавление первичной инфекции, либо инфицирование микобактериями туберкулёза приводит к развитию болезни.
Старые очаги первичного заболевания через много лет латентного состояния могут активизироваться, и после стадии раннего инфильтрата развивается хронический туберкулёз. В развитии болезни играют роль гормональные (пубертат, беременность), психосоматические констелляции и возрастное снижение толерантности.
По мнению многих фтизиатров и психосоматиков, личность, социальные факторы и жизненная ситуация имеют значение как для развития первичного заболевания, так и для дальнейшего течения туберкулёза.
Эпидемиология. Как и во всех экономически развитых странах, в ФРГ показатели заболеваемости всеми формами туберкулёза неуклонно снижаются. Этот процесс, распространяющийся на все экономически развитые страны мира, подтверждается снижением уровня смертности в 2 раза за последние 120 лет. Это снижение началось еще до наступления эры антибиотиков и связано с улучшением общего экономического положения, жилищных условий, семейной атмосферы, уменьшением психосоциальных нагрузок [F. Burnet, 1970]. В то время как риск возникновения новых случаев заболевания уменьшается, риск рецидивов возрастает, что обусловлено «постарением» туберкулёза. Примечателен повышенный риск заболеваемости низших социальных слоев, где чаще поражаются лица без определённого места жительства. Такие больные составляют 12-15% от общего количества случаев бактериологически подтверждённого туберкулёза органов дыхания, что указывает на влияние психосоциальных кризов.
Ситуация развития заболевания. Воспринимаемая со страхом близость с половым партнёром, амбивалентные связи, которые могут вызвать криз, встречаются в преморбидном периоде у многих молодых людей и обнаруживаются в анамнезе при первичном заболевании. Это по существу повседневные нагрузки, которые, однако, субъективно могут восприниматься как душевные катастрофы. А вопрос о том, в чём тот или иной человек наиболее раним, что приводит к нарушению равновесия, в чём его ахиллесова пята, может быть решён только исходя из анализа его переживаний. Однако такая или похожая ситуация может, почти как в эксперименте, приводить к рецидивам.
Следующая область перегрузок и конфликтов, предшествующих лёгочному туберкулёзу, относится к сфере профессиональных отношений. Собственно говоря, речь идёт о банальных профессиональных перегрузках, (например, аттестация, попытка добиться самостоятельности или повышения по службе, переход на другую работу). Точно так же для восприимчивых людей встреча со смертью, особенно при утрате близкого человека, может оказаться патогенной.
Клинический опыт свидетельствует о том, что имеются трудные ситуации, характерные для разных возрастных групп, которые предшествуют туберкулёзу лёгких. Изучение жизни пациентов показывает связь сложных психосоциальных ситуаций с манифестацией туберкулёза [R. Rahe и соавт., 1964].
Ещё до начала эры антибиотиков была описана личность больного с повышенной чувствительностью в сфере межличностных отношений, лабильностью самооценки. Эти особенности описаны как шизоидная невротическая структура или как преэдипово нарциссическое расстройство.
Подобную шизоидную потребность в близости и в привязанностях и одновременно страх перед связанностью во внутреннем мире описал Франц Кафка.
В 1919 г. в «Письме к отцу», в котором Кафка описывает историю своей жизни, он пришёл к заключению, что у него «под влиянием нечеловеческого напряжения вследствие желания жениться кровь хлынула из горла». Он имел в виду свой туберкулёз, который начался с кровотечения и через 7 лет привел его к смерти. В своем «напряженном желании жениться» Кафка потерпел неудачу у многих женщин, и причиной этого было, несомненно, его психическое своеобразие. «Самое важное, не зависящее от частностей затруднение заключалось в том, что я вообще духовно не способен жениться. Это проявляется в том, что с того момента, как я решу жениться, я не могу больше спать, голова у меня гудит день и ночь, у меня нет больше жизни, я мечусь в отчаянии. Это не то чтобы заботы, которые меня осаждают, заставляя бегать, невзирая на мою флегматичность и педантизм, это не самое главное, хотя это приканчивает меня, как черви заканчивают работу могильщика, но я решительно охвачен иным – всеобъемлющим страхом, слабостью, неуважением к себе».
Развитие личности, обусловленное заболеванием. При туберкулёзе в большей мере, чем при многих других психосоматических заболеваниях, до начала эры антибиотиков встречались вторичные, связанные с болезнью влияния на личность больного. Эти влияния были обусловлены хроническим течением болезни, частым смертельным исходом. Болезнь приводила к профессиональным и жизненным трудностям, связанным с многомесячным или даже многолетним пребыванием в больнице. Описываемые ранее в художественной литературе образы туберкулёзных больных в основном определялись именно этими личностными изменениями. Наиболее показательным примером является роман «Волшебная гора» Томаса Манна. Эйфория, повышенная любовь к жизни, гиперсексуальные фантазии – это были плоды такого развития, которые созревают именно в подобной исключительной ситуации. Сегодня основное направление терапии туберкулёза заключается в амбулаторном интермит-тирующем лечении с минимальным отрывом от привычной жизни и профессиональной деятельности. Это предусматривается чёткой программой, рассчитанной на 1–2 года и предполагающей сотрудничество врача с больным на весь период лечения.
Больной должен принимать лекарства строго по предписанию врача в течение 1–2 лет, начиная обычно с комбинации из трёх бактерицидных препаратов. Течение туберкулёза зависит от быстрого подавления роста бактерий для предотвращения образования резистентных штаммов. Судьба больного определяется на первом этапе терапии со строгой регламентацией её проведения. Если при этом со стороны больного и врача будут допушены ошибки, то это может быть чревато рецидивами и хронизаци-ей заболевания. Во всех случаях необходимо знание особенностей личности больного.
Для того чтобы установить контакт с больным на весь период лечения, важно показать больному, что врач его понимает. О цели и границах терапии, её эффективности и возможных осложнениях больной должен узнавать от врача, а не из других источников.
Терапия. Почти повсеместно принятое медикаментозное лечение включает 3 этапа: начальный этап в условиях стационара, амбулаторный этап стабилизации и индивидуально модифицируемый этап закрепления. Опыт английских врачей показывает, что даже сокращённый метод приводит практически к 100% выздоровлению и только в 1-2% случаев наблюдаются рецидивы. Хороший прогноз даёт беспрерывное ведение больного при условии плодотворного сотрудничества его с врачом. Любое «сопротивление» при этой строгой программе рискованно. В этой связи впечатляют сообщения голландских фтизиатров о том, что тесный контакт больного с врачом, индивидуальный подход, при котором врач вникает в личные и внутрибольничные конфликты, существенно влияют на прогноз. Такое последовательное врачебное поведение основывается на знании личности пациента, его конфликтов, жизненных интересов и насущных забот.
Заболевания сердца и сосудов наряду со злокачественными опухолями в экономически развитых странах являются самой частой причиной смерти. В последние годы кардиологи всё большее значение придают психосоциальным факторам риска и их связи с соматическими факторами риска. Образ жизни, установки личности и положение человека в его профессиональном и семейном окружении важны для кровообращения и его физиологической регуляции. Издавна известны такие соматические факторы риска, как неправильное питание, ожирение, курение и злоупотребление алкоголем, в которых отражаются особенности личности.
Классическая психосоматическая постановка вопроса, связанная с функциональными заболеваниями сердца и сосудов, значительно расширена. Повышение артериального давления (АД), атеросклероз, стенокардия, как и инфаркт миокарда, связаны не только с соматическим, но с психосоматическим аспектом и терапевтическими установками.
Если оставить в стороне не рассматриваемые в настоящем разделе соматически обусловленные нарушения (пороки сердца, сердечную недостаточность и воспалительные заболевания сердца и сосудов), то к психосоматическим заболеваниям сердечно-сосудистой системы относятся:
– ишемическая болезнь сердца;
– нарушения сердечного ритма;
– функциональные заболевания сердца;
– эссенциальная артериальная гипертония;
– сердечный невроз страха.
Этот перечень составлен не путём анализа частоты или систематизации патологии, а на основе возрастающего влияния психосоматических факторов в этиологии заболевания.
В последние годы в кардиологии появилось много новых данных, благодаря которым стало возможным более дифференцированное формирование гипотез.
Изучение атеросклероза и факторов риска его развития всё больше основывается на физиологических данных, которые изменили теоретические установки.
Это можно показать на примере ишемической болезни сердца.
Атеросклеротические коронарные симптомы на протяжении многих лет определяли направление научных исследований. При поиске этиологии коронаросклероза были разработаны профили риска. Любой студент-медик и даже многие дилетанты знали о таких факторах риска развития атеросклероза, как артериальная гипертония, сахарный диабет, ожирение, курение, семейная предрасположенность, гиперлипидемия. По статистическим данным выделяли факторы риска первого и второго порядка. С психосоматических позиций был выделен также фактор риска в виде определённого профиля личности – так называемое поведение типа А (см. ниже).
Однако увеличивалось число данных, которые показывали, что этими профилями риска этиологию болезни полностью объяснить нельзя. Так, имеются сведения о том, что у 50% больных не выявляется ни одного из шести критериев риска, а около 26% жалующихся на неприятные ощущения в левой половине груди не имели подтверждённой при корона-рографии патологии.
В настоящее время при коронарографии у больных, перенесших тяжёлый инфаркт миокарда, всё чаше обнаруживают минимальный стеноз или же признаков стеноза нет вообще. Такие же показатели отмечаются и у больных с тяжёлой стенокардией.
Данные патофизиологических исследований последних лет всё больше свидетельствуют о значении процессов метаболизма и регуляционных механизмов в сердечной деятельности. Они включают энзимогисто-химические данные о том, что обмен веществ является намного более дифференцированным, чем считалось до сих пор. Установлено также, что капилляры представляют собой важный центр миокард нал ьно го пу-ринового обмена. Это делает капиллярную систему активным звеном, оказывающим влияние на коронарные сосуды. По новейшим биохи\ш-ческим и физиологическим данным, при сердечной недостаточности происходит нарушение регуляции обмена адениннуклеотидов в миокарде. Эти новые данные свидетельствуют о том, что в кардиологии происходят дифференцирование позиций и накопление данных об эндокринных и регуляторных механизмах сердечной деятельности. Многие сердечные заболевания трактуются как нарушения регуляции или эндокринные расстройства, связанные с воздействием психоэндокринологических и психофизиологических параметров. В этой связи перед психосоматической медициной встают новые задачи.
Сердце и сосуды участвуют во всех формах жизнедеятельности, хотя в норме человек этого не осознаёт. При перегрузках сердце начинает восприниматься в виде усиленного сердцебиения или при сильном страхе в виде тахикардии. В отличие от моторики или дыхания, которые стоят ближе к сфере произвольной деятельности, деятельность сердца и сосудов исключена из непосредственного человеческого восприятия. И только при определённых пограничных состояниях и нарушениях сердце воспринимается осознанно. Даже в случаях тяжёлых нарушений, например при врождённом пороке сердца, сердечные феномены субъективно воспринимаются лишь на поздних стадиях декомпенсации.
Вместе с тем психическая сфера и деятельность человека так же определяют функции его сердца и сосудов, как и физические нагрузки, и так же играют роль в патогенезе. Активность и покой, сон или бодрствование, душевная живость и возбуждение, выраженные внешне или подавленные чувства связаны с различными состояниями системы кровообращения.
 Во время
психоаналитического интервью, когда речь идёт о конфликтной ситуации у
больного, пульс учащается с 80 до 140 ударов в минуту (рис. 9).
Во время
психоаналитического интервью, когда речь идёт о конфликтной ситуации у
больного, пульс учащается с 80 до 140 ударов в минуту (рис. 9).
Рис. 9. Изменение частоты пульса в процессе беседы: верхняя кривая – изменения пульса, регистрируемые телеметрически; нижняя кривая – быстрота речи в беседе. 1 – беседа касается центрального конфликта в сексуальной сфере. Когда речь зашла об этой проблеме, частота пульса возросла с 80 до 140 ударов в минуту и еше больше увеличилась при обсуждении связанной с этим проблематики – 2.
Частота пульса и АД повышаются всегда, когда беседа приближается к обсуждению конфликта, когда она намечает проблему. Вербализация конфликта приводит к уменьшению частоты пульса и «успокоению» кровообращения. Такие же изменения происходит под влиянием представлений и переживаний определённого внутреннего состояния: так, если в гипнозе внушается активная деятельность, то при внешне спокойном состоянии частота пульса увеличивается до 150 ударов в минуту, а АД – со 110/85 до 155/10 мм рт.ст. При этом очевидно, что именно кровообращение включается в действие в первую очередь: готовность к бегу на 100 м у легкоатлета уже на старте приводит к высоким показателям пульса и АД. У пилотов частота пульса перед взлётом и перед посадкой, т.е. в ситуации ожидания, бывает выше, чем в создающей напряжение ситуации самого полёта. Это связывание предвосхищающих представлений и фантазий о той или иной ситуации при определённых обстоятельствах может иметь значение для патогенеза, особенно при представлении о том, что эта готовность к действию не сможет реализоваться. Имеющийся до сих пор опыт показывает, что такие обычные в психофизиологии аффективные раздражители, как шум, страх, боль, внушение определённых аффектогенных ситуаций, оказывают меньшее воздействие на пульс и артериальное давление, чем разговор о конфликте и страхи во время интервью.
Накопленный опыт показывает, что обычные психофизиологические нагрузки (шум, страх, боль и т.п.) или актуальные трудные жизненные ситуации в меньшей мере влияют на артериальное давление и пульс, чем обсуждение конфликтов и страхов во время психотерапевтических интервью.
Сердечная деятельность и кровообращение обеспечивают соматические функции, прежде всего обмен веществ и моторику. Но они также являются эквивалентом душевной и духовной активности и установок. Препятствуют этому следующие обстоятельства:
А. Из-за внешних задержек или внутреннего торможения уже подготовленная активизация кровообращения не реализуется и возникает моторная реакция. В ряде случаев при этом в течение длительного времени может сохраняться возбуждение в ожидании выполнения действия.
Б. Другая возможность заключается в том, что вытесненная из сознания установка на действие приводит к замещающему её напряжению в системе кровообращения.
В ранних психофизиологических исследованиях У. Кеннона, посвящённых соматическим изменениям при боли, голоде, страхе и ярости, показано, как сильно реагирует кровообращение при аффектах страха и ярости. Это отражается в популярных представлениях и выражениях, в соответствии с которыми сердце может радоваться при переживании чувства любви и витальных контактах с другими людьми.
Если рассматривать непосредственное психосоматическое и соматическое взаимодействие, то оно проявляется связью между сердцем и страхом: страх воздействует на сердце, приводя к тому что, например, при страхе одиночества, при опасности нападения возникает ощущение, будто сердце начинает стучать в горле и в области головы. Происходящий при этом выброс адреналина вызывает сужение сосудов, учащение пульса и усиление сокращения миокарда, что в свою очередь приводит к состоянию беспокойства и страха.
Сердце ощущается только при отклонении от нормы и болезненных состояниях. Однако и в этих случаях возникает своеобразная неопределённость: «сердце хотя и моё, но оно какое-то неопределённое и не поддающееся управлению, как, например, конечность». Это чувство неопределённости уже содержит в себе зародыш страха. На этом основывается предположение о возможности фобического развития личности.
(сердечная фобия, невроз страха, кардиальный невроз, синдром паники)
Под указанными названиями описывают начинающееся с характерного острого (симпатико-тонического) сердечного приступа невротическое заболевание со страхом остановки сердца и разнообразными ипохондрическими и фобическими жалобами. Часто происходит хроническое невротическое развитие.
В нозологическом плане кардиофобический невроз (сердечная фобия) находится между неврозом страха и фобиями. Вследствие готовности к диффузному развитию страха это скорее невроз страха, при кото-Ром невротический, фобический симптомогенез определяется фиксацией страха на сердце вследствие соматически смешенного конфликта между побуждениями к разрыву и защитой от невыносимой ситуации. В процессе хронизации возникают и другие невротические симптомы. Ныне кризовые фазы при кардиофобиях классифицируются как «приступы паники» (по DSM-III).
Симптоматика. После диффузных предвестников с общим беспокойством и напряжением остро наступает сильное сердцебиение. Тахикардия достигает 120-160 в минуту, Ад повышается до 200/110 мм рт.ст. Профузный пот, глубокое и форсированное дыхание указывают на сим-патико-тоническую природу приступа, длящегося от 5 мин до 1 ч. Субъективно переживается тяжёлый страх смерти с представлением об угрожающей остановке сердца, но никогда не бывает потери сознания, страх переживается «с ясной головой».
Для болезни характерно появление страха, сосредоточенного на сердце, присоединяющегося к приступу общего страха. Пациенты опасаются остановки сердца, возникновения нового приступа, контролируют свой пульс, щадят себя. Многие из них ходят от врача к врачу, теряют интерес к работе, надолго становятся нетрудоспособными. Очень часто ипохондрические переживания распространяются на желудочно-кишечный тракт. В других случаях проявляются иные фобические симптомы, такие, как клаустрофобия или агорафобия. К общей картине болезни относится стремление больных быть вместе с кем-либо; они не могут оставаться одни, стараются держаться ближе к родителям, супругу или, и охотнее всего, к врачу. Близость врача даёт им поддержку и чувство покоя.
Молодая женщина постоянно одета в пальто и шляпу, всегда готовая при новом приступе бежать к врачу, когда её муж на работе. Пациент не выносит, если дверь между больничным отделением и кабинетом врача закрыта. Пациентка, как и большинство подобных больных, в больнице хорошо себя чувствует потому, что врач всегда поблизости; она связывает свои страхи с наличием ночной и дневной смен персонала, так как её пугает мысль о том, что, когда дежурный врач уйдет из отделения, сменяющий его врач может ещё не прийти.
Психофизиология. Как правило, наблюдается симпатико-тоническое, гипердинамическое состояние кровообращения со слегка повышенным АД и учащением пульса при так называемой динамически лабильной регуляции АД. Нестабильность АД отмечается при физических и психических нагрузках, что выявляется при многократных его измерениях.
Пациентка 35 лет, прежде здоровая, за 6 мес до поступления в клинику перенесла первый симпатико-тонический приступ, после чего у неё началось кардиофобическое развитие. В последние недели страдает так называемой мостофобией: боится переходить мост через Неккар и избегает больших площадей.
Направлена на обследование кровообращения, которое вначале ничего не обнаружило. Однако когда при проведении ортостатической пробы она на несколько минут была оставлена в лаборатории без внимания, У неё развился типичный симпатико-тонический приступ (рис. 10).
Рис. 10. Частота пульса и АД при симпатико-тоническом приступе после ортостатической нагрузки. АД повышается непрерывно от нормальных показателей до 175/120 мм рт.ст. Заштрихованное пространство между верхними кривыми – частота дыхания (поли- и тахипноэ); нижние кривые – частота пульса (увеличение с 75 до 110 в минуту). Субъективно больная испытывает сильный страх.
Частота, эпидемиология, соотношение полов. В психоневрологической практике диагноз кардиофобического невроза составляет 6,5% всех психиатрических диагнозов. В амбулатории психосоматической университетской клиники Гейдельберга диагноз кардиофобического невроза является наиболее частым психосоматическим диагнозом. Его устанавливали в среднем у 6,8% всех обследованных пациентов (у 4,7% как основное заболевание, у 2,1% как вторичное). Таким образом, речь идёт об очень частом заболевании, которое развивается чаще всего в возрасте от 18 до 40 лет (типичный возраст манифестации невротических и психосоматических заболеваний). Эти пациенты обычно значительно моложе пациентов с органическими заболеваниями. Как и другие авторы [С. Kulen-kampff и A. Bauer, 1960; Н. Richter, 1964], мы отметили некоторое преобладание среди больных с кардиофобией лиц мужского пола. Существенных различий по уровню образования, социальному положению и профессии не обнаружено.
Ситуация возникновения заболевания. Имеется ряд характерных внешних и внутренних ситуационных моментов, которые часто повторяются:
1. В анамнезе обнаруживаются кризы, связанный с разрывом и утратой, которые приобретают патогенный характер в связи с тем, что при этом возникают собственные неосознанные побуждения и фантазии об обретении самостоятельности и о возможных утратах. Обычно они отвергаются, но внешние ситуации переживаются очень болезненно.
Мужчина, длительное время находящийся в трудной семейной ситуации, затягивающий своё решение о разводе, получает письмо от жены, в котором она сообщает, что они Должны развестись.
Студент 22 лет, единственный и несамостоятельный сын, получает известие о том, что его мать должны госпитализировать по поводу опасного для жизни заболевания.
Мужчина, находящийся в сложных отношениях со своими родителями, получает сообщение о смерти отца.
2. Случаи смерти в непосредственном окружении пациента часто провоцируют приступ или рецидив, особенно если это смерть от сердечнососудистого заболевания. Даже простое сообщение о подобном случае б газете может привести к очередному приступу.
3. Характерно, что ситуации разлуки, разрыва и одиночества бывают очень неоднозначны. Человек желает разрыва и опасается его. Такая амбивалентность провоцируется внешне и внутренне уже невыносимыми отношениями зависимости.
Первый психоаналитический случай, описанный 3. Фрейдом в 1895 г., касается мужчины, который перенёс сердечный приступ после сообщения о смерти отца и с тех пор страдал неврозом страха.
Психодинамика. Конфликт, который с большим постоянством обнаруживается при кардиофобическом неврозе, это конфликт разрыва у высокоамбивалентной личности, которая обнаруживает, с одной стороны, способность к самозащите, а с другой – ограниченность своих возможностей и угнетающую зависимость. Конфликт в виде разрыва чётко связан с вызывающей его ситуацией – смертью близких, отъездом, болезнью – со всем, что угрожает одиночеством в представлении больного. Существует также связь с депрессивным типом реагирования личности с сильной амбивалентной установкой, причём в фантазиях постоянно фигурирует агрессивное желание смерти и одновременно ожидание чудесного спасения.
Примером является упомянутый выше 22-летний студент, у которого в тот же день, когда его мать была доставлена в больницу для операции, развилась острая тахикардия со страхом остановки сердца и который с тех пор страдает кардиофобией: «Я слышат, как моё сердце бьётся во всём теле, у меня был страх умереть от сердечного приступа. С тех пор мысли о сердце не оставляют меня. Я знаю, что это смешно, но ничего не могу с этим поделать. Я не могу от этого отвлечься, не могу читать, сконцентрироваться на учебе».
В начале психотерапевтического лечения в первые же его часы он рассказал о своём сновидении: «Я видел, как мать получила от кого-то подарок. Когда она взяла маленький пакет, она схватилась за свой бок, лицо её исказилось от страха. Она осела и умерла. У меня было чувство, будто я умираю вместе с нею. Я вскочил, проснулся с чувством тошноты, дурноты, с сердцебиением, весь в поту».
Описанное сновидение показывает, что пациент едва ли мог перенести смерть матери, но ещё меньше он хотел бы видеть её страдающей. Он скорее умертвил бы её сам. Мать во всем способнее его, она необыкновенно умелая, искусная. Он по сравнению с ней – ничто. Мать всегда спрашивала его: «Почему ты такой несамостоятельный?». Она во всём его критиковала, так как это был её принцип воспитания. Совершенно очевидно, что полуосознанная мысль о смерти матери возникла у пациента уже давно. Госпитализация матери и высказанное врачами подозрение о наличии у неё рака, конечно, оживили его фантазии, желание независимости, но пробудили и страх остаться в одиночестве. В сновидениях ему представляется, что он связан невидимой пуповиной с матерью и что её смерть может привести и к его смерти. Была ли это «мистическая связь» с матерью, которая должна была привести к его смерти, или это был страх остаться в борьбе за жизнь в одиночестве, без надёжной, способной помочь матери? Или это было чувство вины из-за желания в фантазиях видеть мать умершей, как бы в соответствии с древним законом возмездия – кровь за кровь, когда за совершение убийства человека или животного или желание сделать это надо расплачиваться собственной кровью? Какое толкование здесь предпочтительнее,видно из амбивалентного желания смерти и связанного с ним чувства вины, приводящих к состоянию страха, перерабатываемого затем в симптоматику в виде сердцебиения и в конце концов страха остановки сердца [W. Brautigam, 1956].
Имеющаяся склонность к симбиотическим отношениям, депрессив-но-симбиотические фантазии на тему слияния у больных с кардионевро-зом вызывают внешние и внутренние трудности при разрыве тесных связей с матерью и отцом. Так же тяжело может восприниматься смерть окружающих или даже только сообщение о смерти, которое пациенты переживают так, как если бы это была их собственная судьба.
Среди 281 больных с кардиофобией и кардионеврозом, которые с 1979 по 1983 г. наблюдались в психосоматической клинике Гейдельбергского университета, депрессивная невротическая структура была наиболее частой и отмечалась в 80% случаев (в общем контингенте эта структура составляла 54%).
Причины. Что касается психодинамических условий, то фиксация и сим-биотические отношения с матерью, прежде всего у молодых мужчин, часто в связи с семейным положением, уже давно подчёркивались. Среди больных с кардиофобией много единственных в семье детей, часто растущих без отца. Здесь также много младших сыновей, которые очень привязаны к матери. Ситуация единственного ребёнка, сына, который имел мало возможностей завязать отношения вне семьи и был вынужден длительное время ограничиваться контактами с одним человеком, играет причинную роль в дальнейшей несамостоятельности и сложностях при разлуке. Фрейд в этой связи впервые констатировал, что это не столько отвержение само по себе, сколько общая изнеженность, которая делает позже человека не способным отказаться от любви или хотя бы временно довольствоваться меньшим. Чрезмерная ранняя привязанность предрасполагает к неврозу. Общие нейро-психологические данные указывают и на то, что каждое привыкание – это одновременно и отказ, так как оно слабо подготавливает человека к естественным трудностям жизни. Особенно неблагоприятно действует привязанность или чередование привыкания и резкого прерывания его.
Мнение о том, что у больных кардиофобией сенсибилизирующими являются перенесённые в раннем детстве травмировавшие их переживания разлуки [Y. Bowlby, 1960], не считается бесспорным. Проблема разлуки не соответствует реальной чрезмерной нагрузке. Конфликт заключается в предвосхищаемой пациентом ситуации разлуки – разлуки, которую он должен желать и одновременно опасаться. Собственные фантазии и внешние изменения представляют собой «ситуации искушения». Эти ситуации, которые имеют значение одиночества, вызывают психосоматические оттенки враждебности и страха, которым соответствует симпатикотоническая готовность. Если при этом криз протекает в виде сосудистого (симптоматико-вазального) приступа, то он может привести к кардиофобическому неврозу (см. рис. 10).
Личность. Что касается личности, то, как и при других психосоматических заболеваниях, имеется два противоположных типа личности (поведения): тип А, который демонстрирует непосредственно симбиотичес-Кую зависимость, и тип Б, который не терпит этих унизительных ситуаций и ведёт себя подчеркнуто независимо, проявляя демонстративные псевдонезависимые реакции в своих осознанных и неосознанных поступках [Н. Richter и D. Beckmann, 1973].
У подавляющего большинства больных можно наблюдать обычную зависимость, нарастающее сокращение жизненных связей, шажение себя, характерную для фобий вообще позицию ухода от трудностей. Некоторые прекращают работать, не в состоянии жить самостоятельно, без поддержки врача и близких. Они избегают сексуальных контактов, занятий спортом и в конце концов любых физических усилий, которые связаны с учащением сердцебиения. Многие полностью фиксированы на наблюдениях за своей сердечной деятельностью, читают всю относящуюся к этому литературу, ходят от врача к врачу, распространяют свои самонаблюдения на другие части тела. Считается, что ипохондрик всегда найдет причину изучать, себя и даже здоровый человек имеет достаточно материала для ипохондрической переработки ощущений в своём организме. Но именно при кардионевротическом страхе играет большую роль психофизиологический порочный круг: вследствие страха происходит выброс адреналина с учащением сердцебиения и повышением АД. Тем самым уменьшается полезный эффект работы сердца, наступает гипоксия, которая в свою очередь вызывает страх и сердечные сенсации. Тревожное беспокойство приводит к тахикардии и повышенной возбудимости, усиливающей тревожное беспокойство с проекцией на сердце. Страх может возникнуть из-за сердца, когда увеличение частоты сердечных сокращений и сердечных сенсаций снова вызывает страх.
Тип простой зависимости, как и тип чрезмерной защиты и отрицания, можно обнаружить с помощью психологических тестов. Н. Richter и D. Beckmann (1973) описали его как типы А и В в профилях MMPI. Различие между типами обнаруживается в шкале D этого теста как выражение депрессивных симптомов, очень характерных для типа А, тогда как у типа В они остаются скрытыми за счёт гиперкомпенсации.
Для пациентов с гиперкомпенсацией и выраженной защитой характерно пытаться побороть свою слабость активностью и физическими усилиями. Они не терпят, когда медикаментозное или другое лечение, направленное на расслабление и пассивность, вызывает у них «слабость», что имеет значение при выборе стратегии лечения.
Дифференциальный диагноз. В остром состоянии важнее всего отличать симпатико-вазальный приступ от инфаркта миокарда. Определяющим является синдром жалоб, так как симпатико-тонический приступ, особенно у более молодых людей, больше определяется страхом, а не болями, сопровождающимися чувством гибели при инфаркте миокарда. Очень учащённый пульс, повышенное АД свидетельствуют в пользу сим-патико-вазального приступа. Чувство страха встречается только у 10% больных с инфарктом миокарда. При острых приступах и в дальнейшем тревожное возбуждение и беспокойство могут достигать такой силы, что приходится подозревать наличие острого психоза типа ажитиро-ванной депрессии. Многие больные так возбуждены, что их переводят в психиатрические клиники. Там, где в их распоряжении всегда имеется медицинский персонал, и прежде всего врачи, они себя чувствуют значительно лучше. Примечательно, что при тяжёлых физических заболеваниях, например при инфаркте миокарда, собственно крадиофобические развития редки.
В последние годы дискутируется вопрос, играет ли роль в возникновении кардиофобических неврозов пролапс митральных клапанов – самая частая аномалия клапанов сердца. Эта аномалия, которая обнаруживается на эхокардиограмме у 5% населения, чаще встречается у мужчин и в большинстве случаев в течение длительного времени протекает без субъективных жалоб. Очевидно, что острое появление кардиофобических страхов и дальнейшее их развитие и фиксация не могут объясняться этой патологией, которая чаще определяется как случайная находка.
Необходимо также исключать криз при феохромоцитоме, который очень сходен с симпатико-вазальным приступом, но при феохромоци-томных кризах не происходит повышения уровня катехоламинов в моче.
Прогноз. Событие, которого больше всего боится больной с кардиофо-бическим неврозом, – это инфаркт миокарда, который у таких больных развивается не чаще, чем среди населения в целом. Этому соответствуют и катамнезы при функциональных сердечно-сосудистых нарушениях, поскольку симптоматика развивается, как правило, на основе специфической формы динамически лабильной регуляции АД. Многие катамнезы, достигающие 20 лет [P. Christian, 1990], показывают явно меньшее число органических заболеваний сердца, чем можно было бы ожидать.
Прогноз у нелеченых больных как в отношении симптоматики, так и в плане жизненного развития неблагоприятен. Отмечается склонность к хронизации, расширению симптоматики, большинство больных оказываются в менее благоприятной социальной ситуации. Имеются пациенты с кардиофобическим неврозом, которые болеют уже более 20 лет и полностью погружены в свои ипохондрические переживания. Но встречаются и более благоприятные формы течения, при которых приступы страха возобновляются только в наиболее неблагоприятных ситуациях.
Назойливое поведение больного, требующего всё новых соматических обследований, вскоре обычно приводит врача к тому, что он воспринимает его как слишком обременительного. Отсутствие результатов от Приёма сердечно-сосудистых средств приводит и самого врача к мысли об органической природе заболевания. Ещё сложнее положение у больных с гиперкомпенсированным активным кардионеврозом с их требовательным и настойчивым поведением. Такие пациенты ходят от врача к врачу, настаивают на всё новых диагностических и терапевтических мероприятиях и обычно наносят большой ущерб больничным кассам. Своих психотерапевтов больные вследствие своего ипохондрического и назойливого поведения часто делают нетерпеливыми, удивляют внезапным отказом от лечения или для большей надёжности наряду с психотерапией требуют применения и органических методов лечения. Для врача вообще нелегко выбрать для себя психологическую точку зрения на этиологию заболевания вопреки настойчивой ипохондрической фиксации больного на своих органах. Если же больной привязан к одному терапевту и уже втянулся в лечебный процесс, то интенсивные тенденции к регрессии могут создавать свои трудности, в частности делать процесс лечения бесконечным.
Терапия. Основная задача заключается в том, чтобы согласиться с пациентом, т.е. воспринять его как больного, и использовать своё влияние и свой врачебный авторитет, чтобы направить его на правильный путь. Близость врача, каждое соматическое обследование обычно успокаивают больного. Но это не является лечением и в дальнейшем больному не помогает, а лишь вырабатывает у него тенденцию к новым обследованиям, превращая их в ритуал. Необходимо объяснить пациенту, что он болен лишь в определённом смысле, что его сердечные жалобы хотя и так же реальны, как и его страх, но являются следствием, а не причиной болезни. Врач должен убеждать больного в том, что он, безусловно, не умрёт от сердечного приступа или инфаркта миокарда и, поданным статистики, у него очень большие шансы выздороветь. Следует помочь пациенту переработать вызвавшую болезнь ситуацию в её «сценическом» содержании и психодинамическом значении, что удаётся в большинстве свежих случаев. С этого этапа начинается психотерапевтическое лечение.
Методом выбора является раскрывающая психотерапия, которая не только устраняет симптоматику, но оказывает также помощь больному в преодолении конфликтной ситуации и ускорении процесса созревания личности. Больные, которые начинают лечение рано, обычно сравнительно молоды и податливы, у них ещё не развилась стойкая фиксация при переработке болезни. Жизненное развитие ещё не завершилось и возможен прогресс, поэтому они могут с успехом лечиться методом психоанализа. При депрессивно-невротических состояниях и тенденции к неблагоприятной регрессии больше показана аналитическая групповая терапия, которая вообще имеет лучший прогноз [W. Sent, 1988]. Психологический доверительный контакт с врачом остаётся важным методом терапии для большинства больных.
Медикаментозное лечение острых приступов страха не должно проводиться сердечно-сосудистыми средствами; следует назначать психофармакологические препараты, причём наиболее эффективны диазепи-ны. Диазепам в дозе 15-30 мг приглушает страх, но не подходит для длительной терапии, поскольку его подавляющее страх действие постепенно ослабевает даже при увеличении дозы.
Аритмия заключается в патологическом изменении последовательности ударов сердца. Различают нарушения формирования возбуждения, проведения возбуждения и возрастного возбуждения, брадикардию и тахикардию.
Нарушения ритма обычно представляют собой «безобидные» экстрасистолы, не влияющие на гемодинамику, прогноз и продолжительность жизни у человека со здоровым сердцем, но встречаются и тяжёлые, комплексные экстрасистолии вплоть до синусовой блокады и полного атри-овентрикулярного блока или трепетания желудочков при тяжёлых заболеваниях сердца.
К нарушениям ритма могут приводить многие заболевания сердца (ишемическая болезнь сердца, кардиомиопатия, пороки, лёгочное сердце, (ЭГ-синдром), а также экстракардиальные расстройства и заболевания (электролитные нарушения, гипертиреоз, гиповолемия, побочное действие лекарств, влияние психических факторов).
При нарушении проведения возбуждения необходимо отличать так называемые номотопные нарушения, исходящие из синусовых узлов (синусовые тахикардия, брадикардия, аритмия), от гетеротопных нарушений формирования возбуждения (суправентрикулярные и вентрикуляр-ные экстрасистолы). Нарушение проведения возбуждения представлено различными видами блокад в зависимости от их локализации: субатри-альная блокада, атриовентрикулярная блокада, блокада ножек пучка Гиса. Особую фуппу образуют синдромы преэксцитации, или предвозбужде-ния (синдромы Вольфа– Паркинсона–Уайта и Лауна–Ганонга–Левина).
Дифференциальная диагностика экстрасистолии подробно описана в учебниках внутренних болезней.
Функциональные нарушения сердечного ритма рассматриваются как органный невроз, если исключена органическая причина и выявляются чёткие психологические связи. К функциональным нарушениям относятся только нарушения формирования возбуждения (синусовая и суп-равентрикулярная тахикардия, пароксизмальная тахикардия, а также приступы трепетаний предсердий, моно- и гетеротопные экстрасистолы). При нарушениях проведения возбуждения психосоматические связи не выявляются.
Симптоматика. Возникающая внезапно, длящаяся минутами или часами и внезапно исчезающая тахикардия с частотой сердечных сокращений от 160 до 240 в минуту называется пароксизмальной тахикардией, или «скачкой сердца». При этом отмечается тревожное возбуждение и чувство напряжённости. При экстрасистолиях сами экстрасистолы переживаются меньше, чем следующие после компенсаторной паузы особенно сильные сердечные толчки («спотыкание сердца»).
А. Пароксизмальная тахикардия (пароксизмальная суправентрикуляр-ная тахикардия и пароксизмальное трепетание предсердий) возникает как при больном, так и при здоровом сердце; в молодом возрасте наиболее частой её причиной являются психовегетативные нарушения. Органическая основа отмечается в 30% случаев. Предрасположенность возникает при удлинении интервала PQ и синдроме Вольфа-Паркинсона-Уайта.
Чаше всего приступы бывают спровоцированы ситуационными факторами и конфликтами. У 25% пациентов со здоровым сердцем отмечается тесная связь между появлением приступа и жизненными коллизиями. Приступы часто возникают в периоды внутреннего напряжения и при кумуляции аффекта.
У 22-летней девушки суправентрикулярная пароксизмальная тахикардия возникала только тогда, когда определённый юноша приглашал её на танец. Соматическое возбуждение и усиление сердцебиения, беспокойство, нарушения ритма занимают место конфликта самоотвержения и могут толковаться как фрагменты подавленной психофизической реакции.
В личностном плане чаще встречаются пациенты, склонные контролировать свои чувства, подавлять их, рассматривать их проявление как слабость. «Я не показываю, что со мной творится».
Пациенты склонны к тому, чтобы упорно защищать свой эмоцио- ] нальный мир. В то же время они избегают противостояния, борьбы, спо- j ров и склонны к рационализированию. Провоцирующими приступ ситуациями для них являются ситуации искушения, которые близкие к «эмоциональной самоотдаче» или, как в приведённом выше примере, к скрытой агрессии, которая при угрожающем крушении защиты разряжается в виде приступа.
Б. Предсердные, атриовентрикулярные и вентикулярные экстрасис-толии могут возникать аффективно в состоянии бодрствования, но чаше во сне.
У пациента 53 лет кардиофобические симптомы возникли после телевизионной передачи об убийстве Кеннеди. При первом психоаналитическом интервью проводилась оценка частоты пульса и ЭКГ телеметрическим методом. При этом отмечена стойкая бигеминия, если выраженные чувства ненависти и вины увязывались с женой пациента. Обшая психосоматическая ситуация: ранняя утрата отца и первого отчима в возрасте двух или трёх лет. В эдиповой фазе он пережил жестокое отношение к себе со стороны второго отчима. Повторное переживание этой травмирующей ситуации возникло при сексуальных отношениях с женой; в связи с этим возникла и сердечная симптоматика, и длительно сохра-няюшаяся бигеминия при упоминании о конфликте [P. Hahn и соавт., 1981].
Органически обусловленные экстрасистолии могут усиливаться при эмоциональных потребностях, и тогда они приводят к повышенной мнительности и ипохондрической переработке. Ощущение нерегулярности сердечных толчков может стать предпосылкой для ипохондрических толкований. Восприятие сердца как места поражения, а также сознание того, что нельзя произвольно повлиять на жизненно важные процессы, протекающие в середине тела, ещё более способствуют такой переработке.
У пациента 66 лет, судьи на пенсии, в течение многих лет обнаруживались признаки ишемического очага на ЭКГ слева, иногда желудочковые экстрасистолы. Во время весеннего отпуска в Испании у него возникли частые экстрасистолы. Он тотчас прервал отпуск, не мог избавиться от мысли об инфаркте миокарда, проявляя необычную для него склонность к панике, чувствовал себя старым и нетрудоспособным. После возвращения он не покидал своего дома, контролировал свой пульс, удары сердца, был в подавленном состоянии и целиком фиксирован на своем сердце и его работе. С помощью очень заботливых детей больного удалось вывести из дома и начать тренировать с помощью прогулок в пределах ближайших окрестностей. Соматические данные у него объективно оставались неизменными на протяжении нескольких лет. Ретроспективно можно было сделать вывод, что нерегулярность сердечной деятельности была вызвана чуждым ему окружением, неуверенностью в том, что его обращение будет правильно понято и ему будет обеспечен нужный уход, что и привело к такому болезненному состоянию, которое в течение нескольких недель постепенно нормализовалось.
(ужас и шок, обморок)
Определение. Понятия «обморок», «потеря сознания», «вазовагальный синдром» или «вазовагальный приступ» (синкопе) характеризуют особую форму нарушения кровообращения с кратковременной потерей сознания вследствие недостаточного кровоснабжения мозга. Часто этому предшествуют чувство слабости и головокружение, тошнота, усиленное потоотделение и бледность. Изменение дыхания, вздохи и стоны – таковы первые симптомы угрожающего приступа. АД и частота пульса внезапно понижаются, дыхание становится неравномерным.
К кругу синкопальных синдромов, кроме ортостатических обмороков (менее точно понятие «ортостатический коллапс»), относятся также ва-зовагальные синкопе вследствие ужаса и шока, равно как и вазовагальный обморок. От них следует отличать истерический обморок, при котором отсутствуют типичные симптомы расстройства кровообращения.
Психофизиология. Синкопе вследствие ужаса, а также, вызванные сен-сибильным, или сенсорным, шоком (боль!), отличаются от обморока своей так называемой симптоматикой нокаута: брадикардия с падением АД, отключение сознания и моторная атония наступают внезапно и одновременно. Острая потеря мышечного тонуса, отключение сознания, вазова-гальные симптомы нарушения кровообращения, равно как и предшествующие синкопе моторные реакции ужаса, имеют стереотипный характер, что указывает на реформированную реакцию центральной нервной системы (рефлекс). В известной мере зеркальная по отношению к экстремальной реакции [W. Cannon, 1920], она может рассматриваться как защитная реакция парасимпатико-гистиотропного типа. Подобная защитная реакция может быть вызвана как болевыми, так и иными сходными раздражителями. Некоторые пациенты оказываются более чувствительными к болевым раздражителям и соответственно легче дают синкопальные реакции. Очевидно, что эти защитные реакции на диэн-Цефальном уровне следует расценивать как рефлексы снятия напряжения и разрядки.
Напротив, вазовагальные (неистерические) обмороки, как и ортоста-тические, имеют определённой начальный период, во время которого обычно отмечаются зевота, вздохи, ощущение пустоты и тошнота. Часто их причиной являются переполненные помещения, некоторые виды чувства омерзения и отвращения, вид крови («обмороки в мясной лавке»), культовые помещения («церковные обмороки»).
Вполне возможно, что вазовагальные обмороки связаны с подавлением реакций бегства. Физиологическая подготовка к бегству приводит, кроме прочего, к увеличению кровоснабжения мускулатуры. Если при этом вследствие торможения реакции бегства человек остается неподвижным, то наступают нефизиологичное «внутреннее кровоизлияние» в мускулатуру и вызванное этим уменьшение притока крови к сердцу, следствием чего является уменьшение минутного объема крови. Если оно превышает критический уровень, наступает обморок. Предрасполагает к нему иммобилизация моторики в вертикальном положении тела. В положении лёжа вазовагальный обморок не наступает.
Психосоматический аспект. Психосоматический обморок обусловлен ситуацией, однако внешних обстоятельств для этого недостаточно, необходима ещё некая личностная «недостаточность чувств» [Е. Straus, 1949], которая затем придаёт ситуации индивидуальную значимость. Об этом свидетельствует то обстоятельство, что психосоматический обморок особенно легко возникает при безобидных врачебных вмешательствах на фоне тревожного ожидания, связанного с этим вмешательством (взятие крови, лечение и удаление зубов). Разные психосоматические школы усматривают физиологическую основу обморока в душевном напряжении при одновременной вынужденной бездеятельности и беззащитности или, выражаясь иначе, в том, что при угрожающей опасности необходимо скрывать любое проявление опасения. В пользу этого психологического тезиса свидетельствуют многие данные, например опыт авиационной медицины, когда в обстановке, имитирующей эксперимент по снижению и повышению атмосферного давления, у обследуемых нередко возникают обмороки. Ожидание устрашающего события при одновременном чувстве безвыходности положения – очевидный фактор индуцирования обморока. Психогенный обморок не наступает, пока остаётся возможность бороться с трудностью. Это относится и к внезапной опасности для жизни: во время войны при воздушных налётах в Германии и Англии даже при угрозе жизни не наблюдалось никаких вазовагальных обмороков. Психогенные обмороки встречаются особенно часто у молодых людей, однако они не имеют и не могут иметь отношения к особенности регуляции АД. Ортостатический обморок не может рассматриваться как шаблон поведения в определённой психосоматической ситуации, ибо в таком случае пришлось бы считать вертикальное положение какой-то особой формой поведения человека, которая является особой разновидностью нагрузки и одновременно несёт в себе опасность. Примечательно, что подобных обмороков у животных не бывает.
Нормальное АД поддерживается рядом регуляционных механизмов (периферические и центральные адреналовые влияния, гормональные, почечные и сосудистые факторы).
Повышенное АД встречается у 25% населения, долго протекает бессимптомно и при отсутствии лечения приводит к сокращению продолжительности жизни из-за развития болезней сердца, инсультов и поражения почек.
Прогноз при артериальной гипертензии зависит от лежащего в её основе заболевания, возраста, пола, содержания холестерина в сыворотке крОви, толерантности к глюкозе, курения и массы тела.
Почти у 90% пациентов с артериальной гипертензией не находят никаких лежащих в её основе заболеваний, в том числе почечных, эндокринных и неврологических. Эта первичная артериальная гипертензия и является темой настоящей главы.
Определение. Согласно рекомендациям ВОЗ, артериальной гипертонией считается состояние, когда при многократном измерении АД в течение длительного времени цифры его превышают 160 мм (систолическое) и 95 мм (диастолическое) рт.ст. Эссенциальная гипертония – это страдание неизвестной этиологии, которое определяется методом исключения: диагноз устанавливается, если исключаются почечные, эндокринные, сердечно-сосудистые и иные формы гипертензии. Таким образом, диагноз эссенциальной гипертонии ставят 90% всех гипертоников. Не каждое обнаруженное повышение АД эквивалентно эссенциальной гипертонии. Измерения АД в течение длительного периода показывают колебания его в течение дня в пределах 50 мм рт.ст. (систолическое) и 30 мм рт.ст. (диастолическое). Высокое АД как преходящее явление – это ещё не болезнь, но уже фактор риска. Лишь хронически повышенное АД приводит к гипертонической болезни, которая манифестирует различным образом как гипертензионное поражение сосудов сердца, мозга и почек. Естественно, что психофизические нагрузки (стрессы) у некоторых людей приводят к повышению АД в течение продолжительного времени. Нельзя сказать с уверенностью, хотя это и вероятно, что чисто психосоматическая форма эссенциальной гипертонии может развиться без особой к ней предрасположенности. Считается, что под диагнозом «эссенциальная гипертония» скрывается ряд гетерогенных подгрупп с различным удельным весом психосоматических факторов.
Симптоматика. Повышенное АД может оставаться нераспознанным в ! течение ряда лет и часто определяется случайно при профилактическом ] осмотре. Первые жалобы носят неспецифический характер: головокру-! жения и оглушённость, ослабление психических и физических возмож-] ностей. Если же появляются жалобы на боли в сердце, нехватку воздуха при нагрузках или на стойкие и сильные хронические или острые голов-j ные боли, то речь может идти уже о сосудистых осложнениях артериаль-| ной гипертензии.
Эпидемиология. Эссенциальная гипертония – самое частое заболева-! ние в экономически развитых странах. Она распространена также среди I населения развивающихся стран при интенсивной индустриализации. В США 25% всех мужчин старше 60 лет страдают артериальной гипертензией (из них 16,3% гипертонической болезнью), доля женщин ещё выше – 46,6% (из них у 37,5% гипертоническая болезнь). В ФРГ 6,3 млн человек страдали эссенциальной гипертонией, из них 3,8 млн гипертонической болезнью. Частота артериальной гипертензии возрастаете возрастом. Для психосоматического лечения важно, что частота этого заболевания начинает возрастать с 35 лет, а к этому возрасту появляются отклонения в образе жизни, психосоматические проблемы и попытки их устранения (см. «Терапия»).
Социокультурные факторы (утверждение, что у так называемых примитивных народов артериальная гипертония редка, а у жителей экономически развитых стран – часта), имеют относительное значение. Так, в резервациях овамбо и гереро в Юго-Западной Африке и в Гане артериальная гипертензия распространена почти так же широко, как в Германии. В закрытых резервациях и у изолированно живущих индейцев Северной Америки, как и у сельского населения в Японии, Индии и СССР артериальная гипертония встречается реже. Если эти группы населения переселяются в города, работают в жёстких условиях плантации или фабрики, они имеют те же показатели, что и население экономически развитых стран. У негров Кении, Сенегала и Нигерии при относительно традиционном образе жизни также более низкий уровень артериальной гипертензии, чем у негритянского населения больших городов США, которое страдает даже чаще, чем белые жители, при одинаковых привычках в еде и сходстве образа жизни. В экономически развитых странах артериальная гипертензия в сельских районах встречается реже, чем в городах. Чётких различий по социальным слоям нет. Имеется определённая зависимость от массы тела: люди с пониженным питанием страдают реже, чем люди с избыточной массой тела.
Психофизиология. Психофизиологические нагрузки, стрессы любого вида приводит к преходящему, а у ряда людей к длительному повышению АД. В ситуациях ожидания, напряжённой подготовки к чему-либо, при несчастных случаях, страхе, ярости, озлоблении АД также повышается. Утверждать, что у людей с такой предрасположенностью психосоматически развивается как функциональная патология [G. Bergmann] гипертоническая болезнь, вполне возможно, но доказать это удаётся не всегда. В экспериментах на животных (обезьянах, крысах, кошках) показано, что длительные эмоциональные перегрузки приводят к длительному повышению АД. Психофизиологические исследования кровообращения у нормо- и гипертоников при физических и эмоциональных нагрузках, а также во время обсуждения конфликтных ситуаций показывают, что и у тех и у других происходит примерно параллельный выраженный подъём АД. Только при беседах о конфликтах у гипертоников АД повышается несколько больше, чем у нормотоников.
Длительные наблюдения с ежедневным самоконтролем показывают, что у гипертоников при перемене места работы, новых производственных заданиях и изменении места жительства в течение многих недель и месяцев отмечается повышение АД.
Ситуация развития заболевания. Поскольку в большинстве случаев чётко датировать начало заболевания не представляется возможным, трудно говорить и о ситуации, её вызывающей. Однако имеется группа тщательно ^сихологически обследованных пациентов, которые проявляли высокую конфликтность и выраженное психическое своеобразие и у которых описаны определённые внутренние конфликтные ситуации в качестве причинных ситуаций. По данным W. Grace и D. Graham (1952), артери-альная гипертензия часто начинается тогда, когда человек пребывает в ситуации хронического напряжённого ожидания. Типичные высказываний гипертоников: «Я должен быть готов ко всему», «Я такой, что принимаю на себя все трудности», «Никто меня не удержит, я готов на всё». Провоцирующими ситуациями часто бывают длительные состояния страха, нехватка времени и нарастающее напряжение. Кроме того, 'описываются ситуации, в которых имеется возможность разрядки враждебности и агрессивности, но этого не происходит в силу торможения или щепетильности.
Психодинамика и формы защиты. По данным F. Alexander и соавт. (1968), центральным пунктом психодинамики пациента с эссенциальной гипертензией является постоянная борьба с нарастающим враждебно-агрессивным чувством. В то же время существуют трудности самоутверждения. Пациенты боятся потерять благосклонность других людей и поэтому контролируют проявления своей враждебности. В детстве они обычно склонны к приступам ярости и агрессии. Бывший прежде агрессивным ребёнком, взрослый человек становится подчёркнуто уступчивым, не может за себя постоять. Понимание возможности потерять из-за своей агрессивности расположение родных и близких заставляет ребёнка контролировать свою враждебность и скрывать её. Далее авторы отмечают, что больные с артериальной гипертензией постоянно проявляют раздражительность, если сталкиваются с непреодолимым сопротивлением. Их жизнь навязывает им роль «ломовой лошади». Они застревают на многие годы на одной работе и редко меняют фирму, даже если им недоплачивают. Если они добиваются начальственного положения, им трудно стать авторитетом для других. Они выполняют работу за других, вме: стс того чтобы наладить дисциплину. Из этого сверхсовестливого и доводящего до крайностей поведения с излишним чувством ответственности рождаются усиленные чувства гнева, неприязни и агрессивности, со временем требующие всё бульших усилий для их сдерживания. Так развива-ется порочный круг, который приводит к хроническому состоянию напряжения. Характерная ситуация, провоцирующая заболевание, представляет собой жизненные конфликты, которые мобилизуют враждебность и стремление к самоутверждению и одновременно создают возможность их свободного выражения (см. рис. 4).
Личность. Единой личностной структуры для всех больных артериальной гипертонией не установлено. Впрочем, при широком распростране-ши и большом разнообразии форм болезни этого и не следует ожидать.
И всё же среди психосоматически обследованных предварительно отобранных пациентов постоянно повторяются определённые личностные черты. Гипертоники описываются как люди трудолюбивые, приверженные долгу, общительные, с большим чувством ответственности. В связи с этим у них возникают внутренние и внешние конфликты, от которых они не могут эмоционально отстраниться. В своей специфической установке на скромность они отказываются от своих потребностей в пользу других, желая получить от них одобрение и не провоцировать агрессию или неприязнь. Именно эти признаки, описываемые независимо друг от друга разными исследователями как готовность помочь, стеснительность, хронически подавляемая агрессивность, и составляют манифестные свойства личности, которые имеют важное значение для формирования характерных реакций подавления потребностей, воспринимаемых как опасные. Манифестные особенности восприятия окружающего и поведения у многих гипертоников представляет собой форму зашиты от собственных агрессивных побуждений.
У большинства пациентов с эссенциальной гипертензией обычно нет должного осознания своей болезни. С психоаналитических позиций внешне неправильное невротическое поведение идеологически оправдывается стремлением к активности и помощи людям. Но и при этой неблагоприятной исходной ситуации в отдельных случаях можно добиться изменений, если благодаря дозреванию личности устраняется её односторонняя направленность и человек в целом начинает ориентироваться в жизни по-новому.
Этиология и патогенез. Наследственный компонент при эссенциальной гипертензии не вызывает сомнения. И всё же манифестация артериальной гипертензии связывается с привходящими соматическими условиями и психосоциальными и психосоматическими влияниями. Соматические обстоятельства и психологические социальные факторы оказывают воздействие на разных уровнях периферической гемодинамики и её центральной регуляции.
Гемодинамика при начинающейся эссенциальной гипертензии сходна с гемодинамикой при острой эмоциональной нагрузке и ситуационной гипертензии: подъём АД и увеличение минутного объёма сердца, общего периферического сопротивления, зависящие от соотношения между вазодилататацией в сосудах мышц и вазоконстрикцией в висцеральных и кожных сосудах. Ренальная вазоконстрикция с соответствующим обратным влиянием на механизм ренин–ангиотензин связана с непосредственной эмоциональной нагрузкой [Brod, 1970]. Это предопределяет то обстоятельство, что повторное или длительное влияние эмоциональных нагрузок ведёт к развитию артериальной гипертензии.
АД с полным основанием считается регулируемым показателем. Его константность контролируют путём измерения отклонений от нормальных показателей. Центральная нервная система действует как регулятор, поскольку при регуляции АД с помощью специальных механизмов оно меняется таким образом, что средние величины его остаются неизменными. При повышенном АД система регуляции АД уже не в состоянии понизить патологически повышенное АД с помощью осуществляемой в норме функции регуляции. Со временем регуляционная система у гипертоников перестраивается, что обусловлено индуцированными гипертоническими реакциями. Уровень возбудимости барорецепторов повышается. Одновременно и независимо от этого развиваются ещё в течение долгого времени обратимые изменения в артериолах, в связи с чем постепенно повышается уровень АД и происходит физиологическое прес-сорное возбуждение со всё большим подъёмом АД [J. McCubbin и соавт.; В. Folkow, 1968]. Вероятно, основную роль играют изменения в системе артериол. Ситуационное повышение АД при его частом повторении вскоре приводит к структурным изменениям (гипертрофия гладкой мускулатуры средней оболочки артерий), происходит сужение просвета сосуда и тем самым повышение сопротивляемости, результатом чего является порочный круг с устойчивой гипертензией [В. Folkow и соавт., 1973; В. Folkow, 1975; Н. Weiner, 1977].
В рамках сложной системы регуляции АД, несомненно, возможны различные варианты патогенеза эссенциальной гипертензии. Это вызывает сомнение в отношении возможности обобщения описанных психологических механизмов развития болезни. Хотя в рамках отдельной подгруппы и прежде всего в общем течении эссенциальной гипертонии психосоматические влияния и описываются обоснованно и дифференцированно, всё же имеются и такие варианты течения, при которых психосоматические влияния не играют роли [Н. Weiner, 1977]. Психосоматически существенно и психотерапевтически важно значение прежде всего ранних форм в ещё функциональной стадии.
Дифференциальный диагноз. Прежде чем диагностировать эссенциаль-ную гипертензию с преобладанием психосоматического влияния, необходимо исключить реальные реноваскулярные, эндокринные или карди-овазальные формы гипертензии (синдром Конна, адреногенитальный синдром, феохромоцитома, стеноз устья аорты).
Прогноз. Отмечаются разные формы течения эссенциальной гипертонии. В большинстве случаев у больных наблюдается длящаяся годами и даже десятилетиями стадия функциональных изменений сосудистой системы. На более поздних стадиях заболевания происходят анатомические изменения и поражения органов (гипертоническая болезнь, атеросклероз, цереброваскулярные заболевания, нефросклероз, атеросклероти-чески сморщенная почка).
Манифестные черты личности больного с артериальной гипертонией, его трудолюбие и упорядоченное поведение, контактность, аккуратность и добросовестность импонируют, делают его, казалось бы, приятным, уступчивым пациентом. Однако следует помнить, что гипертоник в большинстве случаев части не вербализует свою агрессивность, честолюбие и стремление к соперничеству, которые часто остаются латентными. Это можно почувствовать, если пытаться оказывать длительное влияние на образ жизни больного. Его малая податливость при необходимой длительной терапевтической программе, в процессе которой пациент обычно не может реализовать свои потребности и даже не может выразить свои суждения и отношение, противоречащие терапевтической программе, часто осложняет отношения врача и больного. В трудовых и семейных кризисных ситуациях и прежде всего при латентных конфликтах в отношениях с врачом больные легкоранимы, но не могут словесно выразить свою агрессивность. Они просто уходят от лечения, не появляются к назначенному сроку. Это, казалось бы, немотивированное прерывание лечения приводит к развитию у них чувства вины и его проекции. Для контрперенесения врача важно, чтобы он знал об оппозиционных тенденциях своего пациента и вызывал его на разговор, помогая ему справиться с чувством вины или с напряжением во время лечения. Благожелательное отношение, при котором врач и сам не чувствует себя ущемлённым, и не делает ненужных упреков, определяет возможность продолжения терапии.
Терапия. Лечение эссенциальной гипертензии сегодня – в целом проблема правильного ведения больного врачом и дифференцированного медикаментозного лечения. Психотерапия как специализированный метод большей частью не применяется.
В распоряжении врача имеется дифференцированная ступенчатая схема лечения эффективными средствами. Решающими для длительного терапевтического успеха являются регулярный контроль за АД, диета, бедная жирами и богатая калием, например вегетарианская, уменьшение массы тела у тучных больных, ограничение в рационе соли и правильный режим с двигательной активностью и полноценным ночным сном. С помощью регулярных упражнений по снятию напряжения (аутогенная тренировка, функциональное расслабление, йога) можно добиться временного или стойкого снижения АД на 10–15 мм рт.ст. Главное при этом – если удастся, повлиять на весь стиль жизни больного, что вовсе не так легко осуществить. Гипертоники – это пациенты с плохой податливостью.
Для взаимоотношений врача и больного важно вовремя заметить, что пациент склонен подавлять собственные критические потребности и выявлять их лишь косвенно, например в форме немотивированного прерывания лечения. При изучении сотрудничества с гипертониками в плане приёма ими медикаментов оказывается, что пациенты клиники Гей-дельбергского университета в 81% случаев (основной и сопутствующий диагноз эссенциальной гипертензии) являются «ненадёжными» [Gundert и соавт., 1979]. Ухудшение или улучшение взимоотношений врача и больного может иметь решающее значение для эффективности лечения.
Попытки улучшить состояние здоровья гипертоников посредством посещения группы самопомощи оказались безуспешными, так как эти группы обычно быстро распадаются. Недостаточная готовность гипертоников к сотрудничеству связана, с одной стороны, с отсутствием подавляющего их чувства болезни, неотчётливой и хронически текущей симптоматикой, а с другой – со страхом перед возможным появлением побочного действия медикаментов. В связи с этим больному можно помочь, активизируя его, предоставляя ему самостоятельно измерять у себя АД, регистрировать результаты действия препаратов и изменения своего образа жизни.
В рамках программы поведенческой терапии следует добиваться собственной ответственности пациента при так Haabmaeviux опытах с обратной связью и применении методик снятия напряжения. Пациенты должны понять, какие ситуации, трудности, конфликты приводят к повышению АД, научиться контролировать свои успехи и неудачи. Необходимо уточнить, соответствуют ли эти успехи канонам классической рефлекторной теории и идёт ли речь о прямом образовании условных связей, а не просто о научении больных общим успокаивающим приёмам.
(немая ишемия, стенокардия, инфаркт миокарда)
Ишемическая болезнь сердца определяется клинической картиной коронарной недостаточности, симптоматика которой, по современным представлениям, обусловлена несоответствием между потребностью миокарда в кислороде и уровнем его доставки. Потребность миокарда в кислороде определяется особенностями обмена веществ в клетке, частотой сердцебиений, сократительной способностью и сопротивляемостью стенок коронарных сосудов.
Определение. Под коронарной недостаточностью понимают недостаточное обеспечение ткани сердечной мышцы кровью и кислородом. Самой важной причиной этого является стенозирующий коронаросклероз. В то время как при немой ишемии и стенокардии ведущим является несоответствие между потребностью в кислороде и его доставкой, ише-мическое состояние при инфаркте миокарда приводит к необратимому некрозу мышцы сердца. В этих случаях наступает (как правило, на почве коронаросклероза) тромботическая закупорка или коронароспазм, приводящий к полной закупорке коронарных артерий.
Симптоматика, форма проявления, выявление. Наряду с такими симптомами, как одышка и сердечная астма, кардинальным симптомом ишеми-ческой болезни сердца является ангинозная боль. В её восприятии больным определяется ряд психофизиологических механизмов [К. Ladwig, 1987], приводящих к тому, что появление ноцицептивного стимула вовсе не означает, что в аналогичной ситуации результатом будет переживание субъектом боли. Обусловленная ишемией ноцишпция, как и все другие виды восприятия человека, подвержена разнообразным модуляциям. Сердечная боль обнаруживает удивительную вариабельность в плане локализации, интенсивности и качества. Шкала боли включает как нерезко выраженное чувство давления за грудиной, так и «экзистенциально уничтожающую» боль. К этому следует добавить, что лишь 20% всех ишемических эпизодов больные воспринимают как сердечную боль fA. Maseri и соавт., !985; Н. Mori, 1975].
В каждом случае больной в связи с болями в сердце заново переживает свою болезнь, лежащую в их основе. Тщательный анамнез болевых ощущений может стать ключом к пониманию состояния больного. С. Droste и соавт. (1986) показали, что больные ишемической болезнью сердца во многом беспомощны в отношении угрожающих телесных сигналов и располагают малыми ресурсами для их преодоления. Эти больные часто остаются наедине со своим анализом угрожающего им состояния. Связанные с этим страх и неуверенность могут в свою очередь усиливать симптомы основного заболевания. С. Mendes и соавт. (1991) обследовали в Израиле 10 000 мужчин и определили наличие существенной связи между появлением стенокардии и выраженностью страха.
Со времени классического исследования A. Master и соавт. (1941) продромальных симптомов у 260 больных с острым инфарктом миокарда известно, что в специфическом продромальном периоде можно обнаружить ряд нехарактерных предупредительных сигналов клиники предынфарктного состояния. К ним относятся жалобы на усталость, недостаток активности, нарушения концентрации внимания, головокружения, расстройства сна, страх и чувство наличия болезни. У больных, которые умирали до поступления в больницу, на первый план выступали такие симптомы, как утомляемость, слабость и изменение эмоциональности. A. Appels и соавт. (1988) объединили эти психические альтерации в синдром истощения и подавленности и в своей очень обстоятельной работе показали их значение для предсказания ишемической болезни сердца у 3600 мужчин. Мы обнаружили такой неспецифический синдром истощения в предынфарктной фазе у 25% больных.
Примечательно, что коронарные больные придают мало значения этим предвестникам инфаркта миокарда. В противоположность больным с вегетативной дистонией и кардиофобическим неврозом эти больные вытесняют свои неприятные ощущения и до поры до времени склонны считать их пустяками. Коронарные больные отличаются толерантностью к симптомам своей болезни и даже безразличием к ним. Вторжение угрозы самой жизни вследствие болей отвергается и вытесняется, нариис-сическая обида исчезает лишь перед самой катастрофой.
Ишемическая болезнь сердца обнаруживает явную циркадность с улучшением состояния по утрам и ухудшением по ночам. Циркадность определяется и в проявлениях приступов стенокардии [Taylor и соавт., 1988], в начале острого инфаркта миокарда [Mueller и соавт., 1985], а также при появлении ишемии миокарда [Hausmann и соавт., 1990].
Эпидемиология. Хотя число случаев смерти от ишемической болезни сердца в Германии в последние десятилетия постепенно уменьшается, она всё-таки остаётся наиболее частой причиной смерти. Так, в 1987 г. только от острого инфаркта миокарда умерли 45 986 мужчин и 33 768 женщин. При этом уровень смертности от инфаркта миокарда значительно превышает стоящий на втором месте уровень смертности от рака лёгких (21 657 мужчин и 5198 женщин). Увеличившееся за счёт объединения в 1990 г. Германии число сердечно-сосудистых заболеваний примерно соответствует увеличившемуся населению. Среди стран Европы Германия по уровню смертности от ишемической болезни сердца находится примерно по середине, значительно опережая южно-европейские страны (что можно объяснить влиянием жизненных привычек и особенностями питания). Около 30% умерших от инфаркта миокарда составляют мужчины в возрасте от 45 до 65 лет. В начале 50-х годов среди больных отмечалось преобладание представителей наиболее обеспеченных слоев населения и лиц с высоким уровнем образования, но затем ситуация стала меняться. Заболевание всё чаще поражало малообеспеченные слои, приобретая все более выраженную социальную окраску. Сходная тенденция отмечается в США, Финляндии, Норвегии и Швеции. Некоторые авторы [J. Siegrist, 1982] связывают это со сравнительно высокой трудовой нагрузкой и недостатком социальной стабильности в этой группе населения.
Эпидемиологи были поражены тем, что показатели инфаркта миокарда в восточной части Финляндии в 2 раза выше, чем в западной, при отсутствии различий соматических факторов риска между этими регионами. R. Rahe и соавт. (1976) провели обследование с помощью опросника «Жизненные события» и нашли, что более жёсткие условия среды в восточной Финляндии создают больше нагрузок и жизненных перемен. Опросник, включающий и «коронарное поведение», обнаружил характерные и различные для регионов установки: восточные финны называются «людьми долга» («мы должны делать так...», «мы должны себя вести так...») [R. Rahe и соавт., 1977]. Представляется существенным значение социальных влияний и традиций, которые ведут к особенно ригидным установкам, так что люди вынуждены постоянно пребывать в рамках традиционных предписаний.
Психобиология. Вследствие воздействия атерогенных факторов формируется «симптомокомплекс, который представляет собой ответ на различные повреждения» [W. Doerr, 1983], развивается поражение эндотелия как ключевой феномен атеросклероза. Говоря проще, согласно этой модели развития, атеросклероз возникает как ответ интимы на повреждение эндотелия, который благодаря так называемым факторам роста из прилипающих к стенке сосуда кровяных пластинок приводит к стимулированию клеток гладкой мускулатуры средней оболочки. Они вторгаются через «окна» эластической оболочки в интиму, где, очевидно, теряют свои сократительные свойства, приобретая функции синтезирования [Ross, 1981], и при определённых обстоятельствах начинается их неконтролируемый рост. Эта пролиферация поддерживается секрецией таких инт-рацеллюлярных защитных субстанций, как коллаген и эластин. Вследствие внедрения липопротеинов определённого класса плотности и их присоединения к рецепторам мембран клеток гладкой мускулатуры происходит жировая дегенерация этих клеток, которые приобретают характерный вид атероматозных бляшек. Сходное развитие могут претерпевать макрофаги, которые происходят из циркулирующих в плазме крови моноцитов и играют значительную роль в процессе исцеления. Если они внедряются в интиму, то они приобретают фагоцитарные свойства и метаболизируют, в частности, холестерин. При перенасыщенности холестерином макрофаги могут аккумулировать холестеринэстеразу и в то же время дегенерировать в пенистые (ксантомные) клетки.
В ряде экспериментальных работ удалось определить влияние психологических факторов на эти основные процессы патологического изменения сосудов.
R. Nerem (1980) в опытах на животных нашёл у них совершенно по-разному развивающиеся атеросклеротические изменения сосудов. В происхождении этих изменений совершенно не исключается чисто умозрительное представление о влиянии на животных самого исследователя – в данном случае лица, ухаживающего за ними. На этом основании была разработана экспериментальная схема оценки влияния социальной среды (social environment) на индуцированный специальной диетой атеросклероз у кроликов. Были сформированы 3 экспериментальные и 2 контрольные группы. Серии опытов были проведены тождественно; в течение 5–6 нед животные получали корм, содержавший 2% холестерина. В то время как за животными контрольных групп осуществлялся обычный лабораторный уход, в опытных группах он дополнялся по определённому протоколу особым, заботливым отношением экспериментатора, так что животное быстро приучалось его узнавать. После окончания эксперимента животных вскрывали, выделяли аорту, в которую с учётом физиологического уровня давления вводили формалин и затем окрашивали Суданом IV.
Результаты оказались потрясающими: животные экспериментальных групп имели на 60% меньше атеросклеротических фиброзных бляшек, чем животные контрольных групп. Различия были статистически достоверны. Показатели АД и уровня холестерина в сыворотке крови в группах не различались. Механизмы, по которым осуществляется психологическая «интервенция» в процесс возникновения фиброзных бляшек, остаются неясными. Очевидно, решающую роль играет не абсолютная концентрация холестерина в плазме и ключом к пониманию серьёзных различий патологических изменений сосудов скорее являются механизмы его связывания и транспортировки. Защитное влияние психологического вмешательства осуществляется скорее всего через блокирование симпатических переносящих веществ, которые таким образом уменьшают проникновение липидов и препятствуют клеточному перенасыщению ими. И, наоборот, можно предполагать, что в контрольных группах аверсивная реакция возбуждения, опосредованная переносящими веществами, относящимися к симпатической нервной системе, приводила к активации проникновения через мембрану составных частей плазмы (особенно липидов и кальция). В пользу этого свидетельствует тот факт, что эндотелий под влиянием симпатически стимулирующих веществ, таких, как катехоламины, серотонин, гистамин и др., может расширять межклеточные пространства и изменять свою проницаемость под влиянием неврогенно вызванной ретракции.
Факторы риска и личностный риск. Каково участие наследственных факторов и влияний среды при выраженности личностного риска при инфаркте миокарда, ещё не установлено. Liljefors и R. Rahe исследовали 32 пары однояйцовых близнецов, которые были дискордантны в отношении коронарных заболеваний. Соматические факторы риска разделились поровну, но у пробандов близнецов, подверженных сердечным заболеваниям, имелись многочисленные проблемы на работе и в семейных отношениях, они не были удовлетворены своими жизненными условиями и были не способны к снятию напряжения.
Соответственно концепции многофакторной этиологии следует искать также исходную значимость психических факторов во многих сферах. В целом они действуют только совместно с известными соматическими факторами риска (гиперхолестеринемия, артериальная гипертен-зия, курение, сахарный диабет, избыточная масса тела). Определено 3 основных варианта:
A. Эмоции и душевные нагрузки оказывают прямое влияние на коронарное кровообращение, проницаемость эндотелия и непосредственно на сердце (катехоламины!).
Б. Психосоматические влияния существенны для возникновения артериальной гипертензии, они оказывают влияние на обмен жиров (оба являются факторами риска!) и вызывают как общий атеросклероз, так и атеросклероз коронарных сосудов.
B. Психосоматические факторы оказывают воздействие на поведение («поведение риска»), повышение пищевой потребности, неумеренное потребление продуктов питания, ожирение и приводят к злоупотреблению курением. Мотивации имеют значение и для профессиональной работоспособности.
В центре внимания психосоматических исследований последних десятилетий находилось поведение личности, которое R. Rosenman и со-авт. (1966) описали как поведение типа А. У лиц с поведением типа А в проспективых наблюдениях независимо от соматических факторов риска через 8,5 лет обнаруживали в 2.37 раза больше случаев инфаркта миокарда, чем у тех, которые не проявляли такого поведения, т.е. принадлежали к типу В. Поведение типа А, таким образом, имеет немалое значение как общий фактор риска развития инфаркта миокарда. К.этому типу личности (поведение типа А) относятся люди, которые работают интенсивно и с постоянным стремлением к успеху. Они ставят перед собой высокие, но чётко определяемые цели, которых настойчиво добиваются, они проявляют большую потребность в признании и в продвижении вперед, интенсивно конкурируют с окружающими. У них отмечаются высокая моторная потребность, необычное стремление к душевной и физической активности. Им всегда не хватает времени, они нетерпеливы, должны всего достичь как можно скорее. Наблюдения в динамике Показывают устойчивость поведения типа А, которое (что важно в плане терапии) меняется с трудом [С. Jenkins, 1978]. Данные получены с поморью стандартизованного опросника для поведения типа А, тогда как Rosenman и соавт. (1966) свои личностные профили подтверждают ещё структурированными интервью. С введением коронароангиографии стало возможным исследовать совпадения сужения коронарных сосудов с воздействием личностных факторов. Имеется много совпадающих данных, которые показывают значимую связь их с поведением типа А. Впрочем, в некоторых новых проспективных исследованиях значение этого типа поведения для предсказания коронарных нарушений не подтверждается, поэтому эта концепция во многом утратила своё значение. Некоторые наблюдения позволяют заключить, что для подтверждения этой концепции имеют значение компоненты враждебности («антагонизм»). Однако, несомненно, концепция поведения типа А эмпирически позволила выявить особенно выделяющиеся черты характера у больных ишемической болезнью сердца.
Больной 52 лет, служащий, высокий, крепко сложенный мужчина, прибыл в клинику по совету своего врача на своём грузовике; до этого в течение 3 дней отмечал нарастающие боли за грудиной, но к врачу пошёл только по настоянию жены. На ЭКГ обнаружены признаки свежего переднелатерального инфаркта миокарда. Уровень креатинфосфо-киназы составлял 143 МЕ/мл, лактатдегидрогенезы – 400 МЕ/мл, сывороточной глута-матоксалаттрансаминазы – 60 МЕ/мл (типичные для инфаркта миокарда изменения); содержание холестерина, АД и другие показатели без особенностей. В наблюдательной палате больной выполнял все предписания врача. В общем отделении он уже перестал соблюдать постельный режим, шутил с больными, угощал их едой, питьём и сигаретами, побуждал к совместным гимнастическим упражнениям и сам делал упражнения в положении лёжа. Когда ему вновь был предписан строгий постельный режим, он ночью через окно покинул отделение и перелез через ограду клиники.
Больной в прошлом квалифицированный слесарь, в течение 20 лет работает на фабрике по изготовлению окон и дверей; здесь он получил должность высокооплачиваемого самостоятельного заместителя (одного из трёх) руководителя предприятия. При этом он был целыми днями занят с архитекторами, начальством и строителями по вопросам доставки окон предприниматеаям. Если он находил заказчика, то должен был сам рассчитывать, когда ему встретиться с архитектором на стройке и когда он мог бы застать дома вечером хозяина стройки. Его рабочий день начинался рано утром, уже в 5 ч 30 мин он просыпался, вставал, закуривал свою первую из 40 сигарет в день и составлял план на предстоящий день, который проводил в основном в автомобиле, в постоянной спешке. По вечерам он должен был составлять письменный отчёт о проделанной за день работе. Каждые 10 дней он должен был составить со своим шефом с помощью компьютера план заданий, который должен был выполнить. Он также давал поручения всем заместителям, но за эту должность он долго боролся. Благодаря своим хорошим доходам он смог купить для себя и семьи дом-прицеп, в котором проводил свой отпуск, проезжая за 4 нед 4-5 европейских стран, нигде не останавливаясь больше чем на несколько дней. В выходные дни он плавал на собственной яхте по Рейну.
Л. был старшим из четырёх детей в семье сапожника. В доме царили порядок и дисциплина, дети были обязаны проявлять послушание. Он хвалил своих родителей. иначе, чем строгостью и наказаниями, они не могли бы при их бедности хорошо подготовить детей к самостоятельной жизни. После начальной школы и обучения профессии слесаря в 19 лет он женился. Супруги начали с нуля, были трудолюбивы и со временем приобрели дом, большой автомобиль, дом-прицеп и яхту. При этом семейная и супружеская жизнь часто оставалась на заднем плане.
При повторном поступлении больной держался вначале контактно, сразу согласился прийти на лекцию и рассказать о себе. Пришел он заранее, рассказал студентам историю своей жизни, сообщил подробности о своей болезни. В этот раз он прошёл полный кур стационарного лечения и проявил готовность к последующему амбулаторному лечению-Однако провести с ним психотерапевтические сеансы было невозможно. Через несколь' ко недель он стал посещать их нерегулярно, а через 3 мес вернулся к прежней деятельности и вообще прекратил лечение.
В приведённой истории болезни чётко обнаружилось то, что первоначально F. Dunbar (1943), а позже J. Groen и Bastiaans (1965) описали как личностный профиль коронарных заболеваний с позиций глубинно-психологически обоснованной казуистики: упорное желание работать, стремление достичь вершин в своей профессии, значимого социального положения, готовность приспосабливаться к социальным нормам со склонностью к перенапряжению. Психические факторы риска: напряжённый жизненный ритм, стремлении к успеху и социальной значимости, беспокойно-напряжённая деятельность, готовность сотрудничать в процессе терапии, но и одновременно нежелание раскрывать свои чувства.
Психодинамическая точка зрения. Больные ишемической болезнью сердца несопоставимы с типичными невротиками в узком смысле этого слова. У них нет заторможенности, эмоциональной лабильности, неуверенности в себе; едва ли можно пробудить у них осознание конфликтов с последующим их переживанием и соответствующим поведением. Вместе с тем у больных ишемической болезнью сердца психическая уравновешенность всё же не сохраняется. В современном мире, в котором особенно ценятся работа и успех, их поведение можно оценить как сверхприспособительное, сверхнормальное. Они больше других следуют принципам современного индустриального общества, в котором преобладают активная деятельность, конкуренция, соперничество. У многих из них отмечаются целеустремлённость в работе, тенденция к активности, безусловное стремление руководить и доминировать, быть у всех на виду, не оставаться в тени. Неизвестно, не является ли эта экстраверсия характерной невротической защитой от лежащего глубже орального желания зависимости, а активность в стремлении помогать людям, как это бывает у гипертоников, – видоизменённой и защитной формой желания «орально» обеспечить и ублажить себя. Они не способны пассивно и доверительно «предлагать» себя окружающим людям, они должны своей активной деятельностью доказывать своё превосходство и свою ценность. Часто вследствие идентификации себя с миром отца они приходят к строгому «Сверх-Я», принуждающему их к деятельности и приспособлению. Их отношение к объективному миру характеризуется стремлением к доминированию и защитой своего желания самопожертвования, увлечённости.
Карьера больного ишемической болезнью сердца характеризуется с психосоматических позиций как последовательное чередование опреде-лённых(стадий – синдромов гиперактивности, сверхкомпенсации и крушения [К. Ladwig, 1986].
Синдром гиперактивности. Психологически честолюбивая и трудолюбивая личность рассматривается как константа в определении профиля под-Верженной коронарным заболеваниям личности независимо от различия взглядов разных психосоматических научных школ. «Целенаправленная и Усердная личность» [F. Dunbar, 1943], «тщеславный чувствительный чело-Век с ананкастными чертами и сильным стремлением к признанию и престижу» [L. Aresin, 1960], человек с «выраженными признаками навязчивой ригидности» [P. Hahn, 1981] – во всех этих характеристиках совмещаются черты поведения, определяемые специальными психологическими исследованиями как «интенсивная длительная потребность в успехе; честолюбиво-конкурирующее поведение, постоянное желание признания» [R. Rosenman, 1964]. Считается, что эти люди в психофизиологическом плане характеризуются симпатико-тонической регуляторной доминантой. Им достаточно небольшого внешнего раздражителя, чтобы достичь оптимального уровня стимуляции. В экспериментах с дефицитом времени удалось установить, что у людей с поведением типа А появляются более выраженные учащение пульса и повышение систолического АД, чем у лиц с поведением типа В.
Поведение людей реализуется не в безвоздушном пространстве, а в сфере межличностных отношений. Первичнопсихологически честолюбивая и трудолюбивая личность проявляет экспансию и злость как доминирующий стиль поведения. Трудные ситуации переживаются такими людьми как испытание их способности к решению проблем. Кроме того, они рассматривают своё окружение как неполноценное и препятствующее нормальному ходу работы. У них преобладает чувство гневливой раздражительности. Легко можно представить, что люди с таким «избытком сильной потребности в соперничестве, враждебности, агрессивности, чувством нехватки времени и нетерпеливостью» [Т. Dembroski и со-авт. 1977] могут ожидать от окружающих таких реакций, которые обычно определяют как противостояние. Так складывается выраженное агрессивное, эгоистическое поведение.
Синдром сверхкомпенсации. В рискованной карьере синдром сверхкомпенсации достигается следующим образом: постоянное внешнее давление, которое провоцируется соответствующим поведением, приводит к хроническому перенапряжению. Сохранение стабильности поведения требует стратегии постоянного нарастания издержек. Возможный выход из положения – увеличение продолжительности работы (сверхурочные часы), что расценивается как объективный показатель перегрузки для личности с риском и подтверждается многочисленными, в том числе и нашими, наблюдениями как индикатор такой стратегии нарастания издержек. Возникающий при этом синдром нарушения ночного сна также оценивается как чувствительный показатель качества изменения соотношения между субъективным самочувствием и объективно существующими формами перегрузки.
Синдром крушения. Если синдром сверхкомпенсации характеризуется как перманентная вынужденная необходимость в реактивном усилении приспособления, следствием которой является хроническая опасность превышения приспособительных возможностей, то синдром крушения означает не столько острое клиническое состояние, сколько характерные, часто труднообратимые последствия «надлома жизненной линии», которые могут приводить к страданию предрасположенной к этому личности. Афессивное, эгоистическое поведение продолжается, но оно становится только фасадом: такой человек проявляет свой стереотип гиперактивного агрессора, но за ним скрывается механизм неудачной и неполной когнитивной переработки тяжёлых жизненных событий. Тот, кто реагирует на превышение способностей приспособления механизмами защитной компенсации (инфекции и другие банальные заболевания иногда имеют в своей основе такие механизмы), тот теряет внутрипсихичес-кий механизм контроля (чувство меры) над вызванными стрессом функциональными процессами, такой «пациент риска» демонстрирует эмоциональную сдержанность и социальную приспособленность. Однако его эмоциональное состояние перед развитием инфаркта миокарда определяется как истощение и депрессия [A. Appels и соавт., 1988].
Депрессию с её источником в разнополюсном и многократно «разваливавшемся» синдроме гиперактивности уже отрицать невозможно. Этим объясняется тот факт, что в подгруппе больных инфарктном миокарда с тяжёлыми депрессивными состояниями было в 2 раза больше случаев артериальной гипертензии, чем в общей группе больных. Гиперактивность и враждебность – компоненты, которым, по современным представлениям, придаётся основное значение. Такие люди, долгое время направлявшие эти чувства вовне, в койце концов обращают их против самих себя.
Лечение в отделениях интенсивной терапии- изолирует больного и в ряде случаев усиливает его страхи и депрессию, при которых необходима сильная поддержка врача. Даже в острой стадии инфаркта миокарда многие больные стараются скрыть возникающие у них страхи и депрессию. Соматические данные и связанные с ними жалобы и затруднения, а также то, насколько врачу удастся выявить эмоциональные реакции больного и установить с ним контакт, определяют в последующем соотношение между глубиной депрессии и степенью её отрицания. Первая фаза лечения в отделении интенсивной терапии обычно быстро приводит к облегчению состояния, больной на какое-то время становится мягче, так как происходит избавление от болей. Это позволяет уточнить диагностическую и лечебную программу и повысить активность медицинского персонала. Когда во второй фазе больного переводят для дальнейшего лечения в другое отделение, где врачи призывают его к спокойствию и выдержке и начинается следующий этап лечения, у больного возникают новые трудности. Больные двойственно переживают требование жёсткого постельного режима, так как это оживляет их страхи, вызывает регрессивные тенденции и приковывает внимание к симптомам болезни. Часть больных маскируют свои переживания экспансивным поведением, другие становятся излишне боязливыми, подавленными и ипохонд-Ричными. Врачебная тактика должна учитывать активность пациента и его желание что-либо делать для ускорения выздоровления, включая эти факторы в долгосрочную программу лечения и реабилитации. Врач должен путём разъяснения, объективной информации во время бесед использовать скрытые страхи и потребности больного в целях лечебной стратегии. Так же, как и у гипертоников, необходимо сдерживать попытки протеста и прерывания лечения. Исходя из личных проблем пациента и добиваясь взаимопонимания с ним, врач должен предупреждать проявления нетерпимости и переживание болезненности его состояния. Тогда третья фаза программы реабилитации будет проходить успешно, и больного постепенно подводят к осознанию возвращения к профессиональной деятельности. От эффективности и непрерывности отношений врача и больного зависит, будет ли больной в дальнейшем руководствоваться доводами разума или же он вопреки полученным знаниям и разъяснениям врача вернётся к своему прежнему одностороннему сверхактивному образу жизни. При наличии скрытой агрессивности и авторитарности больного инфарктом миокарда врач может добиться партнёрского сотрудничества с ним только в том случае, если поделится с пациентом знаниями, которыми обладает.
Постинфарктная стадия. В острой стадии инфаркта миокарда, которая характеризуется переживанием острого угрожающего жизни заболевания, у части больных в первые дни наблюдаются страх и тяжёлые депрессивные реакции. В это время нужно как можно раньше установить прочные и по возможности постоянные отношения между тяжелобольным и лечащим врачом и членами медицинской группы отделения интенсивной терапии. Но уже и в остром периоде некоторые больные неверно оценивают тяжесть своего состояния и значение необходимых при этом ограничений и проявляют тенденцию к отрицанию своей слабости, беспомощности и наличия кризиса самооценки. Получаемые разъяснения они воспринимают лишь частично. Клинические наблюдения показывают, что у большинства больных впоследствии раньше или позже вслед за фазой лабильности и острых проявлений восстанавливаются установки и формы поведения, присущие преморбидной личности. При описанных психодинамической констелляции и структуре личности следует ожидать, что связанная с инфарктом миокарда необходимость быть осторожным и лишь постепенно, медленно возобновлять нагрузки, переживается как тяжело переносимая пассивность. У экстравертирован-ных больных свойственная им установка на самоутверждение фактически несовместима с длительным постельным режимом. Они стремятся скорее вернуться к прежнему образу жизни, к работе, возобновить курение и прежний характер питания.
P. Hahn (1981/82) сообщил о 39-летнем гравировщике с ампутированной во время войны ногой, который на второй день после инфаркта миокарда подтягивался на руках на спинке кровати. Перепуганным врачам он объяснил, что должен быть снова «в форме».
При такой экстравертированности, не считающейся с реальностью и необходимостью сдерживать свою деятельность, интроспективное погружение в аналитический метод лечения невозможно.
Под нашим наблюдением находилась 44-летняя женщина-секретарь, к которой в острой фазе инфаркта миокарда ввиду её необычного поведения был вызван консультант из психосоматической службы. Хотя вначале у неё был хороший контакт с персоналом отделения, провести беседу с ней оказалось затруднительно. Каждую фразу она воспринимала как стремление «поработить» её. Предложение сесть в удобное кресло или расположиться на кушетке она поняла как предложение «растянуться прямо на полу». Она стала проявлять сочувствие к терапевту', считая, что он плохо выглядит и что он, должно быть, переутомляется. Все терапевты, по её мнению, «бедняжки», у них очень тяжёлая профессия. На первый сеанс она принесла врачу продукты в качестве подарка: «Мне ведь ничего не нужно». На третьем сеансе она призналась, что снова начала курить. После того как на четвёртом сеансе больше внимания было уделено её детству, на пятом сеансе она сказала, что уже написала статью в газету о своем родном городе и отослала её в редакцию. «Я чувствую себя хорошо только тогда, когда я чем-то занята». Было ясно, что она переживает лечение как борьбу, в которой выясняется, кто сильнее. Психически ока не была больна, но в связи с инфарктом миокарда утратила душевное равновесие. Возможно, она боялась показаться жалкой, беспомощной, слабой и больше хотела делать подарки, чем получать их.
В большинстве случаев психотерапевтическое влияние приходится ограничивать задачами обсуждения правильного образа жизни. Весь опыт свидетельствует о том, что больным легче прекратить курение, рационально использовать физические нагрузки, следить за массой своего тела, если эти темы обсуждаются и анализируются в лечебных группах. Но и эти групповые беседы не выходят за рамки обсуждения болезни. Несомненно, в этой связи полезно ограничивать по времени групповое лечение, заключающееся в кинезотерапии и занятиях спортом, одним сеансом в неделю; оно должно проводиться под руководством и наблюдением врача по лечебной физкультуре, который интересуется психосоматикой, что даёт эффект вторичной профилактики.
В целом можно сказать, что чёткая программа в рамках однородной группы больных по признакам их судьбы и кризиса самооценки, связанной с развитием инфаркта миокарда, способна не только преодолеть болезнь, но и создать новые жизненные установки.
Познавательная поведенческо-терапевтическая тренировочная программа направлена на то, чтобы после острой фазы инфаркта миокарда в рамках строго регламентированной лечебной группы оказать влияние на больных с поведением типа А путём советов, рекомендаций нового стиля жизни, изменения ориентиров в жизнедеятельности. Таким образом, стремление больных инфарктом миокарда к деятельности следует использовать для того, чтобы преодолеть их ложные установки.
Тренировочные программы, которые средствами познавательной по-веденческо-терапевтической методики изменяют установки и проводятся в группах, разработали R. Roseman (1982) и М. Friedman и соавт. (1984). Катамнестические наблюдения (592 больных) через 3 года показали однозначное снижение по сравнению со случайной подборкой контрольной группы количества повторных инфарктов миокарда, которых в Лечебной группе было на 50% меньше, чем в контрольной, – 7,2% против 3,2% [М. Friedman, 1983; см. рис. 7 и 8).
Кардиологическая терапия. Лечение ишемической болезни сердца состоит в первую очередь в исключении факторов риска и в медикаментозной терапии (нитраты, β-адреноблокаторы и антагонисты кальция), которые, однако, не могут обеспечить обратное развитие стеноза коронарных сосудов.
Всё больше внедряется опыт терапии путём механической реваскуляризации.
1. При чрескожной коронарной ангиопластике производится баллонная дилатация коронаростеноза у больных с симптоматической ишеми-ческой болезнью сердца и проксимальным коронаростенозом для подготовки к операции в рамках коронароангиографии.
2. Аортокоронарное шунтирование применяется при безуспешном медикаментозном лечении стенокардии, тяжёлом заболевании трёх сосудов и выраженном стенозе основного ствола. При этом отрезок большой полой вены используется для установления связи между аортой и коронарной артерией дистальнее симптоматически выраженного стеноза. Альтернативно используют также внутреннюю грудную артерию больного.
Число операций на сердце, ежегодно проводимых в западных экономически развитых странах, постоянно возрастает. Прежде всего речь идет об:
1. Операции имплантации водителя сердечного ритма (искусственный пейсмекер, или кардиостимулятор).
2. Операции на клапанах сердца.
3. Пересадке сердца.
Если при имплантации кардиостимулятора производится сравнительно незначительное хирургическое вмешательство под местной анестезией, то трансплантация сердца – это обширное кардиохирургическое вмешательство, проводимое только в специальных центрах, что обусловлено вмешательствами лишь при тяжёлых формах сердечной недостаточности, с тщательным отбором больных, их подготовкой и постоянной послеоперационной иммуносупрессией.
Для всех операций общим является то, что они представляют большую нагрузку на организм больных в связи с угрозой их жизни.
Водитель сердечного ритма (кардиостимулятор) имплантируется при симптоматических интермиттируюших или постоянных нарушениях ритма сердца с брадикардией. Симптоматика состоит из головокружений, обмороков и приступов синдрома Морганьи–Адамса–Стокса. В основе нарушений ритма лежат следующие состояния:
– выраженная атриовентрикулярная блокада;
– сердечная недостаточность, обусловленная нарушением проводимости с брадикардией;
– критическая брадикардия при необходимости антиаритмической терапии.
Пересадка сердца производится при сердечной недостаточности IV степени, которая уже не поддаётся воздействию консервативными методами.
Обычно проводится исследование изменений жизни, которые произошли в течение года, предшествовавшего инфаркту миокарда. Опросы больных по опроснику «Изменения жизни» [W. Lundberg и соавт., 1975], обнаружили у 56 больных чёткое преобладание жизненных перемен, а также таких показателей, как волнение и чувство ответственности в профессиональной деятельности. Самых высоких показателей достигала шкала жизненных перемен, которая определяет индивидуальную оценку того, какой ценой достигнуто приспособление к жизни и как много приложено для этого усилий.
Имплантация водителя ритма (искусственный пейсмекер). Введение водителя ритма сегодня – несложное хирургическое вмешательство, не угрожающее жизни больного. Однако душевная переработка этой процедуры может вызвать трудности. Даже в наиболее оптимальных условиях привыкание к водителю ритма требует нескольких недель или месяцев. В первой фазе возникает чувство зависимости, которое часто сопровождается переживанием неуверенности, связанным с представлениями о том, что водитель ритма может выйти из строя. В дальнейшем происходит постепенное привыкание, и примерно через 3 мес водитель ритма интегрируется с организмом и схемой тела, переставая быть инородным телом. Психическая переработка сочетается с соматическими влияниями: перед имплантацией Stober обнаружил у 2/3 больных с хронической мерцательной аритмией, синдромом слабости синусного узла и синдромом каротидного синуса выраженный депрессивный синдром, который исчезал через 8–12 нед после операции как следствие улучшения мозгового кровообращения. При патологической переработке эти состояния могут долгое время сохраняться, причем возникает опасность, что в преодолении страха может наступить срыв. Имплантация водителя ритма имеет два аспекта: с одной стороны, это помощь и польза для организма, но с другой – страх и навязчивые сомнения в отношении полного выздоровления и функциональной надёжности водителя ритма. Такие опасения вызывают беспокойство и активизируют фантазии относительно чуждого телу протеза или механизма. В сравнении с другими сердечными больными обладатели водителей ритма склонны скрывать свой страх перед собой и окружающими, отрицать или преуменьшать его [RahleffH Payk, 1978]. Этим они во многом напоминают больных инфарктом миокарда, которые, впрочем, сами в значительной мере пополняют контингент больных для подобной операции.
Реакция на другие операции на сердце. У 40-50% больных, перенёсших операции шунтирования и восстановления сердечных клапанов, возникают органические церебральные симптомы, которые являются результатом нарушений мозгового кровообращения, вызванных экстракорпоральным кровообращением во время операции. Диапазон этих нарушений простирается от лёгких преходящих проявлений и аффективно-эмоциональных реакций до тяжёлых органических психозов. Развитие послеоперационных эмоциональных нарушений и особенно потенцирование страха часто связаны с уже существовавшим до операции повышенным уровнем страха [Н. Speidel и соавт., 1978].
Этот страх необходимо своевременно смягчить, акцентируя внимание больного на постоянно снижающемся риске оперативного вмешательства В послеоперационном периоде выявляется диспропорция между удовлетворительным соматическим состоянием и недостаточно полной социальной и профессиональной реабилитацией. Дальнейшие задачи вторичной реабилитации касаются не только профессиональных перспектив, но и семейных и партнёрских отношений.
Физиологические функции лёгких – насыщение крови кислородом и поддержание кислотно-щелочного равновесия – протекают у человека на фоне ситуационных и аффективных условий его социальной жизни с её всё новыми закономерностями.
Интерес психосоматической медицины раньше распространялся только на функциональные нарушения дыхания и расстройства вентиляции, при которых имеется связь с окружающим миром, воздействующим на общее состояние дыхания. Но уже при бронхиальной астме у детей и взрослых обнаружилось взаимодействие инфекционных и аллергических факторов и влияние на них внутренней и внешней жизненной ситуации. В общей пульмонологии описывается всё большее количество психосоциальных медиаторов как воздействующих факторов, которые мы, к сожалению, здесь не можем перечислить. Психосоциальные условия влияют на клеточные и молекулярно-биологические соматические функции и постоянно вступают с ними во взаимодействие.
С дыханием связаны многие физиологические функции: доставка кислорода к тканям, выделение углекислого газа, регуляция температуры тела, выведение жидкости и т.д. На службе поддержания жизни дыхание действует по физиологическим принципам регуляции и управления. Исходя из этого, дыхание следует рассматривать как своеобразное промежуточное состояние между произвольным и непроизвольным актом, между закрытой и открытой сферой регуляции. Человек по-разному пользуется своим дыханием в разных жизненных ситуациях, что не всегда предусмотрено физиологией. Дыхание является двигательным актом, оно выступает как средство выражения в сфере межличностных отношений и является выразителем внутреннего состояния человека.
Простое возбуждение как элементарная и ещё недифференцированная форма таких аффективных состояний, как страх, гнев, ярость и т.д., приводит к учащению дыхания. Длительно сохраняющееся, не находящее разрядки возбуждение (например, сексуальное) может проявляться характерным типом дыхания, гипервентиляцией (см. ниже). Уравновешенное, приятное настроение приводит к спокойному и гармоничному ритму вдоха и выдоха, как это бывает во сне. В состоянии ужаса, внезапного потрясения может наступить кратковременная остановка дыхания.
Вдыхание и выдыхание воздуха могут видоизменяться внешне почти незаметным образом. Акт вдоха может растягиваться, задерживаться так, что наступает вздох. Выдох также может укорачиваться или затягиваться и этим как бы акцентироваться, пока не наступит чувство облегчения при вздохе. Вздох при вдохе – «горестный», при выдохе – «облегчающий», как при снятии тяжести, замечает Е. Straus (1954). В своей работе, посвященной вздоху, автор утверждает, обобщая: «Вздох возникает тогда, когда нарушено равновесие между индивидуумом и окружающим его миром». Во вздохе проявляется угнетённость и тяжесть, которую нельзя сбросить. Вдох и выдох – это форма общения с миром и с самим собой. И.В. Гёте сказал так:
В дыханье кроется благо двойное:
Одно – это вдох и выдох – другое,
И выдох стеснит, а вдох обновит.
Вся жизнь – это смесь, чудная на вид.
(Книга певца, Талисманы)
Выразительное значение дыхательных движений часто обыгрывается в повседневной речи. Дыхание по преимуществу связывается со сферой интенсивных чувств, что лучше всего определяется «атмосферными» понятиями: воздух «спёртый», «давящий», «загруженный», а также «густой», который «сковывает дыхание», не давая вдохнуть. Рядом с некоторыми людьми «невозможно дышать», вблизи них можно «задохнуться», с ними нельзя «дышать одним воздухом». Можно даже отойти от человека, если он «закашливается» или «присвистывает».
Таким образом, дыхание – это не только физиологическая функция, которая осуществляется и регулируется потребностями человека. Оно является фундаментальным свойством состояния собственного «Я», это способ обмена и установления равновесия между индивидуумом и средой.
[дыхательная тетания Россье (Rossier), синдром Да Косты, гипервентиляционный синдром, невротическое диспноэ]
Формы проявления. Главная жалоба при невротическом дыхательном синдроме – это недостаток воздуха и необходимость глубоко дышать, испытывая чувство стеснения в груди («ощущение пояса или обруча»). Часто отмечаются жалобы на пустоту в голове и зуд в руках и ногах. Нередко встречаются жалобы стенокардического характера, причём локализация боли и зоны Захарьина–Геда могут быть такими же, как при стенокардии. В отличие от коронаросклероза подобные жалобы при невротическом дыхательном синдроме встречаются в основном в юношеском возрасте и не поддаются действию нитратов. Важно отличать остро возникающую гипервентиляционную тетанию от намного более бедного по симптоматике хронического гипервентиляционного синдрома.
При гипервентиляционном приступе среди субъективных ощущений преобладают чувство страха, ощущение удушья при форсированном глубоком дыхании с чувством нехватки воздуха, неприятными ощущениями в руках, лице и т.д. У больного цепенеют руки (положение рук в виде «лапок») и нередки спазмы верхней губы. Есть больные, которые не осознают связи между форсированным и неправильным дыханием и гипервентиляционными приступами.
Заболевают большей частью молодые люди или люди среднего возраста, в основном женщины. Среди амбулаторных пациентов психосоматической университетской клиники в Гейдельберге доля пациентов с нервным дыхательным синдромом составляет 4,9%.
Психофизиология. Ведущий симптом этого функционального нарушения дыхания – нефизиологическое увеличение объема дыхания и одностороннее изменение типа дыхания: диафрагмальное дыхание не используется, а грудное дыхание преобладает.
Минутный объем дыхания составляет примерно 95% от необходимого; повышение вентиляции происходит за счёт учашения дыхания. Дыхание становится либо поверхностным и частым с периодическими вздохами (рис. 11), либо меняется от беспокойного среднего положения до гипервентиляции (рис. 12).
Во время приступа минутный объем дыхания может увеличиваться до 500% с соответствующими высокими показателями рН. Далее встречается инспираторно сдвинутое среднее положение дыхания с увеличенным функционально мёртвым пространством. Вследствие падения содержания углекислоты (гипокапния) неизбежно уменьшается кровоснабжение мозга. При этом часто отмечаются разнообразные жалобы – от головокружения и расстройства концентрации внимания до лёгкого помрачения сознания. Сдвиг рН приводит к нарушению диссоциации ионов кальция и тем самым к тетаническим симптомам. Уровень кальция в крови не снижается, что является важным дифференциально-диагностическим критерием в отношении гипокальциемической формы тетании. Гипервентиляция имеет чисто функциональный характер, т.е. не объясняется ни составом газов крови, ни вентиляторным или циркуляторным нарушением их распределения. Молодые больные вследствие такого неэкономного дыхания ограничены в физической активности: при тестах с нагрузкой у них быстро учащается пульс, как при гипотоническом сим-птомокомплексе. Согласно Y. Lum (1976), при гипервентиляционном синдроме в артериальной крови имеет место падение напряжения СО2 и во в неприступном периоде (у 200 больных в среднем 33 мм рт. ст. в отличие от 40,7 мм рт.ст. у 152 здоровых).
|
Примерный объём дыхания +138% |
|
|
|
Рис. 12. Беспокойная гипервентиляция со сдвигом среднего положения дыхания; справа – гипервентиляционный приступ на 8-й минуте (спирограмма той же пациентки записана без перерыва.) |
||
|
Рис. 11. Плоскочастотное полипноэ со вздохами. |
|
Психодинамика и этиология. Полипноэ с беспокойной гипервентиляцией является специфическим проявлением страха. Плоскочастотное полипноэ со вздохом чаще всего является выражением личностной ситуации, в которой сила напряжения и усилий не уравновешены и не нарастают. Это дыхание выражает расслабленность и разочарование, ибо, вопреки усилиям, поставленная цель уже не может быть достигнута.
Психосоматическая сфера самоусиления при гипервентиляционной тетании – часто употребляемый пример кибернетических моделей психосоматических связей: гипервентиляция ведёт к дефициту СО2 и тем самым к алкалозу. Это неизбежно вызывает уменьшение кровоснабжения мозга, а нервно-мышечная сверхвозбудимость обусловливает спазмы гладкой дыхательной мускулатуры, парестезии, карпопедальные спазмы. Вызванное спазмом дыхательной мускулатуры чувство удушья сопровождается страхом и усиливает или пролонгирует гипервентиляцию. Это соответствует циклу управления с позитивной обратной связью и тем самым самоусилению посредством расшатывания регуляции. A. Meyer (1987) использовал этот механизм усиления с вынужденным алкалозом в качестве характерной психосоматической модели. Действительно, гипервентиляция – это убедительный пример: дыхание в функциональной сфере играет многообразную роль, в первую очередь осуществляя газообмен, а также участвуя в подготовке и реализации соматических функций. Оно является компонентом эмоционального состояния (дыхание со вздохом при депрессивных состояниях, апноэ при страхе, беспокойно учащенное дыхание при напряжённом ожидании и сексуальном возбуждении). В дыхании проявляются характер бытия личности и её состояние. Функциональная сфера может быть упорядоченной, целесообразной, т.е. нормальной, но при взаимодействии с другими функциями она нарушается или видоизменяется (реакция борьбы или бегства и т.д.). Чтобы понять имеющиеся нарушения и проводить лечение, психосоматический анализ каждого нарушения функции дыхания должен раскрывать роль дыхания и значимость той или иной формы его нарушения, исходя из общей ситуации больного. Речь при этом идёт не только о тривиальном психосоматическом, а о значительно более сложном, кибернетически связанном сочетании соматических, психических, социальных и иных значимых факторов.
Больная 29 лет, служащая суда, поступила в клинику в сопровождении матери и мужа. Была возбуждена, в паническом страхе бегала по комнате, отмечалась выраженная гипервентиляция.
Больная испытывает панический страх из-за того, что больше не сможет дышать. Она дрожит, жалуется на головокружение, «слабость в коленях и перед глазами».
В декабре 1969 г. пациентка заболела гриппом. С тех пор у неё при вставании появлялись ортостатические нарушения с сосудистыми компонентами. Врач предписал постельный режим и назначил успокаивающие средства. Так как ей не становилось лучше, однажды вечером врач ввёл ей препарат псикил, после чего у неё развилась «остановка дыхания» и скорая помощь доставила её в клинику. После этого события она испытывает страх перед возможной остановкой дыхания.
После нескольких бесед выяснилось, что работа пациентки в качестве судебного референта постоянно была связана с трудностями, особенно при официальных слушаниях в суде. Но она никогда не рассказывала о том, что в связи с этим у неё возникают страхи, так что шеф этого никогда не замечал и давал ей трудные поручения. В течение нескольких месяцев у неё была канцерофобия в связи с тем, что при осмотре гинеколог обнаружил у неё «узелки». Несмотря на тщательные обследования с биопсией и многократные заверения врача, что у пациентки нет ничего злокачественного, страх её не покидал. Служебные трудности, неугасшие страхи с ожиданием худшего и присоединившийся грипп вызвали развитие приступа. Однако это не исключает психического влияния и не позволяет возложить всю вину на шприц.
В детстве больная была очень послушной, следовала принципам воспитания, принятым в её семье, т.е. вела себя как примерная дочь, но тайно сопротивлялась этой роли («само собой предполагалось, что я должна получать хорошие отметки, а я из чувства противоречия хотела хотя бы раз получить плохую отметку. Но из-за своей гордости я никогда не могла бы в этом признаться»). В школе её считали высокомерной зазнайкой, но она заслужила признание одноклассников, когда стала проявлять агрессивность в отношении учителей. Её довольно «дерзкий тон» даже пугал некоторых людей. Во время учёбы в университете она дружила с бывшим членом католического ордена; её поражала его способность к самообладанию, и она даже хотела выйти за него замуж. В последние Два года учёбы она стала встречаться с молодым человеком, с которым дружила прежде, и пришла к решению выйти замуж за него, так как он был более непосредственным, прагматичным и земным, хотя и проявлял некоторую наивность. С прежним приятелем из ордена она продолжала поддерживать духовную связь.
Отца она описывает как человека общительного и беспроблемного. Мать, которая посещала больную очень часто во время её пребывания в стационаре и сопровождала её на все процедуры обследования, была женщиной властной, но в течение многих лет страдающей «сердечным неврозом». Из-за болезни дочери она приехала издалека, чтобы заботиться и ухаживать за ней.
Таким образом, невроз страха развился под видом невротического дыхательного синдрома (гипервентиляционная тетания). Структура личности больной преимущественно истерическая, с навязчиво-невротическими чертами.
Были предприняты попытки психотерапевтического лечения, хотя впечатления о наличии душевного страдания вначале не было. Такое впечатление обычно возникало только при наличии симптоматики, чрезвычайно мучительной для больной. Состояние постоянного сопротивления с высоким уровнем рационализации она проявляла на протяжении всего курса лечения. Улучшение всё же было достигнуто, но летом следующего года возник рецидив с выраженной фобической окраской. Вместе с тем больная к концу летнего семестра сдала свой выпускной экзамен в университете.
Острый приступ гипервентиляции купируется путем насыщения углекислым газом при дыхании в пластиковый пакет или через носовой платок. Лечение кальцием неэффективно.
Постоянное врачебное ведение больного, которое предусматривает проработку с ним его актуальных конфликтов, не индуцируясь драматической соматизацией пациента и его страхамии, подключая всё новые диагностические и терапевтические мероприятия, рекомендовано большинству пациентов. Если симптоматика сохраняется долго и конфликтный генез невротического характера дезактуализируется, следует думать об аналитической индивидуальной или групповой терапии, но обычно склонить к ней больных бывает трудно. Относительно часто при выраженных невротических и психосоматических заболеваниях (истерия со страхами, кардиофобия) приходится слышать о перенесённых в подростковом возрасте невротических дыхательных приступах.
При хронических гипервентиляционных состояниях показана дыхательная терапия или аутогенная тренировка по методике И. Шульца (J. Schultz) – перевод ненормального (большей частью грудного) дыхания на более лёгкое диафрагмально-брюшное. При аутогенной тренировке большей частью бывает достаточно достигнуть первой основной ступени – упражнения по концентрации внимания на переживаниии покоя и тяжести, которые при правильной технике аутогенной тренировке вначале снимают напряжение в мышцах рук, а затем постепенно вызывают расслабление всей мускулатуры.
Бронхиальная астма – заболевание дыхательных путей, которое ха-рактерезуется повышенной готовностью к реагированию трахеобронхи-альной системы на целый ряд стимулов. Патофизиологически речь идёт о значительном сужении дыхательных путей, которое устраняется спонтанно или под влиянием лечения. Клиническая картина определяется отёком слизистых оболочек, бронхоспазмом и нарушением секреции. С этиологических позиций бронхиальная астма – гетерогенное заболевание, которое может вызываться разными воздействиями. Влияние различных факторов при этом можно частично или полностью интерпретировать с психосоматической точки зрения.
На основе клинической практики бронхиальную астму принято делить на «внешнюю» (аллергическую) и «внутреннюю». Аллергическая астма часто ассоциируется с наличием в личном или семейном анамнезе аллергических заболеваний, таких, как ринит, крапивница и экзема. Положительные кожные и провокационные тесты, как и повышенный уровень иммуноглобулинов класса Е (IgE) в сыворотке крови, указывают на наличие типичной реакции на специфический антиген.
Другая большая группа не обнаруживает этих реакций и определяется как «внутренняя» астма. Вызывается она чаше всего инфекцией. Повышенная реактивная готовность (гиперсенсибилизация) дыхательных путей при бронхиальной астме может быть обусловлена многими факторами. Однако лежащие в её основе механизмы остаются неизвестными. При воздействии инициирующего фактора (контакт с антигеном, инфекция, стресс, психические перегрузки, приём лекарств, влияние среды) активируются тучные клетки и макрофаги. Это высвобождает определённое число медиаторов (гистамин, брадикинин, активирующий пластинки фактор и др.), которые воздействуют непосредственно на мускулатуру дыхательных путей и проницаемость капилляров и вызывают интенсивную локальную реакцию, которая и приводит к астматическому приступу.
Симптоматика. Во время приступа больной испытывает острую тяжёлую нехватку воздуха, он «борется» за воздух, дышит задыхаясь. При этом в первую очередь затрудняется и пролонгируется выдох, который становится громким, отчётливо слышимым.
Переживания больных во время приступа и при подострых состояниях лёгкой нехватки воздуха ограничиваются исключительно актом дыхания. Больной поглошён состоянием своего дыхания. В его поведении примечательно то, что во время приступа он недоступен, держится отчуждённо, с ним трудно установить контакт. Это отличает астматиков от других больных с лёгочными заболеваниями, сопровождающимися одышкой. При хронической астме бросается в глаза всё более нарастающая тенденция больных к самоизоляции.
Эпидемиология. Бронхиальная астма может возникать в любом возрасте, но чаще всего она развивается в первые 10 лет жизни. Преобладают мальчики, которые заболевают примерно в 2-3 раза чаще, чем девочки. В половине случаев астма излечивается в пубертатном периоде. В более старших возрастных группах преобладают скорее женщины. В диспансере психосоматической клиники Гейдельбергского университета больные бронхиальной астмой составляют 1,8% всех пациентов.
Показатель заболеваемости населения бронхиальной астмой достигает 1%, а болезненность – 4%. От 0,3 до 3% больных бронхиальной астмой умирают во время астматического приступа вследствие удушья из-за переполнения бронхов вязким секретом.
Гутман (Gutmann) отметил увеличение числа случаев заболевания' астмой у живших ранее в Ираке переселенцев-евреев, которые поселились в индустриальном районе Тель-Авива и не имели никакой семейной и аллергической отягощённое™. В Папуа Новой Гвинее 15 лет назад бронхиальная астма практически была неизвестна. В семьях, которые воспринимают западные формы воспитания и стиль жизни, ныне широко распространились бронхиальная астма и детская экзема: в 1976 г. в больницу столицы государства поступило около 100 больных с острой бронхиальной астмой [В. Burton-Bradley и соавт., 1977].
Психофизиология. Источники соматических и психических влияний в многофакторных астматических процессах многообразны. В целом болезненный процесс сводится к триаде: бронхоспазм, отёк слизистой оболочки и нарушение мукозной секреции. Обусловленное вегетативно спастическое состояние мускулатуры бронхов и бронхиол приводит к повышению (от дву- до пятикратного) бронхиальной ригидности, которая затем нарастает за счёт набухания и секреции слизистой оболочки.
Функциональное значение повышенной бронхиальной ригидности вследствие спазма бронхиол, гиперсекреции слизи и экспираторно усиленно действующих механизмов вентиляции не вызывает сомнения. Однако спорным остаётся вопрос, можно ли объяснить астматическую нехватку дыхания только действием этих факторов в сочетании с изменённой растяжимостью лёгких. Определённую роль при этом играет также судорожное состояние произвольно иннервируемои дыхательной мускулатуры, особенно диафрагмы. На пневмограмме и пневмотахограмме можно видеть, что во время выдоха наступает торможение, которое объясняется внезапно усиливающимся тонусом мышц, осуществляющих вдох, Происходит недостаточное расслабление диафрагмы, т.е. инспираторнос противодействие. Тетаниформную, возвратную форсированную моторику диафрагмы с экспираторным ступенчатым подъёмом можно обнаружить при рентгеноскопии. Наличие астматической формы дыхания подтверждается хорошим эффектом дыхательной терапии бронхиальной астмы.
Три функциааьных компонента, которые образуют «субстрат» астмы, – бронхоспазм, секреторную и воспалительную дискринию и судорогу диафрагмы – нельзя понимать просто как сумму отдельно нарушенных функций. Скорее это единый взаимосвязанный процесс, который можно рассматривать как координирующий шаблон в плане защитной функции организма.
Интерпретация астмы как защитной функции
То, что понимается под этим, лучше всего можно объяснить на следующих примерах: имеются шаблонные реакции, которые служат для защиты чувствительных дыхательных поверхностей от внешних раздражителей. Так, чиханье и кашель – это целесообразные, направленные на очищение слизистой оболочки защитные реакции на раздражители, которые воздействуют на верхние или глубокие дыхательные пути. Менее известны как защитные шаблонные реакции координация спокойного положения диафрагмы, бронхоспазм и секреция слизи в ответ на интра-назальное введение раздражающих летучих веществ (эфир, аммоний, табачный дым и др.).
При попадании в нос даже малых доз раздражающих веществ повышается интенсивность дыхания, усиливается и пролонгируется экспираторное дыхание, затормаживается деятельность диафрагмы и мускулатуры грудной клетки. При возрастающей концентрации газа может развиться преходящее апноэ, а затем дыхание постепенно становится преимущественно экспираторным и остаётся повышенно интенсивным. В это время присоединяются спазм бронхов и секреция слизи, которая частично обусловлена непосредственным раздражением. Парциальные функции (спазм бронхиол, перестройка дыхательной моторики, гиперсекреция) при этом выступают как функциональное единство. Цель этого функционального шаблона – действие, направленное во внешнюю среду для защиты от чужеродных веществ. Однако биологическая функция приобретает у человека ещё и новый субъективный элемент: индивидуум отвечает не только на объективное раздражение, но и на то значение, которое заключается в ситуации раздражения. A. Jores и Kerekjarto (1967) особенно подчёркивали, что многим астматикам свойственна повышенная чувствительность обоняния.
Психофизиологический аспект аллергии
Аллергия и воспаление – это определённые формы тканевой защиты против раздражающих веществ. Особая острая форма аллергической за-щИТЬ1 _ анафилаксия – осуществляется антителами иммуноглобулина Е (IgE). IgE-антитела стоят в тесной связи с тучными клетками и базофи-лами («цитофилия»), которая сохраняется долгое время. Поэтому медленно сенсибилизирующиеся тучные клетки и базофилы интенсивно реагируют на контакт со специфическим аллергеном. Это вызывает быстрое высвобождение гистамина, серотонина и других медиаторов с последствиями в виде бронхоспазма, отёка и расстройства секреции (так называемые реакции немедленного типа). Однако такое высвобождение медиаторов может затормозиться адреналином, простагландинами или такими субстанциями, как эуфиллин. В формировании бронхиальной астмы как аллергической реакции принимают участие многие иммунные, нейроэндокринные и клеточные системы. Это позволяет видеть, что бронхиальная астма – не локальный процесс, а сложный вид взаимодействия всех систем организма. При этом характерны собственная динамика развития и возможность её обособления при нарастании поливалентности повышенной чувствительности в отношении иных многочисленных раздражителей. Эта поливалентность касается также существенно значимых ситуаций и процессов. Так, Н. Wolff исследовал реакции респираторных слизистых оболочек (кровоснабжение, тургор, секреция, просвет бронхов, эозинофилия) на ряд раздражителей при хронической бронхиальной астме. При этом выявлено, что независимо от того, действуют ли на больных специфические ингаляционные аллергены, неспецифические газы или болевые раздражители либо они вступают в конфликт в беседе о своем внутреннем состоянии, во всех случаях возникает однотипная аллергическая реакция со стороны дыхательных путей.
Таким образом, астматическая реакция может возникать и без наличия аллергена. Н. Кдттегег говорит об утрате специфичности при аллергических реакциях. Этот феномен распространения от моновалентной к поливалентной аллергии наблюдался и описывался неоднократно. При такой перемене тенденция, так сказать, к внутренней, т.е. происходящей в сфере представлений, подмене и замещению аллергена в целом несомненна. Уже в 1886 г. М. Mackenzie сообщал об одной пациентке, которая была чувствительна к розам, но реакция протекала в виде типичной сенной лихорадки и при виде искусственной розы. Другой пациент с аллергией к пыльце реагировал таким же образом на картину, на которой был изображён стог сена. A. Jores (1967) сообщил, что у пациентки, восприимчивой к дыму, возник астматический приступ в кинотеатре, когда она увидела на экране дымящий локомотив. Имеется множество подобных наблюдений. Один из наших пациентов страдал типичной аллергией к бытовой пыли. Он жил в пригороде Гейдельберга и вынужден был ездить домой трамваем. В конце концов во время поездки у него развился астматический приступ перед конечной остановкой трамвая.
Бронхиальная астма в плане дыхательного поведения объясняется как заученные ошибочные условные рефлексы. Наблюдения показывают, что типичные астматические приступы могут провоцироваться произвольно или непроизвольно, под влиянием настроения больного, которое он сам вызывает. Экспериментально воспроизводимые приступы обусловлены прежде всего неправильной дыхательной моторикой и так называемой бронхиальной гиперактивностью.
Ситуация заболевания. Этиологически важными факторами в ситуации развития заболевания могут служить воспалительные, аллергические или психологические факторы. В целом очевидно, что в болезненный процесс вовлекается не только дыхание, но и функциональные системы всего организма.
У больной бронхиальной астмой 34 лет первый приступ болезни возник в возрасте 16 лет во время занятий в школе. Он был таким тяжёлым, что она вынуждена была оставаться в постели в течение нескольких дней. Во время первой беседы пациентка не сообщила ни о внешних, ни о внутренних факторах, способствовавших этому: «Возможно, это был свежепокрашенный пол в классной комнате, на что я раньше не обращала внимания». В процессе аналитического лечения она сообщила следующее: в школе она была лучшей ученицей, но её успехи в доме воспринимались прохладно и без всякого интереса. Когда она поступила в профессиональную школу, преподаватель любимого ею предмета – немецкого языка – начал придираться к ней, постоянно вызывал её, но ничего не мог от неё добиться. Бывшая в школе одной из лучших учении, здесь она при опросе не могла произнести ни слова, хотя тайком дополнительно занималась на сэкономленные деньги. На одном из утренних уроков этого учителя в классе, где был недавно покрашен пол, у неё и развился первый астматический приступ. Позже приступы возникали в основном дома. За 2 года обучения в профессиональной школе приступов в классе не было. Но до настоящего времени сохраняется тенденция к появлению приступов в конфликтной жизненной ситуации. Кроме того, осталась склонность к астматическим диспноэ при запахе веществ, содержащих скипидар (мастика для пола, типографская краска, растворители), как когда-то в классе [W. Brautigam, 1954/55]. При аллергическом тесте у пациентки обнаружена повышенная чувствительность к скипидару и другим ароматическим маслам.
Совершенно очевидно, что психосоматические факторы также участвуют в патогенезе аллергической бронхиальной астмы. Насколько такая сенсибилизация может ещё более специфически быть направлена на объект конфликта, показывает следующее наблюдение.
Описано наблюдение за 17-летней школьницей, у которой с 5 лет начались астматические приступы и возникла повышенная чувствительность к комнатной пыли и перьям в постельных принадлежностях. В больнице у неё неожиданно на фоне хорошего состояния развился тяжёлый астматический приступ после того, как она надела перешитое платье матери. При тщательном расспросе было установлено, что больная с раннего возраста находилась в отношениях соперничества с матерью. Когда ей было 5 лет, мать внезапно застала её за игрой во время послеобеденного отдыха, строго соблюдавшегося в доме. При этом мать уложила её в постель рядом с собой. Было жарко, мать вспотела, и больная почувствовала отвращение. Тогда у неё и возник первый приступ. Целевой кожный тест с растворами из веществ и предметов, содержавших пот разных людей, давал отрицательные результаты, пока не провели пробу с подмышечным потом матери.
Если проследить пережитую ситуацию ситуационно-аналитически и биографически вплоть до времени появления приступов, то можно обнаружить относительно типичные качества переживаний.
Характерными ситуациями, способствующими заболеванию, являются те, которые имеют характер требования в направлении враждебно-агрессивных или нежных или преданных выражений чувств. Такому проявлению чувств противостоит, однако, защита в форме актуальных ситуационных мотиваций или в виде характерной хронической невротической реакции. Сильные и часто амбивалентные переживания презрения и нежности лежат в основе защиты и вытеснения. Типично также сближение с чувством особого ожидания (так называемая астма первой брачной ночи).
Крупные французские клиницисты XIX века Рене Лаэннек и Арман Труссо внесли большой вклад в определение понятия астмы и детальное её описание. Труссо, будучи сам астматиком, дал в блестящих клинических описаниях не только ясную и точную соматическую картину болезни, но и подчеркнул конфликтную ситуацию, в которой возникло заболевание.
«Самый ужасный приступ, который я пережил, развился при следующих обстоятельствах. Я подозревал своего кучера в обмане; чтобы самому убедиться в этом, я пошел в амбар, чтобы приказать в моём присутствии взвесить овёс. В то время, когда это происходило, меня внезапно охватило чувство ужасной скованности, так что я едва был в состоянии вернуться в комнату; мои глаза вылезали из орбит, на моём бледном и опухшем яйце застыло выражение невыразимого страха. У меня едва хватило времени развязать свой шейный платок, добежать до окна и распахнуть его, чтобы вдохнуть хоть немного свежего воздуха. У меня нет привычки курить. Но в этих обстоятельствах я взял сигару и сделал несколько затяжек; через 8 или 10 минут приступ прекратился.
Что же было причиной этого? Очевидно, пыль от разворошённого овса, которая попала в мои бронхи. Однако одной пыли было недостаточно, чтобы вызвать такой выраженный приступ, или, скорее, было явное несоответствие между причиной и вызванным ею результатом. Сотни раз на улицах Парижа или на бульварах или даже на деревенских улицах находился я в более пыльной атмосфере, чем в той, в которой я был совсем недолго и всего несколько раз вдохнул эту пыль, и всё же ничего подобного со мной раньше не случалось. Так что причиной должно быть нечто очень своеобразное, что застало меня врасплох в совершенно особых условиях. Под влиянием психического возбуждения, которое вызвала у меня мысль о домашнем воровстве, хотя размеры его могли быть совершенно незначительны, моя нервная система была потрясена, и из-за столь ничтожной причины должны были возникнуть такие тяжёлые последствия».
Труссо не упоминает в своём описании, подтвердилось ли его подозрение о мошенничестве кучера и привлёк ли он его к ответу. Конечно, воздух, насыщенный овсяной пылью, имел значение, но нечто «своеобразное», как и психическое возбуждение в связи с мыслями о домашнем воровстве и возможностью последствий скандала с кучером, здесь тоже налицо. Всё это характеризует ситуацию в целом с той откровенностью и точностью, каких мы, к сожалению, часто не находим в современных кратких историях болезни.
В обзоре, посвящённом ситуациям заболевания, на большом числе примеров W. Grace и D. Graham (1952) описывают ситуацию болезни как таковую, в которой индивидуум старается не показывать своё эмоциональное отношение и не проявлять своих чувств. Но была также ситуация, с которой больные ничего не хотели делать, от которой они хотели освободиться, снять с себя всю ответственность и вообще отмежеваться от неё. Типичный характер переживаний и установок в ситуации заболевания формулировался следующим образом: «не хочу с этим иметь никакого дела»; «я хочу, чтобы все они убрались»; «мне хотелось бы поставить стену между мной и ими»; «я не переношу этого, не могу смотреть на это спокойно»; «мне было бы лучше всего улечься в постель и натянуть на голову одеяло».
Конечно, все ситуации заболевания невозможно привести к обшему знаменателю. И всё же с относительным единодушием говорят о наличии специфичности как характера требований, предъявляемых этими ситуациями, так и характерных переработки и поведения в смысле специфичности поведения.
Ряд авторов интерпретируют появление астматических состояний в соответствии с теорией условных рефлексов, или теорией обучения, как условный ответ на определённые психические или соматические раздражители: стресс, ярость, страхи, расстройства настроения, переживание разлуки или переохлаждение, запахи, определённый аллерген и т.д. Упомянутая дифференцировка ситуации заболевания с неспецифическими соматическими и психическими факторами соответствует понятию генерализации возбуждения или реакции. Это предполагает и исходную аллергическую реакцию в виде бронхиальной гиперактивности.
Психодинамика. Основной конфликт у пациентов с бронхиальной астмой сосредоточен [F. Alexander, 1951; Т. French и F. Alexander, 19411 вокруг внутренних импульсов, которые угрожают привязанности к матери или замещающему её человеку. Некоторые матери реагируют на первые признаки нежности или даже сексуального побуждения ребёнка отчуждением или отверганием. Сексуальные побуждения ребёнка при этом несут опасность потерять благосклонность матери. Впоследствии намерение вступить в брак у этих пациентов порой становится исходной ситуацией для появления астматических приступов.
Особенно типичен для астматиков конфликт в связи с детской пре-вербальной формой выражения в виде плача: плач как первая возможность позвать мать будет подавляться ребёнком, потому что он боится материнских упрёков и её отказа. Матери астматиков часто проявляют амбивалентное поведение, которое одновременно выражает стремление к обладанию и руководству и в то же время отказ от этого. Поскольку близость к матери уже в раннем детстве сопряжена со страхом, то позже нарушаются доверительные отношения с матерью или лицом, её замещающим. Больные находятся в состоянии конфликта между их желанием завоевать доверие и страхом перед этим. Отсюда, согласно F. Alexander (1951), возникают нарушения функции дыхания: астматические припадки (экспираторное торможение) занимают место нарушенных в раннем детстве форм превербального общения.
Бронхиальная астма – первое заболевание внутренних органов, которое стали изучать психоаналитики. 8.1.1913 Пауль Федерн (P. Federn) на заседании Венского психоаналитического общества, в котором принял участие и 3. Фрейд, сделал доклад под на-знаванием «Пример сдвига либидо во время лечения», в котором сообщил о лечившемся у него методом психоанализа больном бронхиальной астмой. Он определил основные психоаналитические концепции в отношении бронхиальной астмы: особое значение имеют обоняние и рот как эрогенная зона, которые вследствие высокого уровня сексуальности в детском возрасте приводят к фиксации либидо на дыхательном тракте. В фазе развития эдипова комплекса происходит регрессивный сдвиг либидо в эту сферу. Преэдипова и эдипова фиксация на образе матери приводит к инфантильным фантазиям, которые сосредоточиваются в сферах дыхания, обоняния, приёма пищи и выделения. Астму, согласно P. Federn, вызывают актуальные моменты, воскрешающие инфантильную ситуацию с матерью, которую ребёнок амбивалентно желает и побаивается. Наряду с этими более либидинозными сексуальными элементами существуют также неосознанные фантазии, имеющие агрессивное содержание. 3. Фрейд подчеркнул органически преформи-рованный элемент, ведущий к патологической соматической реакции, и предложил назвать его фиксационным неврозом. Таким образом, была описана конфликтная охваченность среды дыхания неосознанными фантазиями приятия и отталкивания матери и отмечено значение сферы обоняния.
Этиология. Бронхиальная астма является классическим примером многофакторной обусловленности болезни, при которой взаимодействуют многочисленные соматические и психические факторы. Согласно Н. Weiner (J977), эмоциональные факторы вряд ли сами по себе могут создать достаточные условия для развития болезни, но у биологически предрасположенного к ней человека они могут привести в действие астматический процесс.
При бронхиальной астме выделяются в основном следующие факторы: психосоматические, инфекционные, аллергические.
У 441 больного бронхиальной астмой, наблюдавшегося в амбулаторной клинике, эти три фактора изучались различными специалистами независимо друг от друга, и им дана следующая оценка:
|
Факторы |
Господствующие, % |
Способствующие, % |
Несущественные, % |
|
Психосоматические |
37 |
33 |
30 |
|
Инфекционные |
38 |
30 |
32 |
|
Аллергические |
23 |
13 |
64 |
388 детей, больных бронхиальной астмой, были обследованы на наличие этих факторов. В психологическом плане при этом наследовались психические факторы при появлении болезни, невротические симптомы у детей, нарушения личности. Наличие только психологического фактора обнаружилось всего в 21% случаев. Однако по сравнению со взрослыми показатели были следующие:
|
Факторы |
Господствующие, % |
Способствующие, % |
Несущественные, % |
|
Психосоматические |
41,6 |
30 |
28,4 |
|
Инфекционные |
41,6 |
30 |
28,4 |
|
Аллергические |
17 |
13 |
70 |
У взрослых, как и у детей, психосоматические факторы этиологически должны рассматриваться как важные более чем в 2/3 случаев [L. Rees, 1956].
Чтобы определить влияние поведения родителей на развитие бронхиальной астмы у детей, L. Rees (1964) анализировал у 330 детей особенности воспитания, которое давали им родители. Это были 170 детей из отделения для астматиков и 160 детей из травматологического стационара той же больницы. Наряду с педиатрическими исследованиями проводились психологические и психиатрические интервью с участием родителей, причём определялись и оценивались родительские установки без учёта их знания того, что могло привести к развитию заболевания у ребёнка. Дети и родители наблюдались от 2 до 5 мес, причём собирались сведения не только у родителей, но и у их друзей и родственников. Результаты исследований приведены в табл. 7.
Таблица 7 Частота различных форм поведения и установок у родителей астматиков и в контрольной группе [L. Rees, 1964]
|
Родительские установки |
Больные бронхиальной астмой, % |
Контрольная группа, % |
|
Позитивно воспринимаемые установки |
44 |
82 |
|
Негативно воспринимаемые установки: |
|
|
|
гиперопека |
44,5 |
14 |
|
требовательность |
7 |
2 |
|
открытое пренебрежение |
4,5 |
2 |
Конечно, не следует ожидать, чтобы у всех астматиков матери были одного психологического типа. L. Rees (1964) обнаружил явное преобладание сверхзаботливых матерей. Это соответствует клиническим наблюдениям, в соответствии с которыми преобладают сверхактивные и во всё вмешивающиеся матери, что приводит к чрезмерной зависимости ребёнка. Не является ли такое поведение следствием тяжёлой и вызывающей страх болезни ребёнка? В последующих работах L. Rees показал, что не менее чем в половине семей развитию заболевания предшествует сверхзаботливое или, наоборот, пренебрежительное, а не требовательное поведение матерей. Сверхзаботливые матери воздействуют своей нежностью, притягивают ребёнка своей привязанностью и затормаживают агрессивные и моторные разряды, а заодно и самостоятельное развитие ребёнка. Может ли этот ранний детский опыт создать соматическую защиту в виде спазма бронхов? Ведь именно детская астма объясняется как подавленный крик против матери (A. Mitscherlich), как подавленный рудимент агрессивного поведения.
Сравнительные группы эмпирически наблюдаемых типичных форм семейных отношений у астматиков не описаны. Здесь речь идёт скорее о нарушении отношений матери (и отца?) и ребёнка.
При учёте биологических факторов определённую роль играет также предрасположенность. Во всяком случае, существующее при бронхиальной астме соотношение конкордантность-дискордантность, несомненно, указывает на один ведущий компонент, хотя влияние окружающей среды остаётся по-прежнему невыясненным.
В литературе наиболее известным примером является история болезни писателя Марселя Пруста, который, болея на протяжении нескольких десятков лет, умер от бронхиальной астмы, не дожив до 51 года. Как в его жизни, так и в его романах красной нитью проходит тема чрезмерно сильной привязанности к матери. В одном из его романов имеется тонкое описание «первичной сцены» мальчика, лежащего вечером в одиночестве в своей кровати, который горькими слезами и криком стремится удержать при себе мать и воспрепятствовать её уходу. Конечно, было бы слишком упрощённо считать эту банальную и повседневную сцену причиной болезни. Здесь скорее следовало бы ответить на вопрос, каким образом сложились между ребёнком и матерью такие отношения, что такая возможность кратковременной разлуки могла приобрести столь травмирующее значение.
Структура личности. Не существует единой всеобъемлющей структуры личности, характерной для всех астматиков. В поведении и чертах личности больных часто обнаруживаются реакции с защитой эмоциональных, прежде всего агрессивных, побуждений, а также скрытое желание нежности и близости. За псевдоиндифферентным или даже агрессивным поведением может скрываться сильная потребность в любви и поддержке [J. Bastiaans и J. Groen, 1954].
При исследованиях с помощью вопросника и серии тестов A. Jores и М. Kerekjarto (1967) установили следующие признаки: астматики очень сильно переживают агрессивность, но не проявляют ее; они недоверчивы и подозрительны и поэтому не склонны к самопожертвованию. Они отличаются сильным «Я» и таким же сильным «сверх-Я». Среди общей популяции выделена группа с повышенной чувствительностью к запахам, и она на 50% состояла из астматиков.
Повышенная чувствительность больных бронхиальной астмой к запахам уже давно известна врачам и отражена в литературе. То, что спазм бронхов следует как ответ на ольфакторное и сенсорное раздражение носа, показывают психофизиологические эксперты. Но у астматиков нет сниженного физиологического и/или психологического порога в отношении всех запахов. Неприятные запахи исходят прежде всего от предметов, связанных с нечистотами и грязью в широком смысле слова. Такая же сверхчувствительность к подобным запахам распространяется на «грязные» способы поведения окружающих, но прежде всего на собственные «грязные помыслы». К этому способу защиты относится чрезмерное стремление некоторых женщин к чистоте в доме. Женщины, больные бронхиальной астмой, чаще бывают фригидны, а у мужчин чаще имеются нарушения потенции [A. Jores и М. Kerekjarto, 1967]. Не является неожиданными эти нарушения улиц с навязчиво-невротической структурой, которые вынуждены подавлять сексуальные и агрессивные побуждения.
Закономерен вопрос, не являются ли личностные признаки астматиков вторичными, зависящими от болезни чертами психики, проявлениями вторичной невротизации. При столь длительном течении болезни – годами или даже десятилетиями – влияние самой болезни, госпитализации, профессиональной непригодности, зависимости от семьи и врачей даёт основания ожидать вторичных психических изменений, которые включаются в описания, казалось бы, специфических для болезни личностных структур. Но как раз у астматиков в отличие от больных туберкулёзом и пороками сердца мы уже с самого начала болезни видим определённые черты, которые не усиливаются на протяжении болезни: недостаточные способности, агрессивность, направленная на окружающих, и самообвинения в этой агрессивности. Астматики склонны вообще отказаться от агрессивности, как это показали A. Mayer и Е. Weitermeyer (1967).
У астматиков проводились наблюдения методом фрустрационного теста Розенцвейга с картинками. На картинках изображены повседневные конфликтные ситуации, содержащие компоненты фрустрации и близкие к сдерживаемым агрессивным реакциям, например автомобилист, едущий на большой скорости через лужу, обрызгивает пешехода, речевая реакция которого написана в овале, исходящем из его рта. 30 женщин, больных бронхиальной астмой, по сравнению с контрольной группой здоровых и невротиков чаще обнаруживали самоупрёки и агрессию в отношении себя. Число направленных вовне реакций значительно меньше, чем у здоровых людей. Этот тест показывает, что у больных подавляется манифестное агрессивное поведение, направленное вовне, формирование фантазий и их вербализация переживаются как опасные и потому направляются внутрь и переносятся в телесную сферу.
Прогноз. В доступных психотерапии случаях прогноз во многом зависит от того, насколько рано больные начинают лечение. Если больной смирился со всеми жизненно важными условиями своего бытия, он регрессивно вживается в соматический и психический статус своего существования, и тогда бывает трудно, учитывая еще и «панцирь» характера астматика, привлечь больного к новому виду лечения. J. Groen и Н. Pelser (1960) ретроспективно наблюдали признаки больных, у которых после групповой психотерапии было достигнуто значительное улучшение или выздоровление. По их данным, групповая психотерапия является эффективным методом лечения для простых людей с устоявшимся характером, с наличием страхов и трудностями контактов. Лучше всего поддаются лечению молодые больные и прежде всего не нуждающиеся в госпитализации, имеющие супругов, с которыми они находят общий язык, имеющие удовлетворительные условия работы и готовые обсуждать в группе свои эмоциональные конфликты. Прогностически неблагоприятны поздний возраст, частые госпитализации, неблагополучные отношения в семье и с другими близкими людьми, а также неблагоприятная ситуация на работе или отсутствие работы. Также не достигают успеха и те больные, которые в группе только возбуждаются, не готовы сказать о себе правду, раньше или позже вступают в конфликт сами с собой или с группой.
Нехватка воздуха, прежде всего острые кризы приступов и хроническое течение болезни у детей и взрослых производят большое впечатление на врачей и медицинских сестёр. Это вызывает у врачей и психотерапевтов желание помочь больному. Однако «медовый месяц» первых бесед, приводящих к улучшению состояния и устранению симптомов, быстро сменяется рецидивами и разочарованием. В дальнейшем течении болезни выкристаллизовывается потребность в дистанцировании и защите от желания симбиотического слияния.
Астматик испытывает страх перед таким объектом перенесения, как врач-психотерапевт, боясь большей близости, сплочения, представления, что это приведёт к подавлению его личности, как раньше это уже было с его сверхэнергичной матерью.
Эти тенденции следует знать и оценивать, прежде чем уделить больному ровное и постоянное внимание, чтобы он не пострадал от чрезмерных ожиданий, потрясений и чувства контрперенесения.
Терапия. Большинство астматиков вначале склонны к соматической трактовке своего заболевания, к преодолению которого они ещё не готовы. Это соответствует бытующему мнению о болезни и постулатам «учебной» медицины; но речь идёт также о собственной потребности больного противостоять опасному чувству зависимости и изгнать его из сознания. Тогда тем более впечатляет опыт, который приобретает каждый студент-медик или помощник врача у постели больного, когда уже при первом разговоре обнаруживается, что астматик неожиданно быстро соглашается с тем, что он в состоянии воздействовать на своё дыхание и его регуляцию, если удаётся добиться от него понимания его собственных желаний и потребностей. И все же необходимо считаться с тем, что на формирование отношений врача и больного может повлиять его прежний амбивалентный конфликт с матерью, который повторяется позже в межличностных отношениях больного. Следует помнить, что отношения больного определяются амбивалентностью притяжения и отталкивания, тенденциями привязанности и дистанцирования и что рано или поздно могут наступить рецидивы. Обычно именно эти рецидивы решают судьбу терапии. Необходимо их предусматривать, предотвращать и подавлять, прогнозировать реакции перенесения и контперенесения. Это означает, что раскрывающая психоаналитическая терапия астматиков требует большого опыта.
С лечением не следует медлить, необходимо комбинировать раскрывающие психотерапевтические методы, каковыми являются врачебная беседа, краткая терапия, аналитическая групповая и индивидуальная терапия с одновременным назначением спазмолитических препаратов (производные пурина, такие, как эуфиллин, адреналиновые дериваты типа алупента, эфедрина), ингаляций аэрозолей или с периодической терапией кортикостероидами.
J. Groen и Н. Pelser (1960) сравнивали результаты чисто симптоматического лечения (ингаляции, эфедрин, эуфиллин и др.), терапии кортикостероидами и групповой терапии (с симптоматической терапией и при необходимости лечением кортикостероидами).
При сравнении этих результатов определились статистически достоверные различия, свидетельствующие о пользе психотерапевтических методов лечения. Но и психотерапевтическим методам лечения лучше всего поддаются больные, у которых преобладают психосоматические причины болезни или они по крайней мере играют роль факторов, способствующих развитию болезни.
Важная врачебная задача (при установлении показаний для психотерапии) состоит в отделении пригодных для лечения пациентов от непригодных. Н. Deter G. Allert (1983) провели групповую терапию у 144 больных, отобранных подобным образом. Катамнестически эффективным лечение оказалось скорее у больных со сравнительно тяжёлыми соматическими проявлениями болезни, у которых имелись выраженные, особенно фобические, трудности в переработке болезни или агрессивные и депрессивные симптомы и которые испытывали ограничения в своём социальном положении, вызванные заболеванием. Малоэффективным было лечение больных с недостаточной выраженностью соматических и психических проявлений болезни, особенно если у них имелись защитные антифобические симптомы, поэтому их было трудно привлечь к интенсивному сотрудничеству в рамках групповой терапии.
У хронически больных с зависимостью от кортикостероидов вмешиваться в эту медикаментозную зависимость трудно и опасно.
В двойном слепом опыте исследовали эффективность преднизолона и депо-АКТГ в сравнении с действием плацебо; кортикостероиды дали хороший результат в 77,5%случаев, а плацебо – в 35,8%. Депо-АКТГ дало эффект у 62% больных, а после инъекции плацебо такой же результат был отмечен у 57%. Высоким показателем эффективности плацебо по сравнению с таковым в первой группе нельзя пренебрегать. Ущерб приносит побочное действие медикаментов, которое наблюдается при необходимости повышать дозы, что может привести к появлению зависимости, отнюдь не способствующей выздоровлению.
Опыт упражнения типа дыхательной терапии, аутогенной тренировки может быть полезен прежде всего для расслабления диафрагмы, что позволяет преодолевать приобретённые неправильные формы дыхания. Прочное место в лечении бронхиальной астмы заняла дыхательная терапия в разных формах. К ним относятся техника вдоха в интервалах между приступами (дыхание методом зевка при закрытом рте), сосредоточение на сильном брюшном дыхании и прежде всего техника выдоха при так называемом торможении губами, т.е. преодоление лёгкого периферического сопротивления губ во время выдоха. Кроме того, используется техника дыхания и положения тела во время астматического приступа. Дыхательная терапия, как и все соматические методики, нацелена на снятие напряжения и отвлечение и тем самым на изменение психической установки. Эти сосредоточенные на теле упражнения могут стать хорошим подспорьем для начала диалога с больным. Впоследствии больные часто обнаруживают более сильную потребность в беседах, чем они проявляют это вначале.
Пищеварение и выделение – это основные функции желудочно-кишечного тракта. Но они в своих проявлениях находятся в определённых отношениях с окружающим человека миром, связаны с его эмоциональным состоянием, с отношениями с другими людьми и с внешним жизненным пространством. Моторные, вегетативные, гуморальные и центральные процессы в этой соматической сфере нельзя изолировать от душевного состояния человека.
Такие акты, как еда, жевание, глотание, как никакая другая область жизнедеятельности человека, поддаются коммуникативному пониманию. Они имеют выразительный характер, что явствует также из разговорного языка.
«Обжора» – это усердно глотающий хороший парень, «бедняга» – это тот, которому нечего проглотить и который вынужден есть то, что ему дают. Каждый кусок у него может застревать комом в горле, особенно если это трудный кусок, «твёрдый орешек», который нужно раскусить, но он ему не поддаётся и даже может выскочить изо рта. В других случаях мы говорим, что у нас «слюнки текут», «пища проскальзывает в горло», «это мы можем мгновенно проглотить», а это – находка, как «манна, падающая с неба». Но можно также с удовольствием «съесть человека», «загрызть» его, «искусать». Если же кого-то воспринимают враждебно, то говорят, что «хотели бы раскусить его, как орех», или могли бы «размолоть его зубами».
Участие настроения в приёме пищи, прежде всего в акте еды, известно издавна и всегда отмечалось терапевтами. Такие клиницисты, как А. Штрюмпель, Г. Бергман, а также психосоматики Э. Витковер и Гейер определили экспериментально, отчасти с применением гипноза значение психических факторов для деятельности верхнего отдела пищеварительного тракта. Такие аффекты, как ярость, опасение, страх, тормозят функции желудка и кишечника. У взрослых людей определённые эмоциональные состояния тесно связываются с процессами приёма пищи и пищеварением, но и у грудных детей они уже влияют на телесное благополучие и самочувствие. Удовольствие и неудовольствие, удовлетворённость и фрустрация уже на первом году жизни связаны с состоянием покоя и приёмом пищи, которые в то же время являются удачными или неудачными способами общения с внешним миром. Активное сосание и глотание свидетельствуют о хорошем самочувствии новорождённого и его положительном отношении к ухаживающим за ним людям. Любовь в роддоме, как затем и у «кормилицы», проходит у него через желудок. Австрийский писатель Герман Брох писал: «...кто радуется, видя, как ест другой, тот будет переживать любовь денно и нощно».
Психоанализ описывает рот как первично-коммуникативную телесную зону, которая определяет судьбу первого отношения к объекту с его основополагающим опытом знакомства с другими людьми. На начальном этапе психоанализ рассматривал рот как эрогенную зону в рамках либи-динозного принципа развития; в более поздних оценках отношения к объектам рот описывается как биперсональный модус. Современная психология развития и наблюдение за грудными детьми показывают некий модус связи и обмена между ребёнком и матерью с помощью тактильных, визуальных, акустических ощущений, а при сосании груди – также с помощью ощущений вкуса и запаха. При этом проявляются врождённые организационные модусы со стороны как ребёнка, так и матери. Это происходит в более широком плане, чем принимается в психоанализе с акцентом на «оральной зоне» (J. Lichtenberg, 1991). В раннем детстве характер связи определяют как пассивно-рецептивные, так и активно направленные на поиск источников раздражения и напряжения моменты. В аффективном развитии оральной фазы пытались выделить два этапа – пассивно-рецептивный и активный агрессивно-поисковый. Оба эти компонента постоянно обнаруживаются и в так называемых оральных структурах, и в типах поведения. С современных позиций насыщение, кожный контакт и т.п. для приобретения опыта контактирования связаны с чувством уверенности, единого существования с любимым объектом. Кормление, чувство сытости и позже не только служат для достижения насыщения, но и опосредуют собой заботу, чувство безопасности, переживание того, что тебя любят. Приём пищи и процесс насыщения остаются на всю жизнь замещающей возможностью удовлетворения, к которой можно прибегнуть при любом разочаровании. К орально-поисковой деятельности второго полугодия жизни принадлежат первые зачатки активного самовосприятия, обладания и агрессивной возможности сделать больно. С орально-пассивным и орально-поисковым опытом связываются способы поведения и способности, которые достоверно определяют разные темпераменты. Матери могут описать, как по-разному их дети берут грудь и как в этом выражаются их типичные индивидуальные особенности в дальнейшей жизни.
Модус связи, играющий роль в «оральности» первого года жизни, – это процесс побуждения, который не ограничивается одной персоной. Он протекает биполярно: мать своим излишним, сверхзаботливым кормлением показывает не только свою любовь, но и свою силу и возможность контроля нал ребёнком. Перекармливание часто является попыткой компенсировать свою неспособность к эмоциональному контакту или избавиться таким путём от чувства вины. Наоборот, отказ от пассивно-рецептивной роли, проявляющийся активным выплёвыванием, рвотой и т.п., – это элементарные формы, в которых маленький ребёнок может выражать свой протест. Приём пищи функционально формируется и обеспечивается структурами центральной нервной системы.
Оральные автоматизмы, открывание и закрывание рта, сосательные движения – это шаблоны поведения, которые глубоко укоренены в организации нервной системы. Больные с повреждением мозга с апалличес-ким синдромом, которые лежат с открытыми глазами, но неподвижно и не отвечая на вопросы, автоматически открывают рот при приближении к нему предмета или при прикосновении к губам и к коже в области рта. Схваченный ртом предмет прочно удерживается. Рефлекторное хватание ртом характерно для новорождённых и грудных детей, так же как сосание пустышки спящим ребёнком. Грудные дети, которые слабо сосут, также и плохо спят, хотя это может отражать зависимость между степенью сытости и количеством сосательных движений [R. Spitz, 1957].
Физиологическая функция пищеварительного тракта состоит в приёме пищи и её переваривании. Для этого он располагает собственной иммунной системой. Это необходимо, так как слизистая оболочка желудочно-кишечного тракта как никакая иная поверхность в организме подвергается воздействию токсичных веществ, вирусных, бактериальных и паразитарных субстанций и микроорганизмов. Чтобы выполнить эту сложную задачу, желудочно-кишечный тракт нуждается в интактной слизистой оболочке и наличии ряда иммунокомпетентных клеток (GUT-acco-циированная лимфоидная ткань – GALT). Таковые имеются в скоплении лимфатической ткани конечного отдела толстой кишки и в лимфатических фолликулах, которые распространены по всему кишечнику. Кроме того, в кишечнике имеется ткань, продуцирующая диссе-минированный лимфатический иммуноглобулин А в собственной пластинке слизистой оболочки между эпителиальными клетками.
Проведение пиши через кишечник обеспечивают глубокие мышечные слои, функция которых регулируется нервно-эндокринными механизмами. Нарушения моторики встречаются, в частности, при функциональных заболеваниях органов пищеварения, которые наблюдаются, по данным Harrison (1991), у 15% взрослых людей. Жалобы при заболеваниях желудочно-кишечного тракта – это в первую очередь жалобы на боль и изменения выделений кишечника. Боль – ведущий симптом целого ряда заболеваний желудочно-кишечного тракта (опухоли, воспалительные и функциональные, сосудистые, эндокринные и системные заболевания).
Тщательный анамнез, соматическое обследование, сонографическая, рентгенологическое и эндоскопическое исследования позволяют обеспечить правильную диагностику описываемых ниже заболеваний.
Основная функция пищевода состоит в транспорте пиши из полости рта в желудок и препятствии обратному движению желудочно-кишечного содержимого. Транспортная функция осуществляется перистальтическими сокращениями, а рефлюкс предотвращается обоими пищеводными сфинктерами, закрытыми между актами глотания.
Некоторые заболевания приводят к затруднению прохождения проглоченной пищи. У больных старше 45 лет при этом следует думать и о раке пищевода. Кроме того, при дифференциальной диагностике необходимо учитывать рефлюкс-эзофагит, спазмы пищевода, дивертикулы, рубцовые стриктуры и, реже, ахалазию, склеродермию, загрудинный зоб, нервно-мышечные заболевания, аневризму аорты и др.
Под обобщенным понятием «нарушения глотания» описываются функциональные нарушения актов приёма пищи и глотания. Психосоматическое значение имеют следующие синдромы:
а) заглатывание воздуха (аэрофагия), б) нарушения глотания с чувством давления в горле или без него, в) нарушения глотания со рвотой (так называемый рвотный невроз).
Психофизиология. Общим для нарушений глотания является то, что акт глотания, протекающий как рефлекторный процесс с последовательным расслаблением и напряжением мышц, не может уже регулироваться, хотя для этого нет органических причин.
Процесс глотания протекает как рефлекторная цепь: верхний отрезок пищевого канала закрывается и жидкость и пища проходят в пищевод. Таким образом, перистальтическая волна идёт сверху вниз. Она представляет собой зону повышенного давления, перемещающуюся к желудку, которая «двигает перед собой» содержимое пищевода в нижележащие отрезки с пониженным давлением. Во время глотания расслабляется нижний сфинктер пищевода, выравнивается давление между пищеводом и желудком, и это способствует переходу пищевого комка в желудок.
Процесс глотания естественным образом приводится в действие благодаря приёму пищи. Но он может возникать и вследствие «пустых глотков», т.е. при заглатывании воздуха или слюны. С этим связана возможность психосоматических нарушений. Если чувство отвращения к еде или вообще настроенность на протест очень сильны, то может происходить расслабление мускулатуры. Глотка и пищевод отвергают пищу. Может возникнуть даже антиперистальтика с готовностью к рвоте и её появлением.
Рвота – это врождённая защитная функция у животных и человека, которая устраняет вредное вещество путём антиперистальтики. У человека это часто бывает связано с аффектом отвращения. В процессе развития и воспитания чувство отвращения и отвержения смещается с еды и символически переводится на различные ситуации, личности и внутренние состояния. Но и при этом место внешней опасности и полезных шаблонных реакций может занимать своеобразная для человека внутренняя ситуация. Дифференциальный диагноз. Диагноз может быть поставлен благодаря точной оценке жалоб больного и результатов рентгенологического и эзо-фагоскопического исследований. Важно оценить указания больных, при каких обстоятельствах появляются расстройства глотания. При органическом стенозе затруднения происходят преимущественно при глотании твёрдой пиши, особенно кусочков хлеба или яблока, в то время как жидкость проходит беспрепятственно.
Больные жалуются на ощушени инородного тела в горле без наличия или с наличием затруднения при глотании, без патологических рентгенологических данных (при глотании бариевой взвеси) или данных эндоскопического исследования, однако манометрически определяется ги-пертензия верхнего сфинктера пищевода.
Синцром комка проявляется ощущением инородного тела в горле, для которого нет органической причины и которое затрудняет акт глотания: «как будто ком стоит в горле» или «как будто кто-то сдавливает горло». Это ощущение существует независимо от акта глотания. Но чтобы устранить его, нужно глотнуть, благодаря чему возникает субъективное затруднение глотания, которое, однако, нельзя рассматривать как дисфагию, почти всегда обусловленную органической причиной.
Некоторые больные испытывают страх перед глотанием из опасения подавиться и таким образом погибнуть от удушья, но не предъявляют жалоб на ощущение кома в горле. Больной жуёт очень медленно и маленькими порциями, тщательно подготавливаясь к акту глотания, уходит от других людей, стараясь есть в одиночестве. При этих страхах на первый план выступает ситуация конфликта и разрыва отношений зависимости от родителей или партнёра, когда амбивалентность связей концентрируется на чувстве зависимости от родителей с высокоамбивалентной установкой и с желанием смерти и соответствующим чувством вины.
Ощущение комка в горле – не редкость; среди 200 сотрудников большого технического предприятия Е. Winter (1985) у 5,5% обнаружил жалобы на ощущение комка, причём у женщин в 3 раза чаще, чем у мужчин. При применении опросника о жалобах в терапевтической поликлинике это явление обнаружено у 32% женщин и 21% мужчин [М. Kerekjarto и соавт., 1972].
Психофизиология. При оценке функциональных моторных нарушений закономерно предположение, что в этой форме функциональных нарушений выражается бессознательная установка на уклонение от приёма пищи. Это защитное напряжение сосредоточивается на верхнем отрезке пищевода, именно там, где начинается непроизвольный акт глотания.
Обычно при этом выявляются истерические конфликтные ситуации или депрессивные состояния с ипохондрическими чертами. Орально-агрессивные импульсы, собственная активность и протест подавляются. При депрессиях в 10% случаев как её соматический эквивалент возникает давление в горле с нарушениями глотания. Ощущение комка в горле является классическим симптомом истерии. Именно у женщин глотание часто связано с сексуальными рецептивными фантазиями, которые отвергаются. Ком в горле, шар, который разрастается, чувство, будто кто-то сдавливает горло или в нём остаются кусочки пищи, – всё это характерные проявления депрессивных или истеричных больных. При истерических расстройствах приём пищи и глотание, как уже сказано, часто связаны с сексуальными фантазиями. При этом обычно малозаметно чувство страдания, а симптом подключается с целью получения выгоды от болезни. При депрессивных расстройствах, сопровождающихся ипохондрическими фантазиями (рак!), может быть полезной медикаментозная терапия. Страх перед глотанием пищи и даже собственной слюны у больных с депрессией и неврозом обусловлен амбивалентным конфликтом разлуки. Двое мужчин с подобным страхом и, кроме того, с кардио-фобическими симптомами описаны В. Бальцером [W. Balzer, 1990]. Очевидно, не только для детей глотание пищи и всего того, что можно хватать, нюхать и кусать, всего, что попадается на глаза и что потом исчезает, является первичным опытом, который может приобретать характер уничтожения, разлуки и обретения одиночества.
Женщина 27 лет, продавщица, уже 3 года является пациенткой врачей обшей практики, медицинских клиник, оториноларинголов: «У меня чувство страха с ощущением сдав-ления в горле. Уже 5 мес, как я чувствую, что моя шея стала толще. Даже пуловер с круглым воротом причиняет мне чувство стеснения, он давит, вызывает ощущение удушья. Каждый раз при волнении я чувствую, как моя шея утолщается, всё меня волнует. Я стала такой сентиментальной, плачу по всякому пустяку». Как типичную травмирующую ситуацию пациентка оценивает вопросы своего шефа о том, почему покупатели у неё ничего не покупают. Она ничего не может ответить, начинает злиться, и это продолжается весь день. Другая вызывающая волнение ситуация: две её золовки делают ей замечания по поводу покупки ею шляпы, упрекают её, что она слишкбм много себе позволяет, а по отношению к ним жадничает. Она же считает, что её муж одобрил бы покупку этой шляпы. Выговоры усиливают её чувствительность настолько, что она уже с трудом может что-либо сделать и что-либо позволить себе. В такой ситуации она не могла защититься и добиваться своего, и у неё появились нарушения глотания и чувство сдавления в горле. Пациентка вообще перестала что-либо себе позволять, хотя она зарабатывала почти столько же, сколько её муж. У неё появилось чувство вины, не позволяющее что-либо брать из общих денег. Она сообщала мужу о любой мелкой трате, так как не имела карманных денег. Симптомы появились 3 года назад в связи с вступлением в брак и связывались с невысказанным разочарованием из-за утраты инфальтильных и регрессивных желаний заботы со стороны своего партнёра. Впрочем, супруг влияет на неё благотворно, он происходит из благополучной семьи и, хотя и с трудом, но входит в её положение. Она сама – внебрачный ребёнок, испытывает боль из-за того, что отец их покинул, при всяких претензиях к ней или при каждом упоминании сходной ситуации боится спровоцировать мужа на такой же поступок. В процессе многолетней групповой терапии пациентка научилась оправдывать своё стремление к собственности, может обращаться к другим без чувства вины, сообщать о своих нуждах. Она проявляет большую склонность одаривать других и баловать их в надежде, что и с ней будут поступать таким же образом, но эту потребность она не отваживается проявлять. Во всяком случае, в процессе лечения стала отчётливой связь затруднения глотания из-за ощущения давления в горле со способностью вести себя активно, добиваться собственного признания и уступать своим агрессивным побуждениям без чувства вины.
Терапия. Суггестивные и тренирующие процедуры полезны только при выраженных истерических состояниях («истерический ком»). Попытки медикаментозного лечения малоэффективны. Раскрывающая психотерапия является методом выбора, прежде всего для выявления психического отягощения и его переработки. Но страх перед глотанием после его преодоления может возвращаться при кризах по механизму «ахиллесовой пяты».
Женщина 70 лет обратилась за помощью в связи с тем, что она страдает от страха при глотании и при выходе на улицу. 3 мес назад умер её муж одного с ней возраста, за которым она ухаживала 3 года после первого инсульта. Пациентка упрекала себя в том, что не препятствовала помрщению его в больницу, где ему давали слишком много лекарств, от чего он, по её мнению, через несколько недель умер. Теперь она плохо спит, похудела, не может одна выходить из дома. В процессе психотерапевтического лечения выяснилось, что страх глотания впервые появился у неё в возрасте 12 лет, когда она получила первое причастие и в этот момент испытала чувство сексуальной вины. У неё возник страх, что при проглатывании просфоры она подавится ею и задохнётся. Пациентка ни с кем не делилась своими страхами. После рождения первого ребёнка в возрасте 35 лет и возникшего кризиса супружеских отношений у неё развилось многолетнее депрессивное состояние с сильным страхом глотания, что потребовало курса психотерапии в течение 2 лет, после чего наступило выздоровление. Теперь в процессе редких сеансов психотерапии, направленной на её печальное настроение, вызванное амбивалентным отношением к мужу, удалось добиться снятия страха и чувства вины, которые связывались с её дальнейшей судьбой и способностью справляться со всеми проблемами. В течение года пациентка достигла почти полного выздоровления и перехода в новую, активную жизненную фазу.
Спазмами пищевода называются нарушения моторики, сопровождающиеся сильными судорожными ретростернальными болями. Спазмы могут возникать при глотании или появляться спонтанно (так называемые несердечные загрудинные боли). Манометрически определяются синхронные аперистальтические судороги в сочетании с нормальным, зависящим от глотания рефлекторным расслаблением нижнего сфинктера пищевода.
(нервная
гастропатия, «неязвенная диспепсия», невротические нарушения функции желудка,
функциональные нарушения в области эпигастрия)
Понятием «раздражённый желудок» (по английской терминологии, неязвенная диспепсия – non-ulcer-dyspepsia) определяется разнообразная картина болезни, которая характеризуется комплексом жалоб без морфологически определяемых оснований. К типичным жалобам относятся ощущение давления и переполненности желудка после приёма пищи, тошнота и готовность к рвоте, иногда также боли. Преобладающая до сих пор гипотеза происхождения болезни предполагает наличие дуоденально-желудочного рефлкжса. Вероятно, речь идёт о значительных расстройствах моторики с гастроинтестинальными двигательными нарушениями, которые комбинируются с замедленным выделением желудочного содержимого. У большинства больных в послеобеденное время обнаруживают снижение активности привратника, а в верхнем отделе тонкой кишки – кратковременные локальные фазные и тонические судорожные сокращения.
Клиническая картина складывается из ощущения давления и полноты в эпигастральной области, потери аппетита, непереносимости жиров, алкоголя, кофеина, определённых овощей и т.п. (непереносимость неспецифична). Течение болезни исключительно хроническое, жалобы постоянно возобновляются. Типичны тесная связь с состоянием духа и почти регулярные указания на то, что конфликтные переживания и психофизиологические перегрузки «бьют по желудку». Желудок является «спусковым крючком» для всякого рода психогенных факторов.
Эпидемиология. Из числа больных с гастроэнтерологической патологией около 30% имеют чисто функциональные нарушения. В общеврачебной практике такие жалобы, как ощущение давления в эпигастральной области, переполнения желудка, дурнота, у 50% больных не сопровождаются признаками органической патологии. При этом Poser и соавт. (1968) после исключения пептической язвы и опухолей у 55 больных в 35 случаях нашли функциональную гастропатию и в 20 случаях – гистологически верифицированный гастрит. Такое отграничение, конечно, трудно осуществить, поскольку речь не идёт об остром токсическом воспалении слизистой оболочки или хронических атрофических гастритах у пожилых людей.
Среди пациентов психосоматической поликлинники функциональные невротические желудочные расстройства встречаются в 4,9% случаев.
Однозначные корреляции с социальными факторами обнаруживаются у пациентов, работающих посменно, у работающих замужних женщин (двойная нагрузка!), а также у людей, приезжающих на работу из пригородов.
Значение гастрита в этиологии язвенной болезни до сих пор не выяснено.
Различают гастриты типов А, В, С. Гастрит типа А (поражает желудок) – аутоиммунное заболевание с образованием антител к париетальным клеткам, часто в связи с пернициозной анемией. Гастрит типа В (гастрит в области привратника) чаще имеет инфекционный генез. При этом обнаруживаются колонии бактерий Helicobacter pylori, впервые выделенных в 1982 г. и встречающихся у 90% больных с язвой двенадцатиперстной кишки и у 70% больных с язвой желудка. Однако их роль в патогенезе гастрита пока ещё неясна.
Гастритом типа С обозначают гастрит, индуцированный химико-токсическим путём. Слизистая оболочка желудка повреждается вследствие непосредственного токсического действия алкоголя или торможения эндогенного синтеза простагландинов, например, медикаментами (аспирин, нестероидные противовоспалительные средства).
Диагноз. Раньше диагноз гастрита ставили слишком часто. При раздражённом желудке обнаруживаются явное повышение тонуса и гипер-кинезия при рентгеноскопии, равно как и гиперсекреция с гиперхлор-гидрией при отсутствии гистологических признаков воспалительных проявлений. Преимущественно заболевают лица молодого возраста, у которых имеются и другие психосоматические общие жалобы и выявляется зависимость жалоб от конфликтов и трудностей. Жалобы нередко являются эквивалентом депрессивных состояний и состояний страха, но могут быть связаны с профессиональными или семейными конфликтами и трудностями, которые упорно перерабатываются навязчивым образом, а не посредством объективной оценки ситуации.
Представления о том, что «вегетативные желудочные жалобы» являются предшественником язвы желудка, не подтверждаются.
К «проблеме гастрита». Диагноз хронического гастрита раньше ставили на основе рентгенологических данных. Однако никакой связи между «рельефом складок» на рентгеновском снимке и гистологическим состоянием слизистой оболочки нет. Рентгенологи по «толщине складок» определяют не «воспалительное состояние», а прежде всего состояние вегетативного тонуса мускулатуры (мукозной и собственной оболочек). Теперь диагноз ставят на основании данных эндоскопии, исследования биоптата, полученного путём аспирационной биопсии, анализа секрета и цитодиагностики. Диагностированные ранее, а отчасти и теперь «хронические гастриты» большей частью бывают проявлением так называемой нервной гастропатии. В столь же малой степени проявлениями хронического гастрита являются потеря аппетита, тошнота, чувство тяжести или боли в эпигастральной области после еды, ощущение переполнения желудка и т.д. Вместе с тем диагноз нервной гастропатии ставят только после исключения органических заболеваний пищеварительной системы. Но если ставят этот диагноз, то такое целиком невротическое нарушение функции желудка подлежит компетенции психосоматической медицины с присущими ей методами лечения.
Психосоматический аспект. Ситуацию заболевания, психодинамику и личность трудно чётко отграничить друг от друга в общей проблематике язвенных больных. Возможно, у больных больше выражена депрессивная симптоматика с оральной зависимостью и меньше – сверхкомпен-сированная проблематика ценностей.
Терапия. Памятуя о хроническом, рецидивирующем течении гастрита, следует преодолевать конфликтные ситуации и их невротические последствия, в тяжёлых случаях с помощью раскрывающей психотерапии. Как правило, в первую очередь должны использоваться поддерживающие, длительно проводимые комбинированные формы терапии: психотерапевтические советы с корректировкой патогенных форм поведения в отношении образа жизни и характера питания (исключение алкоголя, кофе, табака). Наряду с сосредоточенной на конфликте врачебной беседой в качестве симптоматического лечения могут применяться антихолинергические средства для подавления вагусной стимуляции выделения кислоты, например пирензепин (гастроцепин).
Патофизиология. После приёма пищи в полости желудка преобладает рН<1,0. Состоящий из многих компонентов барьер защищает слизистую оболочку желудка и двенадцатиперстной кишки от самопереваривания. Это обеспечивает слизистая плёнка, состоящая из полимеризованных гликопротеинов в преэпителиальной зоне пониженного перемешивания (неподвижный слой). Эта плёнка является диффузионным барьером для пепсина с его протеолитической активностью и имеет рН, воздействующий на эпителиальные клетки, >5,0. Интактное кровоснабжение слизистой оболочки способствует созданию буфера благодаря бикарбонатам, что приводит к восстановлению и регенерации дефектов эпителия.
На активность отдельных компонентов этого барьера влияют эндогенные субстанции (простагландины, гормоны и нейротрансмиттеры). Важное значение для регенерации эпителия имеют эпидермальный фактор роста из слюнных и бруннеровых желёз в проксимальной части двенадцатиперстной кишки, а также гастрин из антральной части желудка. При острых стрессорных язвах, развивающихся при тяжелейших стрессовых ситуациях, таких, как кардиоваскулярный шок, респираторная недостаточность, уремия, сепсис и ожоги, такие медикаменты, как тром-боксан и фактор активирования бляшек, способствуют сужению сосудов, агрегации тромбоцитов, локальной ишемии, цитопении и уплощённому дефекту слизистой оболочки из-за ослабления её барьера. Локальный и системный ацидоз благоприятствует возникновению язвы.
Для объяснения возникновения хронической язвы желудка нет достаточно чёткой патофизиологической модели. Отмечаются нарастание частоты таких патологических проявлений, как локализация язвы в области между антральным отделом и телом, пониженная секреция соляной кислоты, повышенная активность пепсина-3, снижение качественных данные слизистой плёнки, замедленное опорожнение желудка, часто в сочетании с повышенным дуоденально-желудочным рефлюксом и хроническим гастритом. И все же этих патофизиологических данных недостаточно, чтобы убедительно объяснить генез язвы.
Пептической язвой называется доброкачественное неспецифическое изъязвление в том отрезке двенадцатиперстной кишки, где ещё действуют соляная кислота и пепсин. В типичных случаях речь идёт о хроническом и часто рецидивирующем заболевании.
Значение ряда патологических находок при язве двенадцатиперстной кишки до сих пор не выяснено. Так, обнаруживается повышенная секреция соляной кислоты и пепсина в желудке, хотя повышенная секреция соляной кислоты определяется только у 1/3 больных с язвой двенадцатиперстной кишки. Повышенная базальная секреция свидетельствует о повышении влияния блуждающего нерва. Масса париетальных клеток нарастает в среднем в 1,5 раза. Сенситивность париетальных клеток к гастрину повышена, повышается и стимулируемая пищей секреция гас-трина. Секреция бикарбонатов в проксимальной части двенадцатиперстной кишки понижена.
Эпидемиология. Пептическая язва известна уже несколько столетий, она распространена во всём мире, наблюдается чрезвычайно часто, в том числе и у многих домашних животных. Поэтому неправильно считать, что пепгическая язва – это «типично человеческая болезнь» и ограничивается только высокоцивилизованными странами.
Почти у 10% населения в возрасте до 60 лет развивается язва желудка или двенадцатиперстной кишки. Только у 15% больных она бывает однократно, у остальных же рецидивирует. Средний возраст развития язвы желудка составляет 41 год, при язве двенадцатиперстной кишки – 33 года. Соотношение между язвой желудка и язвой двенадцатиперстной кишки составляет по меньшей мере 1:3, мужчины заболевают в 5 раз чаще, чем женщины. Частота пептических язв с возрастом у женщин увеличивается, а у мужчин между 50 и 60 годами уменьшается. Эти показатели относятся к послевоенному периоду. Во время второй мировой войны и в послевоенное время у молодых мужчин в странах Запада пеп-тические язвы относились к наиболее частым болезням. В Англии из-за этого заболевания было отчислено с военной службы 20 000 солдат, в Германии формировались «желудочные роты». С 1960 г. началось быстрое снижение заболеваемости более чем в 2 раза. Военные и послевоенные годы были периодом утраты безопасности, межчеловеческих связей, жилья, родины, работы. Послевоенное время было временем неопределённости, требовавшим от множества людей изнурительных усилий, чтобы начать всё заново. Большинство психосоматических исследований относится именно к послевоенному времени.
Социально-экономическое значение язвенной болезни велико, если исходить из стоимости невыхода на работу, больничного лечения и медикаментов. В ФРГ затраты оценивались примерно в 1 млрд марок в год. Амбулаторное лечение остальных заболеваний обходится значительно дешевле.
Влияние социокультурных факторов вероятно: у людей, утративших общество, в котором они были в безопасности и имели признание (например, гастарбайтеры, беженцы, переселенцы), язвы встречаются чаще. Определённо выше их частота и у работающих посменно.
Студент из Ирана 20 лет в течение 2 лет страдал «повышенной чувствительностью желудка», в последние 3 мес у него усилились боли в связи с приёмом пиши, иногда натощак.
При обследовании отмечалась боль при пальпации в верхней части живота, распространяющаяся влево. Рентгенологически выявлена язва двенадцатиперстной кишки размером с горошину на задней стенке луковицы. Реакция на кровь в стуле положительная. Подозрение на пенетрацию язвы.
Больной вырос в семье служащих. К моменту окончания школы (3 года назад) у него уже были сходные ощущения. Последние 2 года он живёт в Германии и, хотя у него есть родственники в этой стране, испытывает трудности с жильём. Нередко тоскует по родине, особенно когда вечерами сидит в одиночестве. С самого начала жизни в Германии у него «чувствительный желудок» («здесь совсем иная пища»). В течение 3 мес готовится к экзаменам. «У меня всегда страх перед экзаменами, даже когда для этого нет оснований». Из-за плохого настроения ему трудно по утрам вставать, избавиться от своих мыслей. «Я очень люблю своих родителей». Пациент, по его словам, имеет неплохие способности, но отмечает у себя повышенную обидчивость, излишнюю чувствительность и большое честолюбие. Может быть, все это зависит от того, что он единственный сын в семье.
В целом больной производит впечатление очень мягкого, депрессивно-зависимого человека, который недоволен разлукой с родительским домом, конкуренцией, трудностями в учёбе, страдает от ущемлённого честолюбия и непривычной пищи.
Клиника. Наряду с классической хронической язвенной болезнью, которая в первую очередь поддаётся психосоматической трактовке, имеется ряд вторичных язвенных форм. При язвенной болезни играют роль наследственные факторы (на это, кроме исследования наследственности, указывает и специфичность по группам крови), пол (преобладают мужчины), возраст (преобладают молодые люди). При вторичных формах речь идёт о васкулярных атеросклеротических возрастных язвах, медикаментозных язвах (противоревматические средства, кортикостерои-ды и др.), а также о язвах нейроваскулярного генеза при операционных стрессах, ожогах.
Этиология и патогенез. Наследственная предрасположенность кажется очевидной: среди родственников больных с пептической язвой частота заболевания в 2–2,5 раза выше, чем в общей популяции. При язвах двенадцатиперстной кишки чаще встречаются группа крови 0(1) и отсутствие секреции активных для групп крови субстанций в слюне и желудочном соке. Новейшие исследования близнецов с пептической язвой показали частоту риска у однояйцовых близнецов 50%, а у двуяйцовых – 14%, т.е. ещё более выраженные различия, чем в прежних исследованиях.
Самый важный фактор в патогенезе пептической язвы – это желудочная секреция соляной кислоты и тем самым кислый протеолитичес-кий потенциал желудочного сока. Повышенная базальная секреция и повышенная секреционная функция в целом объясняются скорее повышенной возбудимостью блуждающего нерва, чем увеличенной массой обкладочных клеток. У больных с язвой двенадцатиперстной кишки число обкладочных клеток увеличено в 2 раза по сравнению со средним показателем и соответственно повышена секреция соляной кислоты (гиперхлоргидрия).
По современным представлениям, возникновение язвы объясняется усилением агрессивных механизмов или ущербностью защитных механизмов, что обусловливает повреждение слизистой оболочки. Под защитными механизмами понимают сопротивляемость слизистой оболочки, локальное кровоснабжение, защиту самой поверхности слизистой оболочки и другие факторы, под агрессивными механизмами – секрецию соляной кислоты и пепсина, нервную и гуморальную стимуляцию, увеличение числа обкладочных клеток и повреждения слизистой оболочки. Усиление агрессивных или ослабление защитных механизмов является причиной повышения язвенного потенциала.
В результате проведённых на протяжении более 30 лет и актуальных для последующих десятилетий исследований Н. Weiner и соавт. (1957) была подтверждена гипотеза о том, что в возникновении язвы двенадцатиперстной кишки участвуют 3 фактора: физиологический, психологический и социальный.
Физиологический фактор заключается в повышении концентрации пепсина в желудочном содержимом, уровень которого является показателем общей активности желудочной секреции. Для верификации этой гипотезы авторы обследовали 2073 солдат, поступивших на военную службу, у которых определяли сывороточный пепсиноген.
Из 2073 обследованных было выбрано 120 пробандов, имевших повышенные (гиперсекреция) или пониженные (гипосекреция) показатели сывороточного пепсиногена. У этих солдат провели тщательные ренге-нологическое, психологическое и другие исследования, которые повторили через 16 нед после основного курса военного обучения. Обучение исследователи рассматривали как психофизическую нагрузку, способствующую образованию язвы.
Затем эти 120 человек были обследованы с помощью краткого интервью и принятой тогда серии тестов (Роршаха и др.) с целью выявления личностных свойств, которые Ф. Александер описал как специфичные для язвенных больных. При этом слепым методом была установлена корреляция этих свойств в 61% случаев с гипер- или гипосекрецией, а при более тщательном обследовании – в 85% случаев. В группе с повышенной концентрацией пепсина было обнаружено особенно интенсивное желание зависимости и отвергание чувства враждебности. Чтобы верифицировать значение обоих факторов – гипересекреции и специфического конфликта в сложной ситуации – для возникновения язвы, Н. Weiner и соавт. (1957) выбрали 10 больных с гиперсекрецией и особенно выраженной проблематикой зависимости, сопоставив их с прогнозом, в соответствии с которым они были подвержены повышенному риску приобрести язву во время военного обучения. В 7 из 10 случаев этот психологический прогноз оправдался. Из 3 остальных обследованных 2 относились к большей группе с гиперсекрецией и описанными выше личностными признаками, а один оказался представителем группы с гипосекрецией. Интенсивность стремления к зависимости и неприятия враждебности является важным критерием для тех лиц с гиперсекрецией, у которых развивается язва, в противоположность тем, которые остаются здоровыми. В каких отношениях, однако, находится врождённый фактор риска гиперсекреции с психологическим фактором? Не является ли это психологической установкой, которая случайно совпадает с органической? Является ли болезнь следствием ранних оральных фрустраций у грудных детей, которые при желудочной гиперсекреции всегда оставались голодными? Или это сочетание определённых соматопсихических признаков относится к одному из подробно описанных соматопсихических типов личности, во внутреннем содержании которого они тесно связаны?
Хотя такое исследование важно для постановки вопроса о роли психосоматических факторов, оно характеризует только определённую группу больных (психосоматическую) в широком диапазоне форм язвенной болезни. Со времени этого исследования число обнаруженных физических факторов риска увеличилось. Гиперсекреция встречается только у 50% больных. Дискутируются вопросы снижения резистентности, влияния инфекционных факторов (Helicobakter pylori), кровоснабжения. Психологический фактор риска также нельзя обобщать: он не действует, например, у больных женщин. Если обследовать больных не с помощью интервью, а путём тестирования, то не обнаруживается какой-то единый тип личности (Feldman и соавт., 1986).
Ситуация, вызывающая развитие болезни. При изучении большого числа больных можно определить несколько типичных ситуаций. 1. Изменения, касающиеся утраты безопасности (см. раздел «Эпидемиология»). 2. Возрастание ответственности, необходимости в достижении зрелости, будь то по требованию начальства или исходя из собственной потребности добиться лучших показателей в профессиональной деятельности или из честолюбия. 3. Наконец, при наличии органной предрасположенности (гиперсекреция) относительно неспецифические изменения в жизни и новые социальные констелляции могут привести к манифестации язвы, как это показывает пример Н. Weiner. Но этот пример свидетельствует также о том, что неспецифические трудности приводят к пептической язве не у всех лиц с гиперсекрецией.
Внутреннее состояние организма и состояние желудка у больного с язвой всегда направлены на щадящий режим – для желудка это означает «кормление». Такая установка должна приводить к продолжительным фрустрациям без того, однако, чтобы пациент реагировал разочарованием или агрессией на испытываемые трудности, поскольку он не хочет ставить под угрозу продолжительную заботу, в которой он так нуждается.
Другой аспект оральности у больных с язвой двенадцатиперстной кишки отмечали W. Grace и D. Graham (1952): поведение, которое они констатировали в ситуации заболевания, пациенты описали в типичных выражениях следующим образом: «Я бы охотно с ним разделался», «Я хочу отомстить», «Он меня оскорбил так, что и я ему отвечу тем же», «Я делаю это из чистой злости», «Я хочу укротить его».
Психодинамика и формы защиты. Наглядное представление о конфликтах у больных с заболеваниями желудка дано F. Alexander (1951): инфантильные желания зависимости имеют здесь специфическое содержание – получить путём пассивного питания любовь и внимание–побуждения, которые, однако, вступают в конфликт с возросшим «Я». Орально-рецептивные желания, которые на межличностном уровне означают безопасность, близость, любовь, заботу, а на уровне еды – быть накормленным, могут не реализоваться по двум причинам. Они будут отвергаться из-за внутренней амбивалентности посредством активности, честолюбия, настойчивой самостоятельности и самоутверждения, агрессии против защищающих их и олицетворяющих материнство лиц путём переигрывания, отвергания, пренебрежения, сверхкомпенсации и/или будут фрустированы вследствие внешнего отказа, может быть, вследствие утраты тех или иных лиц, доверительного окружения или вследствие перегрузки себя работой, самостоятельностью или ответственностью.
Пассивно-оральные желания у мужчин часто приобретают оттенок нежной привязанности, привлечения к себе внимания более сильных личностей и не допускают эдипова соперничества со всеми вытекающими из этого фрустрационными последствиями.
Как желаемое пассивно-оральное поведение, так и агрессивная орально-зависимая готовность желудка ведут к установке в плане «насыщения» или «переваривания», происходит перманентное повышение функций органа с гиперсекрецией.
Прослеживая ранние детские модальности отношений с психоэтиологических позиций, можно видеть, что они ведут к фиксации на оральном либидинозном уровне. Опыт показывает, что как отказ, так и поощрение могут иметь место при фиксации на оральной стадии либидо. При этом следует учитывать, что каждое поощрение содержит в себе элемент отказа, поскольку оно вредит подготовке ребёнка к последующим неизбежным требованиям жизни, формированию собственной активности и самостоятельности. Оно задерживает тренировку ребёнка, в которой он нуждается, чтобы в последующем, руководствуясь собственными побуждениями и масштабом деятельности, иметь возможность развиваться самостоятельно. Мы сами находим очень много оральных поощрений, которые ведут к фиксации и прежде всего к необычайной фиксации семейных фантазий на оральном объекте.
Структура личности. В целом в личностной структуре можно видеть противоречивые устремления, которые и формируют невротический конфликт язвенного больного: это пассивный, зависимый, депрессивный тип, который выражает свои регрессивные желания прямо и неприкрыто. Имеется также гиперактивный, агрессивный тип, у которого поверхностная личностная структура целиком определяется соответствующими формами реагирования и компенсаций. Конечно, имеются всевозможные колебания и переходные формы между этими противоположностями личностных структур, которые в течение жизни также могут меняться. Треть больных с язвой двенадцатиперстной кишки мужчин обнаруживают описанные признаки псевдонезависимости, вторая треть – типичные черты явной зависимости, 40% не проявляют никаких примечательных психических особенностей.
Пассивно-оральные рецептивные желания сочетаются с требованиями предоставления материнской заботы и опеки. Эти скрываемые пассивные орально окрашенные желания проявляются в огромных и ложных ожиданиях. Большую роль в фантазиях и мечтах играют образы женщин с большой грудью, жертвенные существа. Такие фантазии подавляются стремлением к независимости и самостоятельности. Эти конфликты отражаются на профессиональной деятельности, межличностных отношениях, прежде всего в задержке и пробелах в агрессивной сфере жизни с явлениями раздражения, досады и склонностью к упрёкам. Неоаналитическая школа подчёркивает основной конфликт: амбивалентность в стремлении к питанию, обладанию и удовольствию; любое стремление что-то иметь отвергается чувством вины. Невротические идеалы «Я» – непритязательность, скромность и умеренность вплоть до аскетизма – всё больше выступают на первый план.
Пассивные больные склонны к тому, чтобы посредством своей пассивности и зависимости сделать врача чрезмерно требовательным, нетерпеливым. С псевдонезависимыми больными врач легко попадает в ситуацию конкуренции и борьбы. Иногда врачу трудно найти средний путь, чтобы поддержать больного и помочь ему, не задев его гордость и самоуважение. Многие больные, озабоченные своими страхами, расстройствами настроения и потребностями, соглашаются только на диетические и органотерапевтические мероприятия. Не случайно за последние десятилетия предложено много видов диеты, имеющих характер щадящих, аскетических или изысканных.
Терапия. Лечение острых пептических язв заключается в постельном режиме, исключении никотина, алкоголя, назначении медикаментов (блокаторов Н2-рецепторов, гистамина). Длительный щадящий режим труда, постельный режим и т.д. для больного одновременно являются и важным психологическим средством (удовлетворение склонности к регрессу и желания покоя и изнеженности). Каждый врач стоит перед задачей оценки трудностей и конфликтов больного в беседе с ним и необходимостью дать ему совет в отношении образа жизни и оздоровительных мероприятий в самом широком понимании. Раскрывающая аналитическая терапия показана только при наличии невротических симптомов и при склонности к рецидивам, при которых явственно вырисовываются психосоматические связи.
В процессе опорожнения кишечника участвуют мышечные, гуморальные, эндокринные и нервные факторы. Автономные спинальные центры, лежащие в нижнем крестцовом отделе спинного мозга, так же важны для анального рефлекса и опорожнения кишечника, как и активное участие тазовой мускулатуры. Кроме того, на деятельности кишечника отражаются душевное состояние, настроение и привычки, т.е. она протекает не чисто рефлекторно, а при совместном действии произвольных и непроизвольных факторов.
В обыденной жизни опорожнение кишечника связывается с агрессивным аффектом, направленным против личности (например, «нагоняй»). Анальная зона вообще связывается с подавленной борьбой против авторитета. В то же время в оборотах речи выражаются подавляющий страх и покорность перед опасностью и перед авторитетом. Многие обозначения указывают на дифференцированное восприятие характерных промахов в поведении: человек, выделяющий «овечий кал», – это тот, кто проявляет бережливость, трудно и только частично расстаётся с чем-либо. Связь понятий кала и имущества, особенно денег, обнаруживается во многих оборотах речи.
У многих животных дефекация связана с ситуацией спокойствия и безопасности. Враждебность не позволит им выделить кал. Человек также стремится приурочить дефекацию к спокойному периоду дня, когда его не обременяют тяжёлые проблемы и дела. У животных выделение кала, как и мочи, используется как метка запахом и для отграничения своей территории. Кал здесь имеет отношение к собственности, к доверительной сфере, к обладанию.
В ранних психоаналитических постулатах конечная часть кишечника и анальная область считались эрогенной зоной. Маленькому ребёнку, пока он не перешагнёт барьер отвращения, игра с калом доставляет удовольствие. В отдельных случаях сохраняется фиксация на этих ранних детских переживаниях. Позже задержка выделения кала также может переживаться с приятным чувством, а отказ от обладания вследствие вынужденной утраты кала связывается с потерей и переживанием страха.
Компоненты задерживания, сохранения кала, страх потерять что-то материальное, лишиться его выражены уже у детей. Вместе с тем неспособность что-то удержать, преувеличенная бескорыстная отдача вплоть до переживания полной утраты связаны с лёгким, даже слишком быстрым и частым выделением кала.
Как при еде, так и при выделении кала речь идёт не об изолированной, автоматически протекающей функции органа, а о потребности, которая осуществляется в межличностной ситуации: родители приучают ребёнка регулировать свои выделения и приурочивать их к желательному моменту. Наряду с установкой на тишину, покой и насыщение, получаемой от матери, привычка к чистоплотности – наиболее ранний социальный опыт, приобретаемый обучением. Она может увязываться в ряде случаев с отягощённым первичным опытом, если отсутствует эмоциональное согласие. Выделение кала имеет характер подарка в отношении к любимому человеку. Принуждение здесь означает подчинение авторитетной личности, которую побаиваются. Ребёнок в силах заставить мать ждать. Такое удержание означает власть над ней и может быть акцией упрямства, своеволия, а также своенравия. И наоборот, чувство подавленности, беспомощности, бессилия связано не только со страхом, но и с усилением деятельности кишечника (это хорошо знают солдаты перед лицом врага, артисты перед выступлением и студенты перед экзаменом).
(привычные запоры, задержка стула, вялость кишечника)
Запоры – это затруднённое или редкое выделение кала как хроническое функциональное нарушение, не обусловленное органическими причинами (стенозами, воспалительными процессами или медикаментами). В 80-90% случаев запоры имеют функциональную природу. Психогенные, эмоционально обусловленные запоры являются побочным симптомом при многих психосоматических заболеваниях (пубертатное стремление похудеть!); наблюдаются также хронические привычные запоры. Они могут быть выражением определённого личностного поведения, но могут иметь и социокультурную подоплёку.
Симптоматика и формы проявлений. Если задержка стула связана с фиксацией внимания на этой функции, запор становится предметом врачебного совета. Запоры могут сопровождаться изменением общего состояния, головной болью, усталостью и ипохондрической настороженностью, обычно являющейся результатом ложного представления об угрозе отравления продуктами выделения. В качестве психических проявлений анальной фиксации характера, нередко сочетающейся с запорами, Фрейд описывал упрямство, любовь к порядку и бережливость с их нетерпимостью, педантичностью и жадностью.
Эпидемиология. В экономически развитых странах частота запоров тесно связана с характером питания и образом жизни. В начале XX века доля балластных веществ в пище была в 4-5 раз больше, чем теперь. У жителей африканской деревни, пища которых насыщена балластными веществами (клетчаткой), объём каловых масс велик, а время его выделения непродолжительно. В сравнении с этим объём каловых масс у англичан [D. Burkitt, 1971] невелик, а время выделения более продолжительно. Возникновению запоров могут способствовать гиподинамия и торопливый и нерегулярный приём пищи.
Выделение экскрементов подчиняется культурным требованиям, которые тесно связаны с культом чистоты. При этом имеются различия, свойственные разным культурам и слоям населения. Запоры бывают как у цивилизованных, так и у примитивных народов. В целом же в социально более высоких слоях, которые больше привержены культу чистоты, чем низшие, чаще встречаются и запоры. Среди мужчин в Гане, среди женщин в Греции и среди пациентов большой поликлиники в Германии (Гисен) запорами чаще страдают представители высших слоев. В Индии помешанные на чистоте брахманы (каста жрецов) страдают запорами чаше, чем представители касты неприкасаемых, которые занимаются уборкой мусора [М. Pflanz, 1962]. В целом соотношение женщин и мужчин составляет 3:1 или 2:1; среди здоровых служащих предприятий страдают запорами 15%, причем женщины в 2 раза чаше, чем мужчины.
Психофизиология. Вопреки общепринятым представлениям, при запорах нет вялости и замедленности моторики кишечника, она даже, наоборот, усилена: сегментные сокращения при спастическом запоре задерживают содержимое в гаустрах (выпячиваниях стенки) ободочной кишки, где образуется так называемый овечий кал. Гипо- и атонические формы запоров редки, они встречаются при так называемом вялом кишечнике и у стариков. Именно при гиперсегментированной спастической толстой кишке (наиболее частая форма психосоматических запоров) можно выявить с помощью интервью связь психики и моторики кишечника. Во время беседы о вещах, вызывающих враждебное, агрессивное и самоуверенное поведение, было обнаружено явное усиление сегментных сокращений.
Ситуация заболевания. Дополнительными внешними факторами являются беременность и роды, причём у женщин запоры идут параллельно со снижением либидо; подобная комбинация не редкость и у мужчин. Многие источники свидетельствуют о том, что у женщин после не удовлетворившего их полового акта несколько дней отмечаются запоры, а если они испытали оргазм, то этого не бывает. Различные виды отказа могут стать поводом для запора: тяжёлое разочарование, чувство отверженности, потеря близких людей, изменение места работы, безработица, обстоятельства, принуждающие к контактам с людьми (в том числе пользование общим туалетом), что переживается неосознанно как чуждое и враждебное.
Согласно W. Grace и D. Graham (1952), запоры могут возникнуть тогда, когда человек собирается заняться той проблемой, которую он ре-шить не в состоянии. Типичные высказывания пациентов: «Это плохая профессия, но это лучшее, что я могу делать»; «Этот брак никогда не будет удачным, но я не должен его разрывать»; «Я должен это дальше поддерживать, хотя я знаю, что я никогда не буду это делать охотно».
Ситуационные поводы наиболее чётко прослеживаются у детей. Диапазон их простирается от таких банальных причин, как страх перед темнотой и холодным туалетом, до несомненно тяжёлых нарушений отношений с воспитателями. Задержка кала означает власть над матерью, но одновременно это и сохранение чего-то ценного; такое поведение связано с ранними детскими установками упрямства и оппозиции ребёнка.
Психодинамика. У детей с запорами Н. Richter (1958/59) описал следующие общие признаки.
1. Все дети проявляют выраженные страхи, преимущественно страх потери, разлуки с матерью, сна в одиночестве, что означает для них катастрофу.
2. Дети демонстрируют притязания на власть: боязливое, неуверенное поведение у них быстро превращается в поведение господства над боязливой матерью.
3. Дети обнаруживают оральные симптомы с частыми нарушениями питания, рвотой, отсутствием аппетита, скрытое стремление к сладостям и неумеренность во всём. Но и здесь в основе лежит страх утраты объекта, страх перед задачей обладания.
Структура личности. Пациенты, страдающие запорами, часто обнаруживают так называемую анальную триаду Фрейда: упрямство – любовь к порядку – бережливость. Эти признаки обнаруживаются прежде всего в рамках обсессивной структуры личности, а у представителей средних слоев населения они часто сочетаются с задержкой стула. Вероятно, исходная личность и воспитание любви к чистоте рано приводят к ригидному «сверх-Я», к интроекции (усвоению) родительских масштабов в качестве собственного мира ценностей.
Этиология. Как причинная семейная ситуация обычно описывается ситуация детства со строгой матерью, которая очень требовательна к детям в отношении дарения и получения подарков. Всё, что они сами получают в подарок, они должны в соответствии с требованиями родителей тут же разделить с другими. Эти дети и сами становятся чрезмерно требовательными в отношении дарения и получения подарков. С представлением о самоотдаче связываются фантазии о собственных обязанностях, что приводит к устойчивым защитным формам поведения. Поскольку такие люди часто орально заторможены, т.е. не могут ничего себе позволить, для них страх утраты становится тем более угрожающим. Матери часто не способствуют переживанию полноты, изобилия, поэтому оральные фрустрации и анальные страхи утраты объединяются и отдача может связываться с негативным аффектом [A. Duhrssen, I960]. Пока неясно, достаточно ли этих внешних условий, о которых постоянно пишут, для развития заболевания.
Дифференциальный диагноз. Следует отграничивать лишь болезненные анальные трещины или геморрой, которые обусловливают задержку стула. Интернисты наблюдают также больных, которые живут в постоянном страхе из-за возможного недостаточного опорожнения кишечника, склонны к злоупотреблению слабительными средствами, обычно из фантастических представлений о недостаточной очистке кишечника, (см. раздел «Анорексия»). Впервые появляющиеся в позднем возрасте запоры заставляют думать о раке толстой кишки!
Терапия. Каждый терапевт, который хотя бы однажды во время сеанса психотерапии среди детей наблюдал, как ребёнок с запорами при игровой терапии, которая затрагивала его анальные фантазии в отношении загрязнения и агрессии и приводила к решению проблемы, получал спонтанный позыв к дефекации и выкладывал большую «кучу», убеждён в психогенезе этого нарушения и психотерапевтических возможностях его устранения, особенно у детей и подростков. Обычно речь идёт о нарушениях без выраженного психического страдания. В ряде случаев и у взрослых раскрывающая беседа, сосредоточенная на конфликте и поведении, может быть эффективной, если она приводит к изменению образа жизни. Любая форма условнорефлекторной терапии, т.е. формирование привычки опорожнять кишечник в определённое время, употреблять богатые балластными веществами продукты, может быть полезной для устранения задержки стула. Хорошие результаты достигаются отчасти и при применении аутогенной тренировки.
Эмоциональной диареей называется постоянно появляющееся нарушение моторной функции толстой кишки с тянущими болями в животе и с нерегулярными водянистыми или слизистыми выделениями. В основе болезненного процесса лежит гиперперистальтика и в связи с этим ускорение продвижения содержимого кишечника; вода резорбируется недостаточно для того, чтобы произошло формирование кала, а особое состояние слизистой оболочки способствует дальнейшему развитию процесса.
Поносы могут чередоваться с запорами. Из общих жалоб отмечаются головная боль, утомляемость, слабость концентрации внимания. Часто вследствие болезненных проявлений возникают тревожная озабоченность вопросами опорожнения кишечника, склонность к фиксации внимания на вопросах диеты, медикаментах и нарастающая ипохондричность.
Ситуации, вызывающие заболевание. Речь идёт о более или менее осознанно пережитой ситуации страха и повышенных требованиях со стороны окружающих. Собственная беспомощность перед задачей или лицом, её поставившим, подчинённость и самоотречение занимают место осознанного поведения и уверенности в своих возможностях. Экзаменуемый, оратор, артист перед выступлением переживают буквально то же, что и больной с диареей в своих фантазиях: он видит себя неудачником, беспомощным, подавленным. Он может надеяться только на милость, на подарок, чтобы получить одобрение.
Личность и психодинамика при психогенных поносах. В сфере личности доминирует желание признания собственной значимости и возможностей в сочетании с латентным сознанием чрезмерности требований и своей слабости. Имеется беспомощная зависимость от сильных объектов с рецептивными и оральными агрессивными желаниями.
F. Alexander (1951) писал о хронической диарее: «Относящийся к симптому вытесненный психологический фактор – это сильная потребность дарить и делать добро. Больной может вступать в отношения зависимости от других, но при этом он чувствует, что он должен что-то сделать, чтобы компенсировать всё, что он получил. Но вместо реального действия он успокаивает свою совесть этой инфантильной формой подарка – содержимым своего кишечника».
Пациент 40 лет, фабрикант, уже 3 года страдает нарастающими по частоте водянистыми и слизистыми поносами, повторяющимися много раз в день. Из-за этого он вынужден сокращать объём своих обязанностей, просить отца, которому 70 лет и который передал ему своё дело 3 года назад, снова вернуться на работу, когда он поедет лечиться.
Во время интервью пациент понял то, чего вначале не осознавал: именно 3 года назад он, будучи единственным сыном, получил руководство предприятием от своего отца. Он вырос в зависимости от отца, восхищался им как человеком, который начинай с нуля и от которого он и теперь ещё зависит. С детства пациент подавлял свои желания, которые были связаны с приобретением другой профессии, чтобы возглавить семейное предприятие. При этом отец много помогал ему все эти годы, в том числе в постройке дома, в женитьбе, предпочитая его двум старшим дочерям. Однако было очевидно, что у пациента нет жизненной энергии отца, что решения даются ему с трудом, что он в окружении сотрудников ведёт себя неуверенно, говорит перед многочисленной аудиторией на конференциях или собраниях малоубедительно. При подобных обстоятельствах у него и раньше появлялись эпизодические поносы.
После нескольких бесед стало очевидно, что пациент никогда не проявлял противодействия отцу, всегда его боготворил и лелеял мечту превзойти его в нововведениях на предприятии, в политических успехах и в служебной карьере. В течение всей жизни он испытывает чувство долга по отношению к другим людям, не позволяет себе получать подарки, чтобы не сделать ответный, не менее ценный. Своим старшим сестрам он помогает и делает это регулярно, но сам как руководитель производства не позволяет себе иметь дополнительные доходы. В детстве сестры унижали его, высмеивали его слабость, чего он никогда не забывал.
Через некоторое время после начала лечения наступило явное улучшение. После аналитической терапии пациент в течение двух лет внутренне обрёл большую самостоятельность по отношению к отцу, меньше зависел от его суждений и одобрения. И всё же он вынужден был разделить ответственность по руководству предприятием, передав двум старшим служащим некоторые функции и представительство. Он удовлетворяется лишь частью задач и работой в правлении фабрики.
Несамостоятельное поведение больных с поносами, их склонность всё отдать являются выражением страха, но это можно интерпретировать также как подчинённость перед более сильным, обычно перед авторитетом отца. Целью терапии является осознание больным своего конфликта и его влияния на психосоматические симптомы. Имеются люди, которые под влиянием аналитической терапии освобождаются от своей зависимости, от своих задержек, от чувства долга и стремления всё отдать. Путём преодоления симптомов болезни они получают новые жизненные возможности. У других эта возможность развития не возникает. Дело ограничивается осознанием отягощающей ситуации в повседневной работе и её устранением. Благодаря анализу своей жизненной ситуации пациенты в состоянии преодолеть свой внутренний конфликт между огромными ожиданиями, чрезмерными запросами и преувеличенным страхом перед авторитетами.
Дифференциальный диагноз. Склонность к эмоционально обусловленным хроническим поносам необходимо отличать от энтеритов и дизентерии. Отграничение от язвенного колита возможно путём исследования кала на скрытую кровь, рентгенологического исследования и ректоскопии. При интенсивной терапии антибиотиками наблюдаются поносы вследствие дисбактериоза; злоупотребление слабительными при запорах также может привести к «ложной диарее». Психиатр и психотерапевт видят больного, который живёт в хроническом страхе перед недержанием стула, поносами и метеоризмом, боясь лишний раз выйти на улицу, хотя ничего неприятного никогда не случается. Ипохондрически фиксированные на стуле больные обычно охотно следуют строгому врачебному предписанию относительно режима, если устранить их страхи и их собственную полипрагмазию посредством строго регулируемого приёма пищи и назначения успокаивающих препаратов.
Терапия. Возможности раскрывающей терапии дополняются врачебной беседой и далее, при необходимости, психоаналитическим лечением. Всегда следует иметь в виду, что такое лечение может привести к увеличению душевных и социальных возможностей больного и объяснить и преодолеть его конфликты с окружающим миром. В ряде случаев удаётся добиться улучшения посредством локальной терапии. В отдельных случаях можно ожидать улучшения в результате аутогенной тренировки, при необходимости в комбинации с психофармакологическими средствами (например, с диазепинами).
(слизистая колика, синдром возбуждённой толстой кишки)
Как раздражённую толстую кишку обычно описывают картину болезни, которая определяется комплексом жалоб и при которой гастроэнтерологическое исследование не выявляет патологических изменений органов. К её проявлениям относятся метеоризм, абдоминальные, часто судорожные явления, чередование запоров и поносов, нередко с выделением слизи. Различают 3 клинических варианта (группы) заболевания. К первому относят спастический колит, при котором больные жалуются на хронические неприятные ощущения в животе и запоры. Больные второй группы страдают хронической рецидивирующей диареей. В третьей группе происходит смена запоров и поносов.
Патофизиологически при раздражённой толстой кишке происходит нарушение двигательной функции кишечника. Электрофизиологические исследования показывают усиленную моторику кишечника в покое у больных первой группы и пониженную – во второй группе. У больных обеих групп отмечается усиленная реакция на холинергические средства или на холецистокинин, а также на физиологические стимуляторы моторики кишечника.
Больные с раздражённой толстой кишкой обнаруживают также нарушение базального электрофизиологического ритма (повышенная активность медленных волн с тремя циклами в минуту), значение которых для патофизиологии и нервно-мышечной функции ещё неясно.
При дифференциальной диагностике должны быть исключены, в частности, непереносимость лактозы, спру, тиреотоксикоз, язвенная болезнь, воспалительное заболевание.
Эпидемиология. Американские авторы [Т. Almy, 1957] и немецкие [Mangold, 1961; Fahrlander, 1984] гастроэнтерологи полагают, что среди заболеваний брюшной полости наиболее часто приводят к врачу функциональные нарушения функции толстой кишки. По данным Т. Almy, 30–50% всех консультаций у американских гастроэнетерологов и терапевтов проводится в связи с «возбудимой толстой кишкой».
Женщины болеют в 2–3 раза чаще, чем мужчины; большей частью заболевают лица среднего и пожилого возраста [Fahrlander, 1984].
Клиническая картина. Наряду с нерегулярностью стула больные с раздражённой толстой кишкой страдают болями и метеоризмом, жалуются на вздутие живота, чувство полноты и непереносимость определенных видов пищи. Примечательны многочисленные сопутствующие симптомы, которые не имеют или почти не имеют отношения к пищеварительной системе, например многочисленные вегетативные нарушения. При рентгенологическом, бактериологическом и биохимическом исследованиях патологии не выявляется. В испражнениях находят слизь, но нет примесей гноя или крови. Болезнь протекает приступообразно и склонна к хронизации. Типичны случаи направления в клинику больных с отсутствием гастроэнтерологической патологии, хотя большинство больных предъявляют жалобы годами. (Примечательны лишь определяемые при ректоскопии изменения слизистой оболочки вследствие злоупотребления слабительными, которые больные применяют часто и настойчиво, исходя из ложного представления о вялости кишечника и предполагаемой недостаточности его опорожнения.)
Психодинамика. В ситуации, вызывающей заболевание, и в темах конфликтов часто видна связь со страхами: перед экзаменами, при недоразумениях с учителями, руководителями или родителями. Характерно, что в большинстве случаев переживание страха вытесняется из сознания и проявляется изолированно на уровне соматической сферы. В картине личности часто обнаруживаются реактивные структуры, т.е. больные контролируют все свои аффекты и проявления чувств, внешне выглядят бодрыми, подчёркнуто упорядоченными, умело скрывают свои страхи, причём нередко посредством молодцеватой и утрированно мужской манеры держаться. Всё их поведение определяет латентный страх потерять своё лицо и выпасть из роли независимо от того, проявляют ли они агрессивность или слабость. Если ретроспективно проследить развитие личности, то можно обнаружить, что в своём моторном и эффектном развитии по отношению к родителям и другим людям больные оставались зависимыми, не могли достигнуть самостоятельности. Внутренне они остаются направленными на близость, понимание и гармонические связи с родителями и авторитетными лицами.
Терапия. Показана раскрывающая терапия, которая выявляет в ряде бесед подавленные фантазии и аффекты и актуализирует их в представлениях и чувствах. Если происходят раскрытие и переработка конфликтной ситуации, то могут быть полезными также функциональное ослабление напряжения и/или медикаментозная терапия (например, препаратами бензодиазепина), смягчающая страх. Подавляющая медикаментозная терапия без психотерапии только способствует хронизации. Некоторые врачи ставят своим больным «мягкие» соматические диагнозы типа «пан-креопатия», «диспепсия брожения», «дисбактериоз» и т.д., что уводит в сторону от установления психосоматических связей. Это ведёт к длительному назначению медикаментов и бессмысленным диетическим рекомендациям.
Диагноз хронического воспалительного заболевания кишечника является основным при заболевании желудочно-кишечного тракта неясной этиологии. Поскольку до сих пор нет патогномоничных данных или специфических диагностических тестов, то такой диагноз в строгом смысле олова является диагнозом, поставленным методом исключения, т.е. путём отграничения от воспалительных заболеваний кишечника известной этиологии (см. ниже).
Среди хронических воспалительных заболеваний кишечника выделяют две основные формы – язвенный колит и болезнь Крона (регионарный энтрит), которые различаются прежде всего по локализации поражения желудочно-кишечного тракта, характеру патологии, клинике, последствиям и психосоматическому аспекту (см. ниже).
Этиологические и патогенетические аспекты этих заболеваний во многих отношениях идентичны. Имеется много указаний, что за возникновение хронических воспалительных заболеваний кишечника ответственны взаимосвязанные генетические, воспалительные, иммунные и психические факторы.
Об этом свидетельствует частое появление этих заболеваний у евреев и в некоторых семьях с однояйцовыми близнецами, что указывает на генетическую причину, не идентифицированную ещё специфическими маркёрами.
Хроническое воспалительное течение болезни всегда приводит к поискам бактериальных, вирусных или паразитарных агентов. Наблюдения, в которых в клеточной стенке у больных были обнаружены псевдомонады, до сих пор не подтверждены. Не доказаны и другие инфекционные гипотезы.
В пользу иммунного генеза свидетельствуют внекишечные манифестации (см. ниже), которые можно интерпретировать как аутоиммунные феномены, что объяснило бы их ответ на кортикостероиды и азатиоприн как иммуносупрессивный механизм. Обнаруживают также гуморальные антитела к клеткам толстой кишки, которые, однако, не коррелируют с воспалительной активностью. Кроме того, хронические воспалительные заболевания кишечника наблюдаются при агаммаглобулинемии и недостатке IgA, что вызывает дальнейшие сомнения в патогенетической роли гуморальных антител. Также не подтверждается учащение появления иммунных комплексов. Такие изменения клеточных иммунных систем, как уменьшение количества Т-лимфоцитов, представляются вторичным явлением.
(регионарный энтерит, гранулёматозный энтерит)
Болезнь Крона – подострое или хроническое воспаление пищеварительного тракта, которое локализуется преимущественно в терминальном отделе подвздошной кишки (терминальный илеит) и в толстой кишке, а также в аноректальной области. Толстая кишка поражается в 3/4 случаев.
Макроскопически и гистологически поражения в толстой и тонкой кишке во многом сходны.
Болезнь Крона с локализацией в толстой кишке характеризуется преимущественно сегментарным поражением стенки кишки (так называемое перескакивающее поражение – skip lesion), т.е. поражённые сегменты чередуются с непоражёнными. Макроскопически на первый план выступают утолщение и инфильтрация стенки кишки и язвы, первоначально напоминающие афты. Воспаление при болезни Крона характеризуется разрозненностью очагов, диспропорциональностью и поражением всей толщи стенки кишки. Почти всегда наряду с сильно изменёнными воспалительными очагами имеются участки с минимальным воспалением. Описываемая как типичный симптом гранулёма эпителио-идных клеток встречается только в 20% биоптатов.
Описанное впервые в 1932 г. американским врачом Бериллом Кроном (В. Crohn) и названное его именем заболевание имеет характер регионарного неспецифического воспаления, которое протекает приступообразно и имеет тенденцию к хронизации. При тяжёлом, длящемся всю жизнь заболевании в отличие от язвенного колита чаще поражаются более высокие отделы кишечника, прежде всего подвздошная и слепая кишка (так же сегментарно, как и в нижних отделах). Нередко отмечаются абсцессы и образуются свищи. Характерно также участие в болезненном процессе других систем организма, прежде всего суставов, кожи, жёлчных путей и т.д.
Эпидемиология. В последние десятилетия заболевание в странах Запада диагностируется всё чаще, что отличает его от язвенного колита, имеющего стабильный уровень заболеваемости. Частота болезни Крона составляет 30–50 на 100 000 населения. Обычно заболевание манифестирует между 20 и 30 годами и поражает мужчин и женщин одинаково часто. Поскольку риск заболевания для членов семьи и родственников относительно невысок, учащения его в семьях не отмечается.
Симптоматика. Клиническую картину определяют спазматические абдоминальные боли, диарея, более редкие, чем при язвенном колите, аноректальные кровотечения. Довольно рано возникают описываемые ниже осложнения, которые нередко требуют хирургического вмешательства. Резекция поражённых отделов кишечника, удаление абсцессов или иссечение свищей не влияют на течение болезни и частоту рецидивов. Типичные осложнения – воспалительные конгломератные опухоли, сращения между петлями кишок, энтероэнтеральные свищи, абсцессы.
Уже при первом описании Крон и другие врачи обнаружили «психические побочные явления» у больных и поставили вопрос, не приводит ли к заболеванию или его осложнениям особая личностная ранимость и насколько имеющиеся у больных психические изменения являются вторичными, возникающими как следствие тяжёлого хронического соматического заболевания.
Пациент 23 лет, студент университета, поступил в психиатрическую клинику зимой 1962/63 г. после суицидальной попытки; в течение 5 мес получал медикаментозное лечение в связи с диагнозом эндогенного психоза и выписан с улучшением. В течение следующей зимы он вновь прошёл трёхмесячный курс лечения по поводу маниакального психотического состояния. Зимой 1964/65 г. лечился несколько месяцев по поводу острого кишечного заболевания, которое вначале расценили как язвенный колит, а затем после гистологического исследования был поставлен диагноз болезни Крона. Психических нарушений в то время не отмечалось. Зимой 1965/66 г. пациент снова лечился стационарно по поводу эндогенной депрессии. При терапии психофармакологическими средствами и, наконец, электрошоками быстро наступило улучшение психического состояния, однако отмечались постепенно нарастающее повышение температуры тела, боли в животе, водянистые поносы, и возобновившееся кишечное заболевание вышло на первый план.
Больной – серьёзный, слегка заторможённый, образованный, интеллигентный мужчина, отлично учившийся в школе и гимназии. Во время обучения в университете на устных экзаменах и особенно позже, во время практики в школе у него появились робость, неуверенность в себе, иногда он подолгу не мог выдавить из себя ни слова. Манифестация психоза и болезни кишечника совпала по времени с устными экзаменами или практикой. Когда эта ситуация стала повторяться, после очередного ухудшения состояния больной предпринял суицидальную попытку, а затем решил отказаться от профессии педагога. Он получил место научного сотрудника в архиве, где нашёл применение своим знаниям и смог заниматься упорядоченной, предсказуемой и надёжной работой. Психотерапевтическое лечение помогло ему принять это решение, что в свою очередь обусловило стабилизацию его состояния. Уже более 20 лет у пациента не было рецидивов психического заболевания, хотя у него сохраняется болезнь Крона, которая привела в 1983 г. к необходимости операции по поводу свища и к резекции кишечника. Последние 10 лет он страдает болезнью Бехтерева, которая имеется у него и в настоящее время. Острых воспалительных проявлений благодаря диете и медикаментозному лечению больше не появлялось.
Подобные истории болезни заслуживают особого внимания ввиду наличия тесных связей между личностью и манифестацией заболевания как с психиатрических, так и с психосоматических позиций. Однако следует проявлять осторожность в отношении обобщающих высказываний в плане специфической психической этиологии. Нельзя обобщать принципы специфичности психосоматики, возникшие на основе понятной интерпретации вполне однозначно оцененной группы больных. Интернисты не только подчеркивают отсутствие тяжёлых психических заболеваний при язвенном колите и болезни Крона, но и в большинстве случаев не находят никаких характерных преморбидных и психопатологических особенностей личности [Н. Feiereis, 1990]. Возникает вопрос, является ли болезнь Крона, как и многие другие так называемые психосоматические заболевания единой болезнью и не включает ли она две болезни – психосоматическую и непсихосоматическую.
Заслуживают внимания наблюдения, в которых с помощью тестовых исследований у больных с хроническими кишечными заболеваниями в период обострения обнаруживали депрессивные и другие патологические проявления, исчезающие в фазе ремиссии [Leibig и соавт., 1985].
Это указывает на то, что соматические заболевания терапевтического профиля и их психическое преодоление заслуживают большего внимания, чем это делали психосоматики до сих пор.
Преодоление болезни (coping) при болезни Крона. Процессу переработки соматического заболевания вначале подвергаются вызываемые им нагрузки и ограничения: боль, слабость, угроза жизни, госпитализация, медикаментозное лечение и оперативные вмешательства, возникающие однократно, приступообразно или протекающие хронически проявления болезни и т.д. При таких тяжёлых заболеваниях, как болезнь Крона, как в острой, так и в хронической стадии на первой план выступают диагностические и терапевтические мероприятия. Тесное сотрудничество врачей-терапевтов и психосоматиков необходимо именно при хронических заболеваниях типа болезни Крона в интересах больного, с целью оказания помощи в психически оптимальном преодолении болезни.
Известно, что определённые формы преодоления связаны с более кратковременными приступами болезни, т.е. с более кратким воспалительным периодом. У больных, проявляющих выраженную податливость, т.е. охотно сотрудничающих с врачом и воспринимающих ориентированные на свои проблемы установки, приступы более короткие, чем у тех больных, которые проявляют выраженные депрессивные тенденции, склонность к жалости к самому себе и к отрицанию болезни. По сравнению с соматическими факторами, такими, как степень тяжести воспаления и его локализация, которым придаётся определённое прогностическое значение, эти положительные психические установки являются даже более важными для прогноза [D. Normann и Н. Kordy, 1991].
Именно на болезни Крона можно также показать, что вновь заболевшие в отношении форм преодоления болезни меньше отличаются друг от друга, чем больные с хроническим течением болезни. При первоначальном заболевании преобладают установки «решительной борьбы с болезнью», «поддержания в себе мужества», «точно следовать предписаниям врача» и т.д. При хроническом течении не только наступает снижение податливости к лечению, но и появляются различные формы переработки болезни. Встречаются своеобразные личностные черты, а также депрессивные переработки с жалостью к самому себе, с уходом от контактов и пассивной тенденцией к самонаблюдению [D. Normann и Н. Kordy, 1991].
Ситуации заболевания и типы личности. Исходя из своих позиций, возможно, обусловленных предварительным отбором обследуемых, психосоматики часто находят психическую отягощённость в ситуации первичного заболевания. В 35 из 39 случаев описываются следующие виды психической отягощённости: у 8 больных потеря близких им людей (у 5 умер один из родителей, у остальных – муж, жена или ребёнок) и, кроме того, профессиональные затруднения или особые, нехарактерные конфликты (Whybrow). При рецидивах и ухудшении течения болезни также играют роль чрезмерная нагрузка и конфликты. Но это скорее ситуации неуверенности, неопределённости, переломные жизненные ситуации, всегда специфически индивидуальные, но не экстремальные и не экстраординарные.
Пациентка 24 лет, разведённая, в течение 6 лет страдает массивными поносами. При рентгенологическом исследовании выявлены сужение просвета и утолщение стенок кишечника; имеются многочисленные свищи в нижней части подвздошной кишки. Больная сама заметила, что поносы всегда возникают тогда, когда она возбуждена или когда должна что-то сделать самостоятельно. С болезнью к ней вернулось всё, что она терпела от родителей, в доме которых она живёт и сейчас. После развода с мужем она большей частью находится в общих с родителями комнатах со своим ребёнком. Когда же она начинает тяготиться их опекой, то уходит в собственные комнаты на верхний этаж, но тогда у неё усиливаются поносы.
Пациентка была единственным ребёнком в семье. Её отец, владелец парикмахерской, был ранен на войне, из-за чего часто и подолгу находился в больнице. В его отсутствие мать руководила парикмахерской. Поскольку родители были постоянно перегружены работой, пациентку воспитывала тётка. Она никогда не получала от родителей должного внимания и заботы. В 14 лет она стапа учиться парикмахерскому делу, хотя её собственные желания, о которых она не смела и заикнуться, были совсем другие.
В 17 лет она забеременела от мужа, который был старше её на 3 года. («Я думаю, что я хотела иметь ребёнка, чтобы уйти из дома».) Через 3 мес после рождения ребёнка муж должен был отправиться на службу в армию. В это время у неё и появились поносы. Она понимала, что поносы появлялись тогда, когда ей надо было что-то делать самостоятельно, например когда она приближалась к мужу с сексуальными намерениями, поскольку сам он был пассивным и сдержанным. Она подозревала, что у мужа есть другая женщина, что и подтвердилось в последующие годы брака, и, хотя у неё действительно были основания для развода, пережила это она очень тяжело. Она решилась на развод после того, как эта женщина забеременела от её мужа. Примечательно, что больная не в состоянии оставаться одна, но прежде всего не может жить изолированно от окружающих или быть с ними в ссоре («Я не могу защищаться», «Я сержусь на себя, когда я живу с кем-то в ссоре»). На втором году терапии она поссорилась с одним из пациентов, и в споре ей удалось защитить себя, но через день у неё развились неуверенность и страх, что она снова поссорится на следующем сеансе, и из-за этого она хотела отказаться от лечения или перейти в другую группу или вообще на индивидуальную терапию. Прошло много времени, прежде чем она научилась преодолевать противоречия в группе, поскольку после успешной первой фазы лечения с положительной установкой на симбиотическую общность во второй фазе работа по дифференцировке и отграничению давалась ей с трудом, болезненно, с небольшими повторными рецидивами.
В описанном случае обращает на себя внимание то, как сильно больная привязана к родителям и дающим ей защиту людям. Она беззащитна, не может добиться признания и ограничивать себя, не способна отстаивать перед людьми свои интересы и добиваться своих целей.
Нельзя найти специфическую для всех больных структуру личности и конфликтов, однако в целом обращает на себя внимание тот факт, что очень немногие из этих больных могут добиваться признания и раскрываться. Это соответствует признакам депрессивной структуры личности. Связь с родительским домом, с матерью и отцом, ранимость вследствие разрыва с семьёй – это основополагающие черты человеческого развития, и они находят отражение в ситуациях заболевания и структуре личности при многих невротических и психосоматических нарушениях, равно как и в рамках нормального развития.
При большом количестве личностных вариантов следует обращать внимание прежде всего на типичную для отдельных больных связь повышенной ранимости с ситуационной обусловленностью болезни, которая обсуждается сегодня в психиатрии в связи с эндогенными психозами. При болезни Крона и язвенном колите в отдельных случаях можно наблюдать обозначаемую как «синдром смещения» взаимозаменяемость между эндогенными психозами и этими кишечными заболеваниями.
При болезни Крона по сравнению с колитами больных описывают чаще как более замкнутых, менее навязчивых. При трудностях они скорее разочаровываются в себе и обращают упрёки на себя, обнаруживают черты «псевдоавтономии», которая не должна вводить в заблуждение относительно истинного внутреннего состояния. Разочарование и укор могут быть направлены затем против врачей-соматиков или с той же определённостью против психосоматиков. Тенденцию к расщеплению во взаимоотношениях, возникающую не только при этих, но и при других заболеваниях, можно предотвратить только благодаря добровольному сотрудничеству обеих сторон. Они должны проявить готовность внести каждый свой вклад во взаимодействие и в то же время правильно оценивать границы своих возможностей; нельзя допускать идеализации пациентом врача, которая обесценивает участие в лечении других врачей.
Больные, часто нуждающиеся в лечении в течение десятков лет, должны пользоваться услугами врачей-терапевтов, врачей общей практики или врачей по месту жительства больного. Это позволяет врачу при длительных и повседневных контактах, посещениях больного на дому и знании всех внешних и внутренних обстоятельств его жизни интегрировать соматическое и психическое лечение. Такой врач становится ключевой фигурой, которой доступны обе эти сферы. При этом меняются периоды, в которые на первый план выступают то соматические, то психические проявления, требующие врачебной помощи и защиты.
Терапия. Больной нуждается в медикаментозном лечении не только при обострении заболевания, но и в периоде ремиссии. Лечение предполагает податливость и согласие больного, прежде всего при рецидивах, а также оберегающее и одновременно подбадривающее пациента поведение врача.
Всегда следует считаться с возможностью рецидивов, при которых новые отправные точки предлагает также раскрывающая и поддерживающая психотерапия. Они являются в то же время пробным камнем для совместной работы врачей-терапевтов или врачей общей практики с психотерапевтом.
Описанной выше пациентке при третьем пребывании в стационаре было проведено лечение в группе интенсивной психоаналитической терапии, благодаря которой она быстро избавилась от болезненных симптомов. Период стационарного лечения, а также совместное лечение в группе с интенсивным обсуждением проблем она пережила как спасительное для неё время. К моменту выписки у неё было много планов стать самостоятельной в профессии, идти новыми путями, получить образование, чтобы стать помощником врача. Хотя все эти планы не реализовались, это не вызывало у неё рецидива. Через 3 мес. после выписки из больницы она познакомилась с мужчиной, который пробудил в ней большие надежды. Очень скоро она решила прервать групповую терапию в надежде на то, что её новый друг спасёт её. «Он мне пообещал, что сделает меня совершенно здоровой». Когда эта связь через 4 нед. привела к кризису и распалась, у неё возник тяжёлый рецидив, который вызвал необходимость повторного кратковременного стационарного лечения. Она вернулась в группу, и с тех пор рецидивов не было.
Используемые специальные психотерапевтические методики идентичны таковым при язвенном колите. Психосоматические взаимосвязи требуют не только индивидуального подхода к диагностике [W. WeizsackerJ, но и дифференцированных показаний к проведению психотерапевтических и социотерапевтических мероприятий, которые включают суггестивные, гипнотические методики, гештальттерапевтические техники, снятие напряженности с помощью аутогенной тренировки, функциональную разрядку и концентрированную терапию движениями вплоть до групповой психоаналитической терапии (закрытые группы, реже полностью открытые, которые имеют более слабую внутригрупповую сплочённость) и индивидуальную аналитическую терапию. Сравнительных наблюдений, которые устанавливали бы преимущество одного метода перед другими, нет; этого вряд ли следует ожидать при индивидуальности показаний и предполагаемого в связи с этим выбора метода лечения. Необходимы критическая оценка и длительное катамнестическое наблюдение, прежде чем будет решён вопрос об эффективности того или иного метода. К сожалению, психотерапевты обращают недостаточно внимания на исходное соматическое состояние больного, на дифференциальную диагностику заболевания и последующее его течение.
Язвенный колит – хроническое воспалительное заболевание кишечника, протекающее в виде приступов и приводящее в выраженных случаях к его изъязвлению. Полноценные ремиссии возможны, в том числе при проведении медикаментозной терапии. Воспаление начинается почти исключительно в прямой кишке и распространяется как непрерывный процесс проксимально с разной степенью охвата стенки толстой кишки.
Макроскопически слизистая оболочка отёчна, гиперемирована, с многочисленными кровоизлияниями. Встречаются сливающиеся участки некроза и язвы. Между хроническими язвами обнаруживаются псевдополипы и воспалительно изменённые участки слизистой оболочки.
Гистологически язвенный колит представляет собой воспаление слизистой оболочки, которое распространяется в сторону мышечного, субсерозного и серозного слоев; такое интенсивное поражение наблюдается только при токсическом мегаколоне. В стадии полного развития болезни находят изъязвления, лимфоцитарные инфильтраты и абсцессы крипт.
Симптоматика. Основные симптомы язвенного колита – кровавые поносы и схваткообразные боли. При тяжёлых обострениях отмечаются лихорадка, системные изменения и уменьшение массы тела.
Осложнения. При захватывающем всю толстую кишку так называемом панколите и длящемся годами тяжёлом воспалительном процессе возможны токсический мегаколон и повышенный риск злокачественного перерождения
Эпидемиология. Частота язвенного колита составляет от 80 до 117 на 100 000 населения. На протяжении последних 50 лет на Западе этот показатель постоянно возрастал, а в последующие годы стабилизировался. Болезнь поражает примерно в равной степени мужчин и женщин и манифестирует преимущественно в возрасте 20–30 лет, но может возникать также у детей и у стариков.
Этиология. Причина язвенного колита неизвестна. С учётом полиэтиологического генеза в центре внимания находятся всё же патогенетические иммунные процессы типа аутоиммунного заболевания, в возникновении которого участвуют и психические факторы. Учитывая нарастание частоты болезни в XX веке, следует думать о влиянии питания или окружающей среды. О наследственном влиянии свидетельствуют близнецовые исследования, которые показали конкордантность у 0,46% однояйцовых близнецов, а также двадцати кратное повышение риска заболевания среди родственников. Однако в целом риск невелик – от 1 до 2%. Примечательно, что у родственников больных с колитами часто отмечается болезнь Крона и наоборот. Эти данные свидетельствуют о наследственном характере болезни.
Ситуация заболевания и картина личности. Язвенный колит относится к заболеваниям, при которых уже на ранних этапах обнаруживается обусловливающая их (с психосоматических позиций) ситуация. Э. Линдеман [Е. Lindemann, 1953] у 24 из 36 больных отмечал непосредственно перед началом заболевания тяжелые переживания в связи с такими обстоятельствами, как смерть близкого человека, утрата сексуального партнера или разлука с близкими людьми, а также с такими ситуациями, как смена привычного жилья, переезд на другое место жительства, хирургические операции. Автор подчёркивал связь этих переживаний с болезненной реакцией в виде печали, т е прежде всего с недостатком изживания печали, а также особенно сильную тенденцию к привязанности. К истинному изживанию печали относятся интенсивная эмоциональная реакция и психическая переработка утраты, которая охватывает как прошлые, так и текущие переживания. Примечательно, что и нормальные реакции печали участвуют в формировании психосоматических нарушений с желудочно-кишечными симптомами. Е. Lindemann считал язвенный колит соматическим эквивалентом и частью неудачного изживания разлуки и печали.
В отдельных случаях можно четко проследить, как отрицаются переживания разрыва и утраты из-за их психической значимости.
Больной 20 лет, торговый служащий, вырос без отца, который умер еще до его рождения Он был очень привязан к брату, который был на 4 года старше его. Однажды ночью мать разбудила его и сообщила, что его старший брат погиб в аварии на мотоцикле. Он лег в постель и продолжал спать. Когда на следующее утро он проснулся и пришел к завтраку, он удивленно спросил, почему его мать, братья и сестры сидят за столом такие подавленные, почему они опустили головы. Он полностью вытеснил из сознания гибель брата, который заменят ему отца. В течение последующих дней и недель у него не было никакой эмоциональной реакции. Он не проронил ни слезинки на похоронах, безучастно вернулся к своей работе. Через 5 дней после гибели брата у него развился тяжелый язвенный кочит, который через несколько месяцев привел его в стационар
Такие же факторы встречаются при рецидивах. Так, G. Engel (1961) в 24 из 30 случаев отмечал переживания разлуки при возобновлении симптоматики болезни в ситуациях подавленной агрессии и гнева. Кроме того, описаны ситуации, связанные с повышенными требованиями к пациенту или с необходимостью самостоятельной деятельности. Эти ситуации также можно рассматривать в плане утраты безопасности и как уход от зависимости, которая до этого гарантировала защищенность. Как и при других психосоматических заболеваниях, при язвенном колите наряду с явно зависимыми больными описываются активно сверхком-пенсированные и псевдонезависимые больные.
Следует также иметь в виду, что на описания заболеваний, на их интерпретацию и толкование полученных данных оказали влияние подбор пациентов с психоаналитических позиций, специальность врача и высказывания больных. Врачи-терапевты, которые обращают внимание на настроение и личность своих больных, описывают у части больных с язвенным колитом инфальтильные черты и нарциссические структуры. Однако другие специалисты подчеркивают, что при этом заболевании они не смогли обнаружить повышенной частоты отягощённости в ситуации развития болезни и что они не нашли у своих пациентов никаких нарушений личности или выраженных личностных расстройств.
При тяжёлом и хроническом течение болезни возникает закономерный вопрос, не меняют ли существенно болезнь и переживание ее наличия само психическое состояние больного и его общая жизненная ситуация. По меньшей мере при этом можно выявить существовавшие до болезни черты личности, такие, как зависимость, беспомощность и регрессия, которые отмечаются затем в острой и хронической фазах лечащими врачами, в том числе психотерапевтами.
Больная 35 лет в течение 5 лет страдает язвенным колитом, при котором возникают приступообразные обострения с кровянисто-счизистыми поносами. Данные подтверждены рентгенологически и при ректоскопии. Медикаментозная терапия, включая прием кортикостероидов, давала лишь кратковременное улучшение. Впервые за психосоматической помошью больная обратилась в 1970 г. Тогда она находилась в выраженной эмоциональной зависимости от родителей, будучи старшей из шести братьев и сестер, у нее отмечалась почти мазохистская форма привязанности к отцу, который всех женщин оценивал очень низко. До 16 лет она мочилась в постель, не приобреча никакой профессии и в браке, заключенном, когда ей было 23 года, не обрела самостоятельности. Ее муж был молчаливым, неэмоциональным, не ценил ее деятельность в семье и не понимал ее интересов. Болезнь возникла в тот период, когда пациентка была обременена домашним хозяйством и двумя детьми, чем была все больше недовольна, мечтала бросить семью и жить самостоятельно благодаря собственному заработку. При начавшейся в стационаре и продолженной амбулаторно групповой терапии она проявила себя оживленной и интеллигентной участницей терапевтического процесса. У нее наступило улучшение, но затем, к концу лечения, возник тяжелый рецидив. При последующем амбулаторном лечении методом индивидуальной глубинно-психологической терапии ее состояние снова стабилизировалось, но рецидивы возникали всякий раз, когда предстояло окончание курса психотерапии. Это приводило к необходимости повторения интенсивного амбулаторного и стационарного лечения. После 8 лет лечения привязанность пациентки к терапевтам и клинике ослабела. Она писала терапевту один раз в год о своем состоянии, у нее не было поносов и при ректоскопическом обследовании не выявлялось никакой патологии.
В течение 20 лет рецидивов не было. Женщина уже не испытывает страха перед возобновлением болезни. Все эти годы она получала медикаментозное лечение. В острых состояниях ей приходилось назначать кортизон, позже она много лет принимала азуль-фидин (сульфасалазин), который легко переносила, и в результате ее состояние стабилизировалось. Наконец она сообщила, что уже 3 года не принимает лекарств и остается здоровой.
На письменный запрос теперь уже 55-летняя пациентка сообщила о своем психическом состоянии: изменились ее внутренние установки и ее отношение ко второму мужу. После того, как дети ушли из дома, она добровольно взялась за работу в общине, организовала и проводила компьютерное обучение молодых женщин, затем подготовила курс риторики. Поскольку руководитель общины перегрузил ее работой, она ушла из общины и теперь руководит группой женщин, которые заботятся о беженцах, учит английский язык и языки беженцев. Со вторым мужем у нее много общих интересов, они много путешествовали, 2 года посещали шкочу танцев, но самое главное, «что мы теперь можем, так это разговаривать друг с другом. Мой муж не слишком хорош, он часто склонен к упрекам, но все же теперь лучше, чем в начале нашего брака, когда каждый из нас имел только свои интересы» Глядя на ее инициативность и появившиеся у нее силы, можно себе представить, сколько сил было подавлено забочеванием.
При язвенном колите, как и при болезни Крона, психиатры описывают отдельные случаи психозов с депрессивной или шизофренической окраской [G. Daniels и соавт. 1962; U Spiegelberg, 1965]. В материалах врачей-терапевтов подобные сообщения очень редки
см. болезнь Крона
Психотерапевтические формы лечения. В острой стадии наряду с медикаментозным, большей частью стационарным, лечением необходима врачебная поддержка, хотя бы для редуцирования таким путём общих нарушений и склонности больных к регрессии. Наряду с обычным терапевтическим лечением азульфидином (сульфасалазином), кортикостероидными препаратами перорально или в клизмах больные нуждаются в сочувствии, заботливом, понимающем и поддерживающем отношении врача, в снятии депрессивных состояний и чувства страха.
Пациентка 33 лет, торговая служащая, на первых сеансах аналитической групповой терапии сказала о самой себе: «Я всегда должна иметь рядом с собой кого-то, кто меня понимает. Мне стало хорошо только тогда, когда я болела и муж обо мне так заботился: каждый вечер приходил в больницу, покупал мне всё, что только мог. Я не могу без мужа. Он хочет, чтобы я вернулась домой, а я не хочу уходить из больницы, так как думаю, что дома я буду более одинока. Если муж захочет со мной развестись, я уйду к маме. Мой муж найдёт себе тогда здоровую женщину. Я должна всегда иметь около себя врача, я должна его постоянно спрашивать, буду ли я здорова. Мне поможет только доктор X., который меня уверил в том, что я буду здорова и он мне в этом поможет».
При язвенном колите обсуждается вопрос о необходимости очень раннего начала анаклитической (основанной на эмоциональной зависимости) терапии, т.е. таких вариантов психотерапии, которые дают чувство безопасности и защиты. Раскрывающая терапия при выраженной тяжести клинической картины часто имеет лишь ограниченные возможности. Собственные мотивации больного, его не всегда достаточное благоразумие и хронизация внешней и внутренней жизненных ситуаций обычно затрудняют доступ к больному. Врачи и психологи, которые реализуют психотерапевтические отношения с больным, должны себе ясно представлять, что при определённых вариантах течения заболевания и при появлении регрессивных тенденций следует предусматривать более длительное лечение.
Пациент 21 года, служащий из рабочей семьи, дружил с девушкой из семьи академика, с которой он был знаком в течение года. Она была лучше образована и занимала более высокое социальное положение. Молодой человек довольно болезненно воспринимал её попытки помочь ему, а также просьбы, чтобы он поменьше курил, и рассматривал их как стремление «держать его под каблуком». Через несколько дней после того, как девушка предпочла ему другого юношу (как он полагал, из-за его простого происхождения и его профессии), у него появились признаки тяжёлого язвенного колита. После многонедельного стационарного лечения у него появилась тяга к «шикарной жизни»: алкоголь, беспрерывная смена автомашин, покупаемых в кредит, бесчисленные поверхностные знакомства с девушками. Он стремился привязать девушку к себе, чтобы затем внезапно порвать с ней. Через 8 мес он серьёзно влюбился в девушку, которая была старше его на 2 года. Когда и эта связь разорвалась, у пациента развился повторный тяжёлый приступ болезни. Среди особенностей личности и поведения следует отметить, что он был шумным, многоречивым, стремился господствовать над другими. В работе был честолюбив, старался получить признание, выполняя сверхурочные задания. Большие заработки для него – это сила и самостоятельность. В начале стационарной групповой терапии пациент отрицал наличие каких-либо конфликтов и душевных трудностей. Психологические связи с болезнью он вначале также отвергал. Лишь в процессе полуто-рагодовой терапии, которую он то и дело угрожал прервать (несомненно, чтобы избежать страха перед возможной зависимостью), пациент стал обнаруживать и понимать свою мягкую, зависимую и чувствительную натуру. Но он всё ещё не мог сообщить группе о своём желании установить связи и быть зависимым. К концу групповой терапии у пациента возник лёгкий рецидив, так что пришлось на некоторое время подключить индиви-дуапьные психотерапевтические беседы.
Для большинства больных необходима поддерживающая психотерапевтическая канва, сопутствующая лечебному курсу, причём эти элементы психотерапии следует включать самому лечащему врачу-терапевту. Решающим для преодоления болезни является чувство врачебной поддержки, особенно после окончания рецидива и при возвращении надежды на выздоровление. Столь же важной является роль семейной среды и предоставляемой ею «социальной поддержки». Социальные влияния в плане сохранения работы и оказания в этом содействия также имеют большое значение.
Составленные по нозологическому принципу группы самопомощи в последние десятилетия приобретают всё большее значение и оказывают положительное влияние на больных. Группы самопомощи «Немецкое объединение "болезнь Крона/язвенный колит"» имеются во многих городах страны. Больным с противоестественным задним проходом практическую и психосоциальную помощь также оказывают соответствующие объединения.
В последние годы в этих группах апробированы невербальные и соматоцентрированные методики. Аутогенная тренировка, функциональное расслабление всё чаще замещают обычно проводившееся при язвенном колите прежде лечение гипнозом. Лечащему врачу остаётся только выбирать, какой из методов больше подходит больному, соответствует его психологической настроенности и социальному положению, учитывая при этом необходимость создания установки на длительный курс лечения.
Конечно, может показаться неожиданным, что эта тема из «оперативной» специальности обсуждается здесь. Но диагностический процесс, принятие решения о проведении операции, подготовка к ней, послеоперационное наблюдение и уход предоставляют хирургу широкие возможности для изучения больного с акцентом на психосоматические и сома-топсихические связи. При этом основополагающими являются устойчивые хорошие отношения врача и больного. Но в плане повседневной для хирургов темы – решения об операции, например аппендэктомии, следует указать на необходимость дифференцированного подхода к пониманию состояний недомогания и болезни.
(психосексуальный криз молодых женщин)
Диагноз острого аппендицита и срочная операция по этому поводу относятся, казалось бы, к повседневным и само собой разумеющимся врачебным и, в частности, хирургическим задачам. Однако при этом вполне уместен интерес к психосоматическим аспектам, связанным с жизненной ситуацией и психическим состоянием оперируемого. Хирург В. Hontschik (1987, 1988) неожиданно, но тем не менее убедительно показал, что в последние годы, по крайней мере в Германии, при определении показаний к операции по поводу «хронического рецидивирующего аппендицита» часто имеет место ошибочная диагностика. Такой ошибочный диагноз характерен не для всей популяции мужчин и женщин, а главным образом для определённой возрастной группы женщин.
Под диагнозом «хронический рецидивирующий аппендицит» в одной южногерманской клинике ненужных операций проводилось больше, чем операций по поводу острого аппендицита. Нас интересовали женщины, в первую очередь в возрасте от 15 до 25 лет. Ошибочность диагноза подтверждалась гистологическими исследованиями после операции. Примечательно также, что аппендэктомии вследствие диагностических ошибок у этих молодых женщин по понедельникам производились в 2 раза чаще, чем за всю неделю, чего не наблюдалось при прочих аппендэкто-миях с ошибочным диагнозом и при острых аппендицитах. Социальный статус (принадлежность к больничной, рабочей или приватной кассе, образование, профессия и т.д.) никак не влиял на соотношение острое воспаление–отсутствие острого воспаления. Только у женщин ошибочное выявление «хронического аппендицита» наблюдается чаще, чем у мужчин, особенно это касается иностранок, а именно турецких, югославских, испанских, итальянских и других женщин из стран Средиземноморья. Колебания частоты этих случаев по сезонам или месяцам в целом отсутствует. Летние месяцы и рождественские дни являются, однако, кризисными периодами с большим числом аппендэктомии по ошибочным показаниям у женщин [В. Hontschik, 1987].
Отдельные наблюдения показывают, что в основном речь идёт о молодых женщинах, находящихся в стадии полового созревания с первыми сексуальными контактами, которые попадают в амбивалентную конфликтную ситуацию с самими собой и со своей семьёй. Конец недели, суббота, представляется «основным днём борьбы» для этих конфликтных ситуаций [В. Hontschik]. При имеющейся амбивалентности молодых женщин наиболее ярко проявляются заботы, ревность и зависть матерей или отцов в отношении дочери. Соматизирование сексуальной конфликтной ситуации с локализацией в животе очень часто наблюдается у молодых женщин, а «появление» болезни и диагноз аппендицита для всех участников конфликта – это выход из положения. Сомнительный диагноз хронического рецидивирующего аппендицита – это выход и для практического врача. Как показывает В. Hontschik, в поликлиниках чаще работают молодые врачи, которые больше склонны к энергичному лечению, включая самостоятельное решение об оперативном вмешательстве. В. Hontschik отмечает также, что в XX веке не только менструации стали появляться раньше. Изучение юношеской сексуальности показывает, что средние данные о первых гетеросексуальных контактах всё больше «молодеют». V. Sigusch (1973) показал, что девочки в возрасте 13 лет 9 мес имеют первые свидания, в 15 лет – первого постоянного поклонника, в 17 лет 9 мес – первое половое сношение. Эти показатели с тех пор всё больше сдвигаются к более раннему возрасту, молодые женщины испытывают более или менее выраженное «коллективное давление» в плане приобретения сексуального опыта. Однако этот процесс приводит самих юных женщин не только к внутренним конфликтам, но и неизбежно к конфликтам с ценностями и нормами представителей старшего поколения и к противоречиям и напряжению в отношениях с ними. Возникает вопрос, можно ли считать аппендэктомию, пребывание в больнице, отдаление от семьи и приобщение к числу больных людей только выходом из трудной ситуации. Ведь самые разнообразные психосоциальные кризы в форме соматического заболевания, по М. Балинту, попадают в сферу деятельности врача и так или иначе находят какое-то разрешение. Дети, которые перенесли тяжёлые соматические или инфекционные заболевания, после длительного пребывания в больнице чувствуют себя не ослабевшими, а, наоборот, более зрелыми и повзрослевшими. Не является ли аппендэктомия более лёгким и более дешёвым лечением этого криза, чем психотерапевтическое вмешательство?
Однако вызывает сомнение, что эта форма разрешения конфликта принесёт пользу, если имеющиеся проблемы не станут для пациента более понятными и осознанными. Скорее следует считать, что конфликтная ситуация после операции сохраняется, но в другой форме, а это при определённых обстоятельствах приведёт к необходимости другого лечения. Может возникнуть и такое положение, что разрешить конфликтную ситуацию путём операции не удастся, так как хирург не найдёт для неё показаний, несмотря на требования семьи о её выполнении. Тогда образуется «пустое пространство», в которое при благоприятных обстоятельствах может вмешаться врач с разъясняющей конфликт беседой.
Кроме прочего, и сама аппендэктомия – не пустяк. Даже при оправданных операциях у женщин нередки осложнения и повторные лапаротомии (илеус 1:100), а при ложных показаниях летальность составляет 1:400.
Данные клинических наблюдений и их анализ показывают, что за последние 10 лет количество аппендэктомии уменьшилось на 40%, количество ошибочных диагнозов – с 50 до 20%. При этом число перфораций осталось прежним.
В последнее десятилетие проводились исследования новых форм эндокринных заболеваний с их генетической, иммунной и нервной регуляцией, появились новые эффективные виды их медикаментозного лечения. Медико-психологическая задача в основном всё ещё заключается в изучении и поддержании восприимчивости больных к лечению и преодолении болезни.
Наряду с этим выявляются более дифференцированные соматопсихические проявления эндокринных нарушений. Эндокринный психосиндром, ранее описанный как неспецифический и статичный, теперь дифференцировался. В то время как прежде описывались общие изменения влечений и уровня возбудимости, а также основного фона настроения в виде его повышения или понижения, теперь упоминаются их различное развитие в разных возрастных группах и периодические колебания. Выявляются характерно окрашенные функциональные расстройства, такие, как слабость и адинамия, при гипофизарных нарушениях, замедленность при гипотиреои-дизме и т.д. Во всяком случае, при эндокринной патологии нельзя говорить о специфической соподчинённости психических симптомов. Так называемая эндокринная психология, определённая М. Bleuler (1979) как задача будущего, пытается проанализировать дифференцированные соматопсихи-ческие взаимосвязи между действием гормонов в разные периоды жизни и человеческими переживаниями и поступками.
Мы ограничимся только указанием на значение доступности к лечению в разном возрасте на примере сахарного диабета и на соматопсихические связи при гипертиреозе.
Сахарный диабет – заболевание обмена веществ, которое развивается или при нарушении секреции инсулина b-клетками островков Лангерханса поджелудочной железы и/или при относительной резистентности периферических органов к инсулину. Сегодня различают следующие типы сахарного диабета: тип 1, или инсулинозависимый сахарный диабет (ИЗСД), и тип 2, или инсулинонезависимый сахарный диабет (ИНЗСД).
Значимость психических факторов и психофизиологического взаимодействия обсуждается на трёх уровнях: как этиологически значимый фактор, как причина острых нарушений обмена веществ и как реакция на заболевание и необходимость самостоятельного лечения.
Этиология диабета типа 1 включает генетические, иммунные и инфекционные факторы (генетическая предрасположенность – вирусная инфекция – деструктивная аутоиммунная реакция), которые в итоге ведут к разрушению b-клеток. Достаточных доказательств психологической обусловленности болезни нет [R. Surwit и соавт., 1982; S. Hauser и D. Po"llets,1979; D. Сох и соавт., 1986].
Генетические факторы играют роль и при диабете типа 2, но имеют значение при этом и психические факторы, опосредованные через нарушения питания (избыточная масса тела) и недостаток движения.
Прежняя гипотеза о существовании этиологически значимой «диабетической личности» не подтвердилась [S. Dunn и J. Turtle, 1981].
Психические факторы могут прямо и косвенно влиять на уровень сахара у больных сахарным диабетом.
Имеющиеся данные свидетельствуют о том, что психические перегрузки через вегетативную нервную систему непосредственно воздействуют на уровень сахара в крови [L Pennings van der Eerden и соавт., 1990; D. Сох и соавт., 1986; V. Goetseh, 1989; G. Williams и соавт., 1988]. Baker и соавт. (1969) [цит. Waadt и соавт., 1990] смогли продемонстрировать, как в процессе интервью по поводу ранее охарактеризованного индивидуального конфликта в семье резко повысился уровень сахара в крови у сенситивного больного с лабильными обменными процессами. Во время контрольного интервью не отмечено никаких существенных изменений.
Непрямое влияние психических факторов на уровень сахара в крови у больных сахарным диабетом проявляется их податливостью. Больные сегодня сами активно участвуют в своём лечении. Ежедневный контроль уровня сахара в крови, инъекции инсулина и выполнение предписанной диеты требуют не только значительной профессиональной подготовки, которая может быть получена в стандартизованной программе обучения [М. Berger, 1984; P. Kronsbein и соавт., 1989], но и приспособления всего образа жизни к выполнению этой программы самостоятельного лечения. Психические факторы и эмоциональные конфликты могут существенно влиять на индивидуальную способность к выполнению этих процедур и рекомендаций. Возможность понимания неподатливости не должна ограничиваться оценкой объёма знаний больного или глобальной структуры его личности, но должна также учитывать субъективное значение болезни для этого больного (индивидуальный контроль лечения, модель доверия в оценке здоровья) [М. Becker и N. Janz, 1985; P. Herschbach и соавт., 1990; D. Сох и соавт., 1986; L. Pennings van der Eerden и соавт., 1990].
Больные сахарным диабетом – это хронически больные люди, которые могут тяжело реагировать на своё заболевание и лечение. Эти реакции могут быть обусловлены сознанием хронического характера болезни с острыми и длительными осложнениями (симптомы самого диабета) и необходимостью самостоятельного лечения.
Первоначальная постановка диагноза является шоком для многих больных, особенно для детей и подростков, как и для их семей. Следствием этого могут быть депрессии, расстройства самооценки и задержка развития идентификации. Данные о психопатологии у взрослых больных противоречивы [S. Hauser и D. Poliets, 1979; S. Weyerer и соавт., 1989].
Сахарный диабет связан с рядом острых и длительных осложнений. Гипо- и гипергликемии – это острые нарушения обменных процессов, которые могут стать источником не только первичных физических, но и вторичных психических осложнений (например, страх гипогликемии). Длительные неблагоприятные сдвиги обменных процессов могут приводить к тяжёлым повреждениям нервов и мелких или крупных кровеносных сосудов (макро- и микроангиопатии, невропатии). Больные обычно знают о возможности таких тяжёлых осложнений, как слепота, поражение почек с необходимостью диализа, ампутация ног. Страх перед такими поздними осложнениями – наиболее сильное и частое психическое отягощение больных.
Наряду с самой болезнью и её осложнениями ещё одним источником эмоциональных перегрузок является осознание необходимости перестройки всей жизни, подчинённой требованиям самостоятельного лечения [Р. Herschbach, 1991].
Как психические факторы влияют на лечение диабета («податливость»), так и само лечение действуют на психическое состояние, так что значение многих психических факторов при сахарном диабете следует рассматривать в плане их психофизического взаимодействия.
Если, например, возникает вегетативная невропатия, то у больного нарушается способность воспринимать соматические признаки гипогликемии (тревожное возбуждение), в связи с чем он не может своевременно принимать меры по регуляции уровня сахара в крови [F. Strian, 1988; S. Waadt и соавт., 1990).
Другой пример относится к диете. Имеются указания, что среди пациенток с булимией в «возрасте риска» (от 15 до 22 лет) сахарный диабет встречается чаще, чем в среднем среди населения. Можно себе представить, что рекомендуемое больным сахарным диабетом ограничение приёма пиши становится фактором риска развития булимии. С другой стороны, женщины, больные сахарным диабетом и страдающие булимией, как показывают клинические исследования, могут контролировать массу тела с помощью изменения режима лечения, в первую очередь преднамеренно изменяя дозы инсулина [Schweiger, 1988; S. Waadt и соавт., 1990].
Длительное лечение больных сахарным диабетом, особенно тех, которые не выполняют врачебных предписаний, является серьёзным испытанием для лечащего врача. Менторское отношение врача к больному, которое сводит причину его неподатливости исключительно к особенностям структуры его личности, может привести обе стороны только к фрустрациям. В зависимости от обстоятельств врач должен с позиций эмпа-тии (вчувствования) оценивать, какое эмоциональное значение имеет для больного его заболевание и какие внешние факторы могут препятствовать соблюдению им врачебных предписаний.
Психотерапевтические мероприятия показаны на всех уровнях психофизического взаимодействия, поскольку одно лишь медикаментозное лечение не в состоянии изменить положение больного и только способствует хронизации заболевания.
Гипертиреоз (болезнь Грейвса, болезнь Базедова) является заболеванием с усиленной продукцией гормонов щитовидной железы, которое причисляют к аутоиммунным заболеваниям.
Симптомы, течение. Наряду с известными классическими симптомами гипертиреоза (зоб, или струма, экзофтальм, тахикардия, гипергидроз, диарея при повышенном основном обмене, связанный с протеинами йод, характерное для гипертиреоза гормональное зеркало в сыворотке крови и т.д.) и общими проявлениями (потливость, уменьшение массы тела при повышенном аппетите и склонность к поносам) следует иметь в виду и частые психические симптомы: раздражительность, двигательное беспокойство, чувство слабости, утомляемость и прежде всего бессонница. Характерные внешние признаки – экзофтальм и неусидчивость – воспринимаются окружающими как «постоянный страх». Но больные не испытывают страха или ужаса. Они скорее дистанцируются от своего состояния, отмечают у себя усиленное сердцебиение, потливость, тремор, не придавая этим симптомам особого значения. Многие больные с гипертиреозом приходят к врачу поздно, и для их отношения к болезни характерно то, что они проявляют склонность крепко держаться за свою работу, не воспринимая себя больными. Наблюдателю бросается в глаза повышенная спонтанная подвижность: больные неспокойны, суетливы, постоянно в движении, в положении сидя не могут спокойно держать руки, их движения излишне стремительны. Нередко имеет место клаустрофобия, прежде всего в виде неспособности оставаться в тёплом закрытом помещении без свободы движения. Примечательна склонность многих больных к слезам, обычно внешне немотивированная, и сам больной не может объяснить причину этого. У части больных обнаруживается описанный Манфредом Блейлером (М. Bleuler) эндокринный психо-синдром_(или психоэндокринный синдром) С внутренней напряжённостью, несобранностью склонномтью к расстройствам настроения депрессивного или тревожного характера и неспособностью к концентрации внимания. Гипертириоз может протекать со струмой или без нее, с эндокринной офтальмопатией или без неё; особая форма – автономная гипертиреоидная аденома.
Эпидемиология. После сахарного диабета гипертиреоз – второе по частоте эндокринное заболевание, поражающее 1–2% населения. Женщины страдают гипертиреозом в 4–7 раз чаще, чем мужчины. В детстве гипертиреоз развивается редко, в пубертатном периоде и в последующие десятилетия – всё чаще.
Психофизиология. Эксперименты на животных показали, что в жизненных ситуациях, которые предъявляют к организму особые требования, повышается гормональная активность щитовидной железы. Благодаря секреции щитовидной железы повышается или понижается общая жизненная активность, витальность организма, причём на длительное время, в то время как гормоны надпочечников вызывают быстрое, но кратковременное повышение жизненной активности. Гормон щитовидной железы ускоряет сердцебиение, усиливает кровообращение, дыхание, процессы всасывания в кишечнике, обмен газов и энергетический обмен. Он повышает температуру тела, усиливает нервную проводимость, нервно-мышечную возбудимость, сокращает время рефлекса и повышает общую двигательную активность. Процесс мышления ускоряется, повышается внимание. При гипертиреоЗе не просто меняются отдельные функции органов, но многие функции интегрируются в направлении изменения витальности, которое в патологических формах выходит за пределы рациональной адаптации к внутренним или внешним требованиям.
С точки зрения патофизиологии представляется, что регулирующие механизмы щитовидной железы относятся к механизмам тиреогипофи-зарной регуляции и стимулируются экстрагипофизарными гуморальными факторами с тиреотропным действием, которые представляют собой аутоиммуноглобулины (LATS, т.е. длительно действующий тиреоидный стимулятор). Эти антитела связываются с рецепторными гормонами клеток щитовидной железы и вызывают увеличение продукции щитовидной железой тиротоксина и трийодтиронина. В связи с этим нормальная регуляция посредством тиреоидстимулирующего гормона в значительной мере тормозится. Поэтому становятся несостоятельными представления, что через гипоталамо-гипофизарно-надпочечниковую систему осуществляются прямые психофизиологические влияния.
Психодинамическая констеляция. Несколько десятилетий назад гипертиреоз относили к числу типичных психосоматических заболеваний [F. Alexander, 1951]. Дальнейшие клинические наблюдения и патофизиологические исследования привели к более осторожной оценке, учитывающей причинное действие психосоматических факторов. Поскольку влияния среды и их психическая переработка также играют значительную роль, представляется оправданным взгляд на двухэтапный механизм [Н. Weiner, 1977], в соответствии с которым предрасполагающие факторы могут действовать совместно с ранними детскими семейными влияниями в процессе приобретения предрасположенности. К описанной F. Alexander классической психодинамической конфигурации принадлежат ярко выраженное сознание ответственности и готовность к деятельности, которые, однако, подавляются чувством страха, проявляясь посредством контрафобий. Постоянная антиципированная (предвосхищаемая) угроза безопасности преодолевается напряжением собственных сил. Многие исследователи отмечают готовность пациентов проявлять заботу о других, например ухаживая за больными. Часто это проявляется в виде взятия на себя материнских обязанностей по отношению к младшим братьям и сестрам, что ведёт к гиперкомпенсации агрессивных побуждений и соперничества с ними. Угроза безопасности – частое явление как у взрослых, так и у детей. Для больных с тиреотоксикозом характерно, что их страхи и потребность в зависимости могут проявляться не прямо, а косвенно, в виде принятия на себя ответственности и контрфобическо-го отрицания.
Пациентка 24 лет, незамужняя женщина, очень одаренная, в школьные годы проявляла большие способности. Была очень трудолюбивой, никогда не отлынивала от дел. Ее мать была учительницей, «интеллигентной и красивой женщиной» Родители очень гордились своей дочерью Пациентка, очевидно, испытывала чувство соперничества с матерью. но никогда его не проявляла. Когда ей было 20 лет, она вынуждена была прервать учебу, чтобы ухаживать за своей умирающей матерью и двумя младшими сестрами. Она поддерживала семью материально и пыталась продолжать учебу, что ей удалось, несмотря на смерть матери, заботы о младших сестрах, денежные затруднения, а также на свое заболевание. Она была в высшей степени самодостаточна, честолюбива, вытесняла свои женские потребности, чтобы достичь интеллектуальных целей и укрепить свою материнскую роль в отношении младших сестёр [Ham и соавт., 1951]
Более чем у 1/3 больных с гипертиреозом обнаруживается выраженная контрфобическая установка.
Контрфобические черты констатируются более чем у 2/3 больных, отрицание и вытеснение страха – более чем у 1/3 больных. 4/5 больных обнаруживают на протяжении всей жизни стремление непрерывно добиваться успеха, чувство долга в отношении своих занятий и работы, что доводит их иногда до истощения. У женщин отмечается повышенная потребность вывести детей в люди, а если удастся, то ещё и усыновить кого-либо.
Пациентка 53 лет, старшая дочь из 8 детей в семье Родила 4 детей, хотя «никогда не пережила никакого сексуального удовлетворения» У неё всегда были «какие-нибудь нахлебники в доме» и, несмотря на внезапное заболевание (тиреотоксикоз), она до последнего времени воспитывала двоих приемных детей За последние 1 5 лет у нее перебывало в доме 1 5 приемных детей В среднем дети жили у нее по 9 лет. Ее муж всегда был против этого и говорил, что она болеет из-за них Ее собственная история жизни также примечательна. Больная вспоминает свое детство как постоянную борьбу за выживание, когда каждый год в доме появлялся новый ребенок и в банный день она не могла пойти в школу.
Как и при всех психосоматических заболеваниях остаётся нерешён-ным вопрос, почему больные реагируют на высокие требования жизни не регрессом и пассивным уходом, а наоборот, таким форсированием усилий. Это вопрос о психофизической предрасположенности и о том, как она формируется под влиянием наследственности и условий существования в раннем детстве.
Этиология. Учащение заболеваний щитовидной железы и близнецовые исследования показывают значение наследственного фактора. Остается открытым вопрос, проявляется ли у всех больных предрасположенность к манифестации этой патологии в зрелом возрасте в рамках независимого от внешних условий автономного процесса. В целом, однако, остаются сомнительными прежние представления о психотравмирующей обусловленности болезни в связи с острыми эмоциональными потрясениями, жизненными трудностями, страхами и т.д. Следует исходить из того, что специфические психические нагрузки, которые имеют место к моменту развития заболевания, предполагают уже предрасположенность личности и наличие к этому времени соматической предрасположенности к заболеванию.
Важным является прежде всего соматопсихический аспект, показывающий, как меняются под влиянием лечения готовность к деятельности и подсознательная отвергающая страх контрфобическая установка. Отмечающиеся в острой фазе болезни беспокойство, возбуждение и боязли вость постепенно исчезают после устранения тиреогенного повышенного обмена веществ, так же как и аффективная лабильность, повышенная чувствительность к жаре, импульсивность. Это свершенно очевидное для окружающих изменение нередко переживается больным как утрата. Больные жалуются на потерю инициативы, снижение трудоспособности и дисфорию вплоть до депрессивных расстройств. Эутиреоидное состояние расценивается ими как ограничение деятельности и функциональных возможностей «Я» [F. Bahner, 1968].
Диагноз и дифференциальный диагноз. Ранее все случаи острых состояний страха и тревожно-истерических развитии рассматривались в рамках диагноза гипертиреоза. С тех пор как вместо неточной оценки показателей основного обмена начали использовать более достоверные методы, такие, как определение гормонов щитовидной железы (Т3, Т4) и тиреотропного гормона (тиреоидстимулирующии гормон, повышение уровня тиреоидстимулирующего гормона и тиреотропин-рилизинг-гор-мона) в крови, диагноз гипертиреоза обосновывается более надежно. Этот диагноз теперь ставят реже, чем 20 лет назад, так как стало возможным отграничение невротических заболеваний.
Терапия. Даже при хорошем состоянии щитовидной железы при ги-пертиреозе и полноценной субституции психопатологическая симптоматика (депрессии, неуравновешенность, расстройства сна) может сохраняться. Причиной этого может быть то, что при слегка повышенном уровне гормонов в крови больные чувствуют себя активными и оживлёнными, а при нормальном уровне воспринимают свое состояние как пассивно-апатическое, безынициативное и склонны к депрессивным реакциям. И наоборот, при гипотиреозе многое из того, что ранее не представлялось как проблема, теперь переживается как конфликт. Врачебная беседа в сочетании с правильно проведенной психотерапией может наряду с переработкой конфликтной ситуации подавить существующую в данный момент психопатологическую симптоматику. Последняя большей частью связана с переживаиями взаимоотношений в семье и на работе, с вопросом переключения на новый уровень активности. Изучая кризисные ситуации и характер болезни, можно помочь больному выработать такой образ жизни и такое отношение к здоровью, которые не заключали бы в себе никакого риска возобновления болезни. Эта задача врачебной психотерапевтической тактики подобна таковой при многих других психосоматических и соматопсихических заболеваниях.
Большая психотерапия, об успехах которой сообщали ранее отдельные психоаналитики и психиатры [F. Alexander, 1951; М. Bleuler, 1954], сегодня уже не может иметь никакого практического значения!
(отделение интенсивной терапии, отделение реанимации, проведение диализа, трансплантация органов)
Острые и хронические тяжёлые заболевания и возможности медико-технической помощи для спасения жизни в экстремальных ситуациях ставят перед больными, врачами и обслуживающим персоналом ряд психологических проблем, которым в последние годы уделяется всё больше внимания. В психологическом и ролевом аспектах интенсивная терапия демонстрирует воплощение классической роли больного и взаимоотношений врача и больного: пациент становится объектом врачебной '. деятельности. Серьёзность ситуации определяет разделение ролей, вызванное необходимостью быстрой и в то же время осмотрительной деятельности. Чтобы иметь возможность действовать, врачи и медицинские сестры должны отодвигать свои чувства на задний план. Эти необходимые установки бессмысленно «патологизировать», используя для их описания такие понятия, как «защита» и «вытеснение». Больной должен быть уверен в компетентности врача и безотказности аппаратуры. Однако практика показывает, что у каждого из участников этой во многом экстремальной ситуации возникают свои характерные трудности.
Знание больного с острым тяжёлым заболеванием об угрозе его жизни, наличие и его зависимость от таких аппаратов, как аппарат искусственного дыхания, инфузионные установки и мониторы, диализные аппараты и т.д., оказывают большую помощь, но одновременно несут в себе и новые заботы. В этой ситуации нельзя упускать из виду личность больного, его субъективные переживания и внутреннее состояние, которые могут оказать решающее влияние на течение болезни, идёт ли речь об уравновешенном, активном и контактном человеке, который приучен справляться с трудными ситуациями, или о пассивном больном, который зависит от других людей и не может выразить свои чувства. Может ли он освоить свою новую роль больного, переносить боль, изоляцию на какое-то время? Так же, как и наличие собственных резервов, которые заложены в самой личности, важно иметь поддержку со стороны семьи, коллег по работе, разделяющих с больным его трудности; в противном случае он остаётся в ситуации полной изоляции один на один со своей болезнью.
Утрата сознания целостности, единства собственного тела и полная зависимость от нового и чуждого окружения, в котором больной должен играть пассивную и беспомощную роль, приводит к характерной патологической реакции, называемой синдромом отделения интенсивной терапии. Но это не единое, чётко обрисованное психическое состояние. Наряду с многими понятными тревожными и депрессивными реакциями описывают в первую очередь органические мозговые поражения с преходящими и обратимыми нарушениями сознания и состояниями спутанности. Примерно в 50% случаев эти нарушения наблюдаются в первые дни после больших операций на сердце.
Взаимодействие врача и больного необходимо ещё и потому, что лечение в экстремальных ситуациях сегодня проходит под знаком использования достижений технической медицины, аппаратуры, т.е. при наличии и мощном влиянии чего-то третьего.
Теперь чётко определено, что последний и надёжный критерий для констатации факта смерти может быть получен только с помощью сложного аппаратного исследования: из 12 критериев смерти, которые обсуждаются в связи с реанимацией и трансплантацией органов, последним и решающим критерием считается прекращение активности мозга, что может показать только электроэнцефалографическое исследование. При восстановленном дыхании решающим является повторная ЭЭГ, через определённый промежуток времени констатирующая восстановление активности мозга. Такая же процедура необходима при трансплантации органов.
В связи с этим ситуация определяется возможностями и исправностью аппаратуры. У больного и у медицинской бригады возникает чувство неуверенности, если в системе что-то не срабатывает или если в каком-то аппарате обнаруживается дефект. Даже тяжелобольные, находящиеся в отделениях интенсивной терапии или в наблюдательных палатах, понимают значительно больше, чем думают врачи и медицинские сестры. Больной наблюдает за всем, и уверенность к нему возвращается только после починки аппарата. Больные в отделениях интенсивной терапии бывают обеспокоены, если в медицинской бригаде появляется новый участник, неопытный в обращении с аппаратурой.
Помощь и возможности этого третьего фактора, т.е. аппарата, в отношении соматических функций не должны означать признания в беспомощности перед всем остальным, что избавляет от смерти и что в конце концов связывает врачей и медицинских сестёр с больным.
Но даже при всей деловой активности медицинской бригады больной всегда думает о смерти. Ведь показатель летальности в отделениях интенсивной терапии достигает 50%! В этой ситуации вопросы общения с больным также приобретают особенно большое значение. Особая атмосфера отделений интенсивной терапии и наблюдательных палат, готовность персонала и всей медицинской бригады общаться с больным, давать ему необходимую информацию также очень важны. Они влияют на настроение больного, на его самочувствие и тем самым на уровень его психофизической сопротивляемости, а также на само течение болезни. Во многих случаях этому придаётся решающее значение: больные, которые получают перед анестезией детальную информацию об этом, нуждаются в меньшей дозе наркотического вещества, а в послеоперационном периоде могут получать вдвое меньше обезболивающих средств, чем те, которые этой информации не получили. Информация позволяет им по сравнению с контрольной группой лучше осуществлять «печальный труд», т.е. соответствующую внутреннюю работу с болезнью, которая всегда ведёт к ограничениям.
В оценке болезни со стороны больного может преобладать познавательный или аффективный компонент. Его реакция может представлять собой защиту, адекватную ситуации болезни, но она может быть и ошибочной, и тогда она обусловливает поведение, не способствующее успешному лечению. Ниже приведены наиболее важные виды таких реакций.
Определённый возврат к самому себе, сохранение энергии, исключение посторонних, не касающихся болезни вопросов могут стать формой продуктивного сотрудничества пациента с врачом и оценки им собственного состояния. В. Вайцзеккер определил это как работу пациента со своей болезнью. Но это может привести к выраженной регрессии на уровень детской зависимости и требовательности с ипохондрической и » жалостливой сверхозабоченностью. Эта регрессивная тенденция к самоизоляции и самоозабоченности отрицательно влияет на соматическое состояние.
Такой регрессивный и к тому же тяжёлый и требовательный больной, является проблемой не только для отделения интенсивной терапии, но и для любого другого отделения. Он требует много времени и сил персонала, провоцирует его отрицательные реакции.
Больной с язвенным колитом 18 лет, рабочий, реагировал на выписку своего соседа по палате, к которому очень привязался, тем, что улегся в постель и почти не покидал её. Он доставал себе такую пищу и напитки, которые ему были противопоказаны. Этим он провоцировал врачей и медицинских сестёр усилить заботу о нем, хотя их старания в силу его (эгоцентричности и неблагоразумного поведения оказывались напрасными. Через несколько дней он начал жаловаться на боли во всём теле, особенно в животе. У него возникли лихорадка с обострением болезни вплоть до токсикоза, что чуть не привело к оперативному вмешательству. Лишь общими усилиями медицинских сестер, врачей и соседей по палате удалось сблизить его с новым больным, и когда он к нему привык, его регрессивное поведение прекратилось. За этим последовало улучшение соматического состояния.
Ухудшение состояния или смерть соседей по отделению актуализируют угрозу смерти, особенно у больных с заболеваниями почек. Понятно, что больной человек в экстремальной ситуации не может долго сопротивляться чувству непосредственной угрозы жизни и что он сосредоточивается на своём нынешнем состоянии, актуальных жалобах, прогнозе на ближайшее время. Но у некоторых больных встречается полное игнорирование того, что они тяжело больны, и они проявляют неадекватные эйфорические реакции. Опасности болезни они подавляют силой воли: «Я не хочу об этом думать»; «Когда эти мысли появляются у меня в голове, я их быстро прогоняю». Игнорирование касается как самой болезни, так и связанных с ней проблем и забот: «Не поймите меня неправильно. Меня вообще не занимает то, о чём мы говорим». A. Verwoerdt (1972) указывает, что такое отрицание часто проявляется в речи. При некоторых обстоятельствах оно может принимать агрессивный и мятежный характер протеста и быть саморазрушительным. Если подобные состояния затягиваются на длительное время, следует подумать об их психотическом генезе.
Особенно частая форма отрицания, с которой может встретиться врач, – рационализирована. Ситуация часто бывает парадоксальной: в то время как врач часто сталкивается с трудностями убеждения больного в наличии у него невротического или психосоматического заболевания с участием психических факторов, здесь он обнаруживает слишком быстрое согласие. У опытных психосоматиков это обычно вызывает недоверие и настороженность.
Больная 40 лет получала лучевую терапию после полостной операции. У неё развился некроз кишечника, она была в тяжёлом состоянии, с трудом могла принимать пищу. По ее просьбе к ней был приглашён психотерапевт, которому она рассказала о своём тяжёлом семейном положении, вызванном её болезненным состоянием. Ни о развившемся заболевании, ни о неудачной операции, о которых врач ей рассказывал, она не упомянула ни единым словом.
Такие рационализирующие смещения могут касаться и других, банальных воздействий. Так, боли и другие неприятные ощущения, вызванные метастазированием опухоли или распространением болезненного процесса, могут объясняться больными простудой, нарушениями диеты, расстройствами функции кишечника.
Среди аффективных реакций при острых состояниях на первом месте стоят приступы страха. Внезапное ухудшение состояния, внутреннее кровотечение, которое приводит к шоку, несчастные случаи, переживаемые при ясном сознании, могут привести к реакциям типа паники. Иногда больной решает покончить с этим, предпринимая суицидальные попытки.
Особенно часто это наблюдается в отделениях диализа. Суицидальные попытки у больных, находящихся на диализе, отмечаются в 400 раз чаше, чем в целом среди населения. В связи с выраженной зависимостью от окружающего мира, от семьи и в первую очередь от неопределённого по времени и дорогостоящего аппаратного лечения у них наблюдаются чувство вины и склонность к самоупрёкам. Гнёт зависимости от аппарата, однообразная диета с ограничением жидкости дли многих больных непереносимы. У них могут происходить импульсивные срывы в форме эксцессов с едой и питьём, что может привести к летальному исходу. При некоторых депрессивных реакциях на первом плане стоят ипохондрические телесные фиксации жалоб как эквивалент эффективности. При потере какой-либо части тела после ампутации часто возникают расстройства настроения, имеющие характер реакции печали. Такая реакция возникает после начального эмоционального шока, но если операция прошла успешно, то происходит обращение к новым целям, задачам и видам деятельности.
Для врачей и медицинского персонала возникает опасность слишком поспешно определять эти типичные психические реакции на острые и хронические болезненные состояния терминами психопатологии, обозначая их как «истерия», «депрессия», «регрессия», «невроз» или просто говоря о «тяжёлых пациентах». Не следует расценивать эти реакции больных как проявление психического заболевания и отказываться от попыток понять их. Так называемые нормальные и психологически понятные реакции на экстремальные ситуации болезни и психология «нормальных» больных врачам во многом неизвестны.
От психологически понятных реакций диагностически необходимо отграничивать изменения, обусловленные органическим поражением мозга. Они включают преходящие и полностью обратимые состояния помрачения сознания, снижение интеллекта, аффективные изменения маниакального или депрессивного характера, галлюцинаторно-параноидные синдромы и выраженные органические психозы. Наблюдаются также амнестические синдромы, т.е. потеря памяти и ориентировки, впоследствии полностью восстанавливающиеся. В этих случаях говорят об обратимых проявлениях преходящего органического мозгового синдрома. Такие проявления наблюдались в первые годы применения новой операционной техники почти в 50% случаев, прежде всего при операциях на сердце. Но они нередко наблюдаются и при интенсивной медикаментозной терапии лейкемии и других онкологических заболеваний и при тяжёлых травмах, отравлениях, операциях и других состояниях в отделениях интенсивной терапии.
Для врача и обслуживающего персонала тяжелобольной – это большая нагрузка не только в смысле затраты времени, но и вследствие длительного общения с человеком, у которого возникла угроза жизни и который полностью зависит от них, от их способностей и участия. Ответственность за жизнь и смерть человека часто ведёт к особым обязательствам врача и медицинского персонала. В их распоряжении имеются особые средства, в критических ситуациях они работают на пределе своих сил. Это может в свою очередь вызывать у персонала представление о своей элитарности, о том, что по сравнению с их задачами и их ответственностью то, что делают другие, менее важно. Вопросы больных, критика посторонних лиц ими сразу же отвергаются как некомпетентные и мешающие им сосредоточиться на своих задачах.
У врачей и обслуживающего персонала можно наблюдать следующие типичные реакции.
1. Больные воспринимаются как излишне требовательные, создающие неудобства, они не только чрезмерно притязательны, но и неблагодарны, склонны ворчать по любому поводу. Поведение больных с их жалобами, назойливостью или даже агрессивностью вызывает только неприязнь. Врач реагирует на это укоризной и негативным аффектом.
2. Реакция на требовательность и поведение больных может проявиться у медицинского персонала эмоциональным безразличием. Врачи могут с достаточными основаниями ссылаться на нехватку времени, предпочитая заниматься «более важными делами», чем посещение тяжелобольного. В результате происходит обеднение информационных личных контактов, которые так важны для больного и его поддержки.
3. Врачи и медицинские сестры, склонные к самопожертвованию, не мыслят себе личной жизни вне своих профессиональных обязанностей, склонны к реакциям застревания, когда они полностью идентифицируются со своими обязанностями, что не может продолжаться долго. Дело доходит до отчаяния, а при неоднократных тяжёлых случаях с летальным исходом наступает реакция истощения. Следствием этого являются частые больничные листы и постоянная смена врачей и медицинского персонала в отделениях, в которых они сталкиваются с подобными проблемами. Наряду с увеличением числа врачей и медицинского персонала в отделениях интенсивной терапии с более тесным отношением больной-медицинская сестра– врач в больших клиниках, несомненно, полезна система ротации персонала в рамках усовершенствования. Необходимо также на собраниях врачей и обслуживающего персонала таких отделений обсуждать возникающие трудности и устанавливать гармоничные и направленные на сотрудничество отношения в коллективе.
Можно ли представленные здесь общеврачебные обязанности ведения больного, в том числе беседы с ним, связывать с понятием психотерапии? Нужно ли её при определённых обстоятельствах перекладывать на специалиста? Для беседы с тяжелобольным пациентом отделения интенсивной терапии или для успокоения отчаявшегося больного раком психиатр и психотерапевт как профессиональный утешитель некомпетентны.
Попытка врачей переложить на других свои обязанности приводит к обеднению профессиональной врачебной деятельности. Желательно, чтобы общеврачебная обязанность в виде бесед и ведения больного не перекладывалась на представителей других профессий – психологов, психотерапевтов, священников и т.д. Лечащий тело больного врач является для него самым важным лицом, от которого он находится в самой сильной зависимости. На практике, однако, несомненно то, что врачи и медицинские сестры, постоянно испытывающие нехватку времени, вынужденные принимать срочные решения и проводить необходимые мероприятия, нуждаются также в сохранении определённой дистанции в отношении личности и эмоциональных реакций больного, чтобы иметь возможность выполнять свои обязанности. Установка на личностные и психологические параметры потребовала бы перестройки всего лечебного подхода. Чтобы реализовать такую перестройку, было рекомендовано создание так называемых групп Балинта. Это круг общения, состоящий из врачей, медицинских сестёр и обслуживающего персонала под руководством психотерапевта, в котором становится возможным с помощью специалиста, устанавливающего психологическую перспективу, разоб- ' раться в собственных эмоциональных реакциях. Нехватка времени, а часто и профессиональная позиция консультанта-психолога, который недостаточно знаком с этой сферой деятельности, существенно осложняют дело.
Сначала необходимо установить хороший личный контакт с больным и закрепить эту связь. Необходимо рассказать ему в общих чертах о его болезни и состоянии, о возможностях лечения, а также об опасностях и трудностях, которые могут возникнуть. Причина того, что врач этого не делает, нередко заключается в его стремлении остаться при своей точке зрения, а не обсуждать её. Информированные больные будут по-своему оценивать правильность диагноза и лечения, а также качество врачебной деятельности. Что означает информированность для больного? В первую очередь устранение или хотя бы ослабление чувства неопределённости. На практике это ведёт к тому, что сотрудничество с больным возрастает, преодолевается опасность изоляции, безнадёжности и сохраняется установка на повседневные нужды.
Так называемое просвещение больного, т.е. соответствующая информация о причинах его состояния, прогнозе, возможностях предстоящего лечения, стало сегодня психологически и юридически сложной проблемой. 50 лет назад правилом врача и официальным требованием было никогда не сообщать больному диагноз, например, при онкологическом заболевании, а сегодня врачи с гордостью сообщают: «Мы ему всё полностью объяснили». Эти изменения, которые следует объяснять скорее духом времени, чем лучшим терапевтическим подходом, могут вызвать у многих больных душевное ожесточение. Больному следует сообщать только то, что он сможет понять и перенести; врач должен понимать, что и в какое время больной хочет и должен услышать, а что нет. Но легко ли это сделать, если состояние больного определяется остро возникшим заболеванием и настоятельной необходимостью срочного вмешательства? Что можно сказать 70-летнему мужчине, который после инфаркта миокарда находится в шоке, испытывает боль и страх и должен готовиться к тромболитическому лечению? Что сказать ему о частоте мозговых и других кровоизлияний в его возрасте? Не будет ли бесчеловечно и неэтично сообщать ему об этом? В США, где нарастает лавина жалоб на врачей, возникла угроза полного разъяснения больному характера его болезни, что наряду с защитой врачей приведёт к обременению больных.
Сотрудничество больного с врачом, его готовность следовать всем предписаниям, его податливость зависят от той информации о его болезни, которую он получает от врача. Исследования, проведённые в США, и эмпирические наблюдения М. Davis (1968) показывают, что удовлетворительное следование врачебным предписаниям, в частности, в отношении приёма медикаментов коррелирует с информированностью больного, которая в свою очередь зависит от разъяснений врача. То же самое относится и к матерям: будут ли они выполнять предписания врача в отношении своих детей или нет. Наблюдения, проводимые в течение 30 лет, показывают, что большая часть врачей именно в отношении тяжелобольных с наличием угрозы их жизни склонна не давать им информацию. В связи с этим лишь 14% больных полностью информированы о целях клинического обследования, 50% –не полностью, а остальные ничего об этом не знают [L. Ргааги А. Seligman, 1957]. Эта установка на сегодня, несомненно, не соответствует действительности. Например, в упаковках медикаментов прилагаемая аннотация информирует больных столь детально и юридически взвешенно, что это часто приводит к новым трудностям и отказу от лечения. Тем более для ряда больных настоятельно требуются целенаправленные беседы, которые устраняют эти заботы и опасения.
Личная привязанность больного к определённой медицинской сестре, к врачу, который приходит в определённое время, очень важна именно в отделении интенсивной терапии, где обычно наблюдается частая смена персонала, что ставит под сомнение возможность прочных, длительных и непрерывных отношений. Нередко в отделении работает только один врач, который приходит ежедневно в одно и то же время и имеет мало времени для беседы с больными. Он обладает малой информацией о больных, которые не знают сути своих проблем, но нуждаются в этом.
Врачи и медицинские сестры, которые занимаются тяжелобольными в отделениях интенсивной терапии, нуждаются в свою очередь в поддержке и общей ориентировке. Персонал таких отделений выполняет чётко дифференцированные задачи, т.е. каждый несёт ответственность за свой участок деятельности. Обычно в этих отделениях в группе сотрудников устанавливаются тесные связи. Общие тяжёлые обязанности'порождают доверие и групповую солидарность. Однако здесь имеется значительная текучесть персонала, так как работают там непостоянно. Конференции медицинских бригад с участием обслуживающего персонала, на которых обмениваются опытом, полезны как персоналу, так и (косвенно) больным. Они не только улучшают обмен информацией, но и способствует изживанию конфликтов и противоречий. Разноречивая информация, получаемая от разных врачей, и расхождения в разъяснениях врачей по сравнению со сведениями медицинских сестёр оказывают очень неблагоприятное влияние на больных.
Термином «рак» (карцинома, малигнома, неоплазма) обозначаются злокачественные формы клеточного роста или увеличение числа клеток, которое происходит автономно и обнаруживает деструктивно-инвазив-ный или метастатически распространяющийся рост.
Эпидемиология. Каждый третий человек заболевает, каждый пятый умирает от рака. Налицо очевидное абсолютное увеличение заболеваемости. В будущем от рака будет умирать каждый четвёртый человек, если не будут найдены пути его профилактики и лечения. По новейшим наблюдениям, нарастает заболеваемость не всеми формами рака и не у всего населения в равной мере, что может свидетельствовать о формировании неких специальных защитных сил против заболевания. Это происходит не только вследствие увеличения продолжительности жизни, но и благодаря влиянию ряда известных и неизвестных факторов. Поражение органов и виды клеток, подвергающихся раковому перерождению, имеют различия в зависимости от особенностей культуры и эпохи; обусловленность этих различий изучена лишь частично. Так, французы в Нормандии чаще заболевают раком органов пищеварения, что зависит от привычек в еде и питье (например, употребление кальвадоса). Далее по степени частоты следуют рак лёгких у мужчин, рак половых органов и молочной железы у женщин, рак кожи, онкологические заболевания кроветворной и лимфатической систем. Однако частота рака лёгких в отношении как заболеваемости, так и смертности во всех возрастных группах, в том числе и у женщин, возрастает. Даже у детей на втором месте после несчастных случаев по смертности стоит рак, особенно лейкозы и опухоли мозга.
Средняя продолжительность жизни у людей в странах Запада в 1850 г. составляла около 30 лет, через 100 лет – около 60 лет, а сейчас – около 70 лет. Вероятность заболевания раком повышается также с возрастом.
Этиология. Известен ряд «возбудителей» рака: физические (например, ионизирующее излучение) и химические (например, смолистые вещества при курении сигарет, способствующие возникновению рака бронхов и мочевого пузыря, продукты обмена плесневых грибов – афлаток-сины, вызывающие рак печени) вредности, генетические факторы, которые участвуют в развитии некоторых форм рака, а также вирусы рака, которые могут интегрироваться в качестве паразитов в клетках. Кроме того, некоторые естественные или синтетические гормоны (например, стильбэстрол) могут оказывать провоцирующее развитие рака действие. Новый аспект для дискуссии возник после установления факта, что состояние иммунной системы человека влияет на усиление или ослабление злокачественного роста. От уровня сопротивляемости собственной защитной системы организма зависит, переступят ли порог роста раковые клетки, которые возникли в организме и находятся в нём в латентном состоянии. У 36% мужчин, достигших 45 лет, имеются раковые клетки в предстательной железе, и они в последующие годы увеличиваются в числе и размерах. Возникнет ли у них впоследствии заболевание раком, зависит от ряда известных и неизвестных факторов. Иммуносупрессор-ное лечение при пересадках органов, которое понижает активность иммунной системы, оказывает также канцерогенное влияние, так как ослабляет защитные силы организма и может способствовать возникновению рака и раковому росту. Если принять концепцию о специфическом или неспецифическом снижении защитных сил под влиянием психических нагрузок, стрессов, то она может стать исходным пунктом психофизиологических гипотез и понимания многофакторной этиологии болезни.
Психофизиологические эксперименты с помощью онкогенных вирусов Бипнера, участвующих в развитии рака молочной железы, проводились на крысах. Инфицированные крысы, находившиеся в состоянии стресса, заболевали раком через 400 дней в 92% случаев, а животные контрольной группы, находившиеся в состоянии покоя, – только в 7%. D. Hoist (1991) сообщил об экспериментах на тупайях – млекопитающих размером с белку, относящихся к семейству полуобезьян отряда приматов. Они обитают в Юго-Западной Азии, живут парами на территории, которую ревностно охраняют от чужаков. Если в лаборатории в одну клетку поместить две мужские особи, то они начинают драться друг с другом и уже через несколько минут определяется победитель. Но не все самцы тупайи реагируют на ситуацию проигрыша одинаково. D. Hoist различает две группы проигравших: субдоминантные и субмиссивные. Субмиссивное животное производит на человека впечатление апатичного, депрессивного. Оно забивается в угол клетки, не чистится, его шкур-ка становится растрёпанной. Редкие атаки победителя оно переносит без сопротивления. У этих животных кора надпочечников выделяет больше гормонов. Уже через 10 дней концентрация этих гормонов в крови повы-шается в 4 раза по сравнению с начальной. В результате мускулатура ослабевает, раны заживают хуже; сопротивляемость организма животного по отношению к возбудителям болезни, его иммунная система недо-статочны. Длительный «пассивный стресс» имеет следствием наруше-ния, возникающие на почве пониженной сопротивляемости организма, а также повышенную заболеваемость раком. Субмиссивные побеждённые животные всегда умирают через 2–3 нед. Субдоминантные животные реагируют повышенной активностью. Животное следит за действиями победителя и избегает возможного нападения или защищается. У него выделяется больше гормонов мозгового слоя надпочечников, сердцебиение усиливается, артериальное давление повышается. Высокий гормональный уровень сохраняется и ночью, когда животное спит в своём убежище. Постепенно у него развиваются поражение сердечно-сосудистой системы, повышение в 2 раза уровня холестерина в крови. Такой «активный стресс» постепенно повреждает сердечно-сосудистую систему. Но эти животные, как правило, живут лишь несколько недель. D. Hoist считает, что в обозримом будущем аналогичные данные можно будет получить у людей, поскольку социальные и психические факторы участвуют в формировании всех болезней цивилизации. Отчётливо выявляется тенденция к возобновлению концепции существования двух типов – А и В, описанных при заболевании сердечно-сосудистой системы и повторно выделенных для характеристики переработки пациентами онкологического заболевания [L. Temoshok и В. Fox, 19841.
Психические и психосоциальные факторы. Современное понимание многофакторной обусловленности возникновения рака больше оставляет открытых вопросов, чем даёт на них ответов. Психосоматические исследования далеки от того, чтобы решить эту многопрофильную проблему. В потоке исследовательских проектов психосоматические исследования по своему объёму и затратам стоят в конце. Однако тема «психика и рак» привлекает сейчас большое внимание общественности, тогда как раньше онкологическое заболевание было понятием, не связанным с личностью и жизненными обстоятельствами; этот процесс понимали как протекающий фатально, только как патологический процесс роста клеток.
Тщательно методически выполненное проспективное исследование было проведено R. Shekelle (1981). В течение 1957–1959 гг. соматически и с помощью психологических тестов (MMPI) были обследованы 2020 здоровых людей. Через 17 лет катамнестическим исследованием было охвачено 95% от исходного количества обследованных. Смертность от рака составила 4,1%. У заболевших раком выявлено, что при первичном обследовании у них были повышены показатели шкалы депрессии. Результат соответствовал случайной вероятности (Р < 0,001). Другие факторы риска (возраст, курение, злоупотребление алкоголем) существенно не различались. Депрессивные симптомы нельзя было объяснить сома-топсихическими проявлениями уже имевшегося, но ещё не диагностированного к моменту обследования рака: смертность в первое пятилетие была не столь велика, как в третье.
Влияют ли психические факторы на течение ракового заболевания? Американский онколог Rogentine (1979) наблюдал за больными с мела-номой II стадии с поражёнными лимфатическими узлами. Сначала больные во время различных курсов соматического лечения были обследованы психологически в плане их «реакций приспособления». При этом с помощью опросника устанавливали, воспринимали ли больные заболевание как больший или меньший недуг, отвергали ли они его и эмоционально обесценивали или проявляли сильные эмоциональные реакции.
Сильно эмоционально реагировавшие больные через год проявили меньшую склонность к рецидивам, чем реагировавшие путём отвергания и защиты, которые, казалось бы, приспосабливались к болезни без затруднений (Р < 0,001). Однако оказалось также, что для прогноза имеет значение число поражённых метастазами лимфатических узлов во II стадии болезни: при наличии более 7 поражённых узлов корреляция с реакциями приспособления перестаёт быть очевидной. Некоторые авторы подчеркивают, что они не смогли найти биологического или психосоматического объяснения этих связей с реакциями приспособления, в частности, в плане причинно-следственных связей.
L. Temoshok и В. Fox (1984) в дополнение к наблюдениям М. Friedman и R. Rosenman (1959) описали типы переработки меланомного заболевания А–С, которые различаются по качеству преодоления болезни (от А к С качество снижается). Обширные исследования (например, Temoshok и соавт., 1983) смогли, кроме прочего, показать, что больные с типом переработки С отличаются от остальных не только потерей времени перед первым посещением, но и подавлением отрицательных эмоций («дис-форических эмоций»). И то и другое коррелировало со временем выживания и/или частотой рецидивов.
В последнее время, особенно в связи с улучшением результатов лечения и в связи с этим с увеличением продолжительности жизни больных, стали больше уделять внимания проблемам качества жизни после онкологического заболевания. Полученные данные пока служат лишь для создания гипотез и нуждаются в проверке с помощью проспективных исследований. Они свидетельствуют также о многих, отчасти неизбежных методических погрешностях (например, проблемы подбора или отсутствия контрольных групп, выпадения дат или ошибочные воспоминания) при ретроспективном опросе. По данным A. Sellschopp (1990), социальные факторы в отличие от психических (например, описанных как характерные для «раковой личности») имеют намного большее значение для качества выживания, чем это считалось до сих пор (профессиональная стабильность, постоянство взаимоотношений). В качестве ситуаций, вызывающих заболевание, у женщин с раком шейки матки в прогностических (т.е. посвященных оценке психических данных до установления диагноза, например, посредством биопсии) работах были описаны отягощающие жизнь изменения в результате смерти близкого человека или других потерь, пережитых в преддверии заболевания, а также реакции безнадёжности и полного отказа от своих интересов [A. Schmale и V. Iker, 1969]. Сходные ситуации описаны у женщин с раком молочной железы и у мужчин с раком бронхов. Эти гипотезы не подтверждены, однако, другими исследователями, которые не нашли у больных раком никакой разницы по сравнению с контролем в травмирующих событиях в преддверии болезни. В методическом плане следует иметь в виду, что достаточно часто имеют место предчувствие правильного диагноза рака и выраженная психическая реакция на это. В гинекологической клинике 2/3 женщин, опрошенных перед биопсией молочной железы, правильно определяли свой диагноз [Schwarz, 1985]. В процессе клинического наблюдения и ухода за больными, перенесшими операцию по поводу рака молочной железы, у молодых женщин уже в детстве чаще отмечались трудности в связи с утратой объекта и обусловленные этим страхи. Показано, что у более молодых больных отчётливее проявляются психические и психосоциальные влияния [Н. Becker, 1979]. Все исследования жизненных трудностей, способствующих развитию болезни, затрудняются тем обстоятельством, что момент возникновение и линию развития заболевания, например рака молочной железы, пока определить невозможно [Fournier и соавт., цит. Н. Becker, 1979]. Часто указывают на то, что в соответствии с употребляемой шкалой оценок J. Holmes и R. Rahe многие события жизни могут рассматриваться и как следствие, и как предвестники заболевания. Предположение, что должна существовать связь между определёнными перегрузками и личностью больного, основано на данных наблюдений за людьми в экстремальных ситуациях (в концлагерях, тюрьмах), у которых не было никаких указаний на повышенную частоту заболевания раком.
В рамках личности риска у женщин с предрасположенностью к раку молочной железы описывается неспособность проявлять свои чувства и изливать свой гнев. Эти женщины обычно более приспособлены к жизни и склонны к гармонии отношений. В прогностических исследованиях в то же время описана группа молодых женщин, склонных к экстремальным взрывам чувств (Greer и Morris). Сходные данные получены при раке бронхов, толстой кишки, лейкемиях и раке шейки матки. Женщинам, которые после обследования цитологическим методом Папани-колау 2 или 3 раза поступали в клинику для диагностического выскабливания полости матки, перед ознакомлением их с диагнозом предлагался тест Роршаха. У женщин, у которых диагностировался рак, отмечались сниженная способность к фантазированию с редуцированием ответов по поводу форм и цвета, уменьшенное число толкований образов, а в опросниках такие больные обнаруживали признаки, указывающие на разочарование, пустоту и чувство, будто они отделены от других людей стеклянной стеной. Однако необходимо уточнить, не являются ли эти данные соматопсихическим проявлением злокачественного соматического заболевания, которое манифестирует подпороговым депрессивным состоянием. Многие авторы этиологически связывают личность риска с отягощающими переживаниями в детстве (например, с утратой одного из родителей) при раке молочной железы [Н. Becker, 1979], с жестоким детским опытом холодного отношения со стороны близких при раке лёгкого [D. Kissen, 1966]. При этом возникает также вопрос, не объясняется ли ретроспективная негативная интерпретация собственной жизни влиянием трудного жизненного опыта и соматопсихическими проявлениями онкологического заболевания.
Умозрительные обобщения об альтернативном соматическом или психическом регрессивном выборе в отношении рака или психоза основывались на факте низкой заболеваемости раком среди находящихся в стационаре больных шизофренией и депрессиями. Вместе с тем указывается на уменьшение потребления табака и выпадение этого фактора риска развития рака бронхов среди стационарных больных. Катамнестические наблюдения при депрессивных монополярных и биполярных психозах, когда больные годами находятся в состоянии безнадёжности и самоотречения, не обнаружили повышения заболеваемости раком через 30–40 лет [Т. Niemi и соавт., 1978].
Даже если рассматривать психологический фактор только как один из элементов, участвующих в многофакторной этиологии рака, нынешние методические трудности ещё столь велики, а имеющиеся данные столь противоречивы, что они требуют сдержанности в выводах относительно больных и их окружения.
Что касается влияния психических факторов на благоприятное или неблагоприятное течение заболевания, то имеются прямые указания на более продолжительную жизнь больных раком молочной железы, если они могут проявлять свои агрессивные тенденции вообще и против лечащих врачей в частности. Некоторые авторы [S. Nakagawa и Y. Ikemi, 1977] даже считают, что путём повышения внутренней сопротивляемости и создания установки на активную борьбу можно оказать некоторым больным раком помощь. До сих пор имеется недостаточно указаний на продлевающее жизнь действие психотерапии в больших группах больных раком. D. Spiegel и соавт. (1989) проспективно исследовали 2 группы больных с метастазирующим раком молочной железы при проведении групповой психотерапии. Больные группы исследования в течение года получали поддерживающую групповую терапию с тренингом самогипноза для снятия болевых ощущений. Больные контрольной группы получали обычное онкологическое лечение. Через 10 лет из всех пациенток в живых остались только 3. Эпикризы остальных 83 больных показали значительно бульшую продолжительность жизни (18 мес) в группе исследования по сравнению с контрольной группой. В обсуждении авторы особенно подчеркивают взаимную поддержку в группе больных с одинаковыми заболеваниями, которая выражалась в особой форме восприятия и принятия болезни.
Следующая задача состоит в том, чтобы проследить психологическое значение вредных привычек как фактора риска. Вредящее здоровью и канцерогенное действие курения считается установленным, и тем самым на первый план выдвигается личность курильщика. Также установлена связь между запорами и раком толстой кишки, особенно у женщин, и поэтому возникает вопрос о ситуационной, сознательной или бессознательной мотивации задержки стула.
То, что здесь будет сказано о больных раком, относится ко всем больным с неизлечимыми заболеваниями, например с прогрессирующим раком, лейкозами, лимфогранулематозом (болезнь Ходжкена), неизлечимыми хроническими заболеваниями почек, боковым амиотрофическим склерозом и др.
Смерть можно рассматривать с разных позиций: как биологическое явление, как медицинскую неудачу, как основную данность человеческого существования или как персональную задачу формирования и осмысления человеческого бытия. Задача врача заключается в учёте всех этих аспектов, он не может офаничиваться одним из них и не может ни один исключить. Это нетрудно сделать, принимая во внимание изучение биологических феноменов и медицинские задачи продления жизни. Немало врачей видят свою задачу только в поддержании и продлении жизни, а у неизлечимо больных – ещё и в назначении обезболивающих средств. Остальные задачи они оставляют родственникам больных, священникам и, может быть, обслуживающему персоналу. Многие больные чувствуют, что к ним ослаблено врачебное внимание, поскольку они представляют собой «безнадёжный случай». Визиты врачей становятся короче, информация, которую получают от них больные, иссякает, интерес врача к ним уменьшается. Однако в некоторых случаях при неизлечимых заболеваниях устанавливаются такие тесные взаимоотношения между врачом и больным, которые трудно разорвать. Врач в предвидении смерти может и не отказываться от своей доли ответственности и персональных отношений, которые он до этого создавал и подтверждал. При этом он не должен закрывать глаза на то, что его отношения с больным перешли в иную плоскость.
Вопрос о «сознательной» смерти стоит перед врачами ныне, как и прежде, но уже в связи с возможностью продлевать или сокращать биологическую жизнь, например обрывая её при использовании реанимационной техники посредством отключения аппаратуры. Если человеческое существование до самой смерти имеет смысл, то форма смерти приобретает в плане ответственности врача этический характер. Причём это касается не только религиозных людей; проблема осмысления жизни и смерти возникала во все времена – от Сократа до современности. От этой проблемы непросто отмежеваться по разным причинам, хотя бы уже из-за остающихся до самого конца врачебных обязанностей и возможностей их выполнения.
Эти вопросы сегодня особенно актуальны, поскольку многие старые люди пребывают в одиночестве вплоть до самой смерти и больница стала наиболее частым местом смерти. Именно в современных клиниках тяжелобольные становятся основным объектом технически оснащённой медицины. Врачебная деятельность из-за широкого применения аппаратуры для целей диагностики и лечения стала крайне объективизированной и коммуникативно-редуцированной. То, что больной сам может сказать, проявить свои чувства и свою волю относительно продолжения или прекращения терапевтических мероприятий, никого не интересует. Именно в этих экстремальных ситуациях, в которых деятельность врачебного коллектива направлена самым активным образом на спасение и продление жизни, сам больной не может участвовать в этом. Восприятие функций органов и состояния обмена веществ оказывается более важным, чем состояние чувств и желаний больного.
Поскольку лечение рака сегодня находится в руках хирургов, радиологов и гематологов, вопрос о врачебной заботе по отношению к онкологическому больному всё больше переходит на психологический уровень. Проблематика терапевтической беседы с больным стала в последние годы особенно многосторонней и комплексной задачей, которую нельзя решать с позиций здорового человека во всём её объёме [W. Brautigam и F. Meerwein, 1985].
Самое важное в этой ситуации состоит в том, чтобы говорить с больным и при всей опасности и безнадёжности его состояния вселять в него мужество. Однако часто это означает, что не следует сообщать вообще или частично о серьёзности его состояния, о диагностических и терапевтических целях и о самом диагнозе рака. Опросы, проведённые в США, показали, что большинство больных раком и их родственники знают о болезни. Однако подавляющее большинство врачей (80-90%), как показывают разные опросы, считают неправильным сообщать больному о его фатальном заболевании. Это приводит к тому, что 74% умирающих больных, не информированных о своём диагнозе, убеждены, имеют сильное подозрение или хотя бы предчувствуют злокачественность своего заболевания. Многосторонние усилия в области психосоциальной поддержки больных изменяются в направлении большей открытости. Психоонкологическая работа становится образцом более гуманного отношения, более открытого ведения больного. Интенсивные исследовательские усилия, в том числе со стороны государства, направлены на то, чтобы систематизированные результаты ведения этих больных использовались в процессе медицинского образования, а также в практической работе клинических врачей и врачей общей практики.
Всё большее распространение получает представление о том, что с диагнозом следует знакомить родственников больного. Осознание и психологическая переработка ими болезни положительно влияют не только на больного, но и на всю семью [М. Beutel и A. Sellschopp, 1989].
Предложения по улучшению положения больных, основанные на более глубоком понимании потребностей практического ухода, касаются в первую очередь сокращения продолжительности пребывания больного в стационаре и по возможности более раннего информирования его родственников относительно лечения и ухода за больным (например, мюнхенская модель дневного стационара). Именно с целью увеличения длительности выживания при онкологическом заболевании одновременно проводятся лечение и реабилитация, требующая длительного наблюдения и заботы в семье. В отдельных случаях требования реабилитации и лечения выходят далеко за рамки ситуации разъяснения и поддержки пациента во время лечения, хотя это казалось достаточным на первых этапах психосоциальной помощи.
Многие больные считают, что в происхождении рака важную роль играют психические причины. Более трети больных раком молочной железы наряду с такими внешними факторами, как повреждения, вредные влияния внешней среды, считают причиной болезни также психические конфликты и перегрузки, тогда как 30% просто рассматривают эту болезнь как наказание за свои грехи и ошибки [М. Becker и Н. Janz, 1985]. Это связано с представлением о том, что рак – не такая болезнь, как другие, что само слово «рак» – это «метафора» для определения злокачественного неодолимого процесса и таинственной судьбы человека, включающей вину и наказание. Понятие «раковая опухоль» не только в представлениях больных, но и в политической терминологии означает неблагоприятное развитие процесса и недопустимые промахи. Больной раком считается виновным [Susan Sontag, 1978], причём часто он не является лишь пассивной жертвой; ранняя и срочная психологизация болезни может стать выходом из этого необъяснимого и грозного заболевания.
Знание субъективистских теорий болезни, в которых фигурируют внешние фантазии, такие, как представление о вине и наказании и «магические» представления о болезни, имеет большое значение для врачебной беседы с больным. Такая беседа требует хороших взаимоотношений врача и больного и тем самым «податливости» больного в ходе предстоящей терапии.
Однако если проанализировать ситуацию этих взимоотношений глубже, то опасения и стремление врача скрыть от больного истину скорее преобладают над вниманием к нему. Традиционная установка врача такова, что в присутствии больного говорить о его болезни и прогнозе следует только с использованием незнакомых ему латинских терминов. Прежде всего диагноз рака и возможность смерти формируются тщательно подобранными словами, которые оставляют больного в неведении. Но если такую позицию можно считать допустимой при солидных консультациях и консилиумах, то в ней нет необходимости при повседневном общении с больным и во врачебной беседе с ним. Общение врача с больным часто ограничивается ничего не значащей информацией и общими формулами ободрения.
Позицию врача могут определять следующие подходы.
1. Сообщение о безнадёжности заболевания означает для врача признание своей беспомощности. Вместо врачебного всесилия, которого ожидает от него больной, обнаруживается ограниченность его возможностей. Это сопровождается также представлением о предшествовавшей ошибке в диагнозе, о неправильных действиях и упущениях врача. Этим врач отдаёт себя в руки больного, позволяет ему контролировать свои действия, упуская из виду характерную для пациента собственную неуверенность.
«Способность врача поддерживать своё превосходство над больным, – пишут социологи Гарвардского университета Н. Waitzkin и J. Stoeckle (1972), – зависит в основном от его способности контролировать сомнения больного». Таким образом, сообщение о болезни прежде всего означает изменение соотношения всесилие–бессилие, которое характеризует взаимоотношения врача и больного.
2. Смертельная болезнь ставит врача перед осознанием ограниченности срока жизни, в том числе и его собственной. Это мысль, которой он обычно избегает, которой и без того едва хватает места в нашей культуре. Врач, как и большинство людей, живёт с представлением о своём бессмертии, о том, что то, что повседневно настигает его пациентов, а именно смерть, его самого не может касаться. Американские исследователи показывают, что у врачей страх смерти более высок, чем у представителей других профессий, но они его скрывают. Но если врач хотя бы временами задумывается о своей смерти, он должен уметь говорить об этом с больным. В сообщениях и беседах с больным устанавливаются связь и близость, которые можно обозначить как солидарность смерти, присущую всем смертным. Александр Солженицын в своей книге «Раковый корпус» описал, как постепенно стирается грань между врачом и больным.
3. Сообщение врача о том, что он не сможет вылечить больного, может резко изменить их взаимоотношения. Негуманно говорить об этом человеку, сообщать эти данные непосредственно ему. Но это сообщение создаёт особое чувство близости и осознание долга врача быть и далее вместе с больным. Эту обязанность чувствуют многие врачи и стараются избегать этого; они защищаются от неё тем, что внушают себе и больному всё новые надежды. В результате врач описывает заболевание как вполне безобидное, отвергая смертельное заболевание; больной знает, что врач обманывает его; наконец врач обнаруживает, что больной давно «раскусил» его. Врачи обосновывают такую свою позицию тем, что больной сам не хочет этого знать. Е. Kubler-Ross (1973) полагает, что врачи, которые сами нуждаются в таком отрицании, находят это и у своих пациентов. Врачи же, способные говорить о смертельном заболевании, обнаруживают, что больные в состоянии их выслушать. Их желание самообмана прямо пропорционально таковому у врача.
При опросе здорового населения 90% высказывались за сообщение диагноза в случае онкологического заболевания и лишь 5% не хотели знать диагноз. Эта установка ничего не говорит о характере реакции больных при их личной непосредственной конфронтации с конкретным случаем своего неизлечимого заболевания. Но этот опрос важен потому, что и в клинической практике при длительном течении заболевания среди больных обнаруживается примерно такое же количественное соотношение в установке за сообщение о диагнозе или против него.
Врач, который собирается говорить с больным об угрожающем жизни заболевании, должен иметь в виду следующее.
1. Прежде чем рассказать больному о его болезни, врач сам должен быть хорошо осведомлён о ней: о её первых проявлениях, о прежнем и нынешнем состоянии больного, о предыдущей и нынешней стратегии лечения и необходимых мероприятиях и прежде всего о ближайшем прогнозе.
2. Что говорили больному до сих пор наблюдавшие и лечившие его врачи, в какой мере его информировали и в какой скрыли от него информацию о болезни?
3. Что знает больной в действительности (например, от больных, родственников и т.д.) и каковы его представления о своей болезни и её прогнозе?
4. На каком этапе жизни развилась болезнь (анамнез, предшествовавшие жизненные неудачи и успехи), как больной справлялся прежде с тяжёлыми ситуациями?
5. Каковы нынешние отношения больного с окружающими людьми, с семьёй, с коллегами по работе? Имеются ли у него ещё близкие люди, которые проявляют к нему интерес? Насколько они его тяготят?
6. Самая главная задача – определить, что больной действительно хочет знать на этой стадии своего заболевания о самом диагнозе и что он в состоянии перенести.
Сообщение диагноза, информации о дальнейшем течении болезни и прекращение «игры в прятки» может привести к ясности и облегчению для всех – для врачей, для медицинских сестёр и для больных.
Обычно выяснение природы заболевания приводит к изменению поведения больного, которое целиком направляется теперь на настоящее и ближайшее будущее. Повседневные занятия, планы на следующий день или неделю, стремление облегчить ненужные боли или избавиться от ненужных исследований становятся предметом текущих забот. Для врача задача в отношении неизлечимого больного состоит, в частности, в выяснении того, хочет ли он знать о своей болезни, каковы его типичные формы реагирования на протяжении жизни. При этом проблема заключается не в том, чтобы сообщить больному о неизлечимости его заболевания, а в том, что и когда можно сказать. Сообщить ли о случайно обнаруженной при обычном обследовании метастазирующей саркоме костей 20-летнему совершенно неподготовленному к этому молодому человеку или же 80-летнему старику, годами лежащему в постели и измученному болью, – это большая разница. В первом случае сообщение станет бессмысленной жестокостью, а во втором разъяснение характера болезни может принести больному облегчение. Очень часто больной сам даёт врачу понять, что он уже хочет знать диагноз, что он готов к этому.
При этом совершенно не обязательно, что сообщение будет воспринято всерьёз, что больной его «может охватить пониманием, прочувствовать сердцем», как это сказано у Солженицына: «Я знаю, что я должна умереть, – говорит 60-летняя больная раком, которой сообщили её диагноз, – но я не могу в это поверить».
Понятием «среднее знание» определяют нечёткое полузнание. Онкологические больные обнаруживают с особой отчётливостью такую «двойную ориентировку», что вообще-то свойственно человеческой сущности. Они живут, предпочитая направленность на ближайшее будущее, занятость, удовлетворение и трудности, возможность бесед, которые включают обсуждение прошлого и будущего, но в то же время с «глухой» убеждённостью в наступлении смерти, которая, однако, с каждым днём оценивается со всё новым значением. Если иносказательное сообщение о раке достигает сознания больного, то, чтобы суметь жить дальше с этой «двойной ориентировкой», он вынужден обмениваться мнениями с другими, вести диалог и искать помощь, чтобы определить предстоящий ему ещё отрезок жизни.
Имеется разная глубина знания, в том числе такая, которая ограничивается только головой, но есть уровень, который охватывает всего человека. Ефрем Поддуев в «Раковом корпусе» Солженицина понял: «Итак, что ж было прикидываться? За рак надо было принять и дальше – то, от чего он жмурился и отворачивался два года: что пора Ефрему подыхать. Так, со злорадством, оно даже легче получалось: не умирать – подыхать. Но это можно было только выговорить, а ни умом вообразить, ни сердцем представить…».
Решающим для больного является также то, как врач сообщает ему о заболевании: то ли как бы подводя итог и прощаясь, примерно с таким смыслом: «У вас рак, я ничего не могу для вас сделать», то ли формулируя дальнейшую общую задачу и подсказывая осмысленную цель: «У вас рак, у вас впереди тяжёлый путь, в котором я буду вас сопровождать и помогать вам».
Изучение поведения неизлечимого больного, которое предпринял Е. Kubler-Ross (1973) в американских больницах, показало наличие определённых фаз переработки этой ситуации. Не обязательно в каждом отдельном случае речь идёт о чётко отграниченных во времени стадиях, скорее это переходящие друг в друга и повторяющиеся фрагменты дискуссии.
1. Желание не знать правду. При плохо подготовленной информации особенно заметно, что больной не может и не хочет её оценивать. Больные живут фантазиями о перепутанных рентгеновских снимках, об ошибочных диагнозах, считают, что заключения врачей больше подходят не к ним, а к другим больным. «Я всегда был здоров, у меня ничего такого не было»; «Я пережил все опасности последней войны, и со мной ничего не случилось». Больные разыскивают других врачей, целителей, используют все возможности уйти от реальности. Обычно существует целый ряд болезненных состояний, о которых больные знают и в то же время не знают, изолируются от угрожающей правды, пытаются изгнать её из мыслей и повседневности. Врач должен, с одной стороны, поддерживать эту защиту и отрицание, не пытаться насильственно преодолевать их, но, с другой стороны, он должен проводить разъяснительную работу среди той части больных, которые медленно приближаются к истине.
2. Гнев и возмущение. Агрессивные чувства к другим людям, к родственникам и особенно к обслуживающему персоналу часто возникают, когда встают вопросы: «Почему я, а не кто-то другой?»; «Есть так много людей, которым уже за 80, и они тяжело болеют; почему это должно было случиться со мной, а не с ними?». С такими больными трудно контактировать, они недовольны любым видом лечения, поправляют врачей и обслуживающий персонал. Эта неблагодарность больного часто приводит к нетерпимости и к упрёкам со стороны персонала и врачей. Терапевтический разговор с больным наталкивается скорее всего на его негативные реакции, на его враждебность, возмущение, разочарование, на его упреки в адрес врачей и якобы нерационального поведения.
3. Сделка. В этой, большей частью преходящей, фазе больные пытаются избежать неотвратимого путём некой «сделки» с судьбой или с Богом. Демонстрируется доброе поведение с надеждой изменить судьбу или хотя бы продлить себе жизнь. Врачи должны постараться продлить им жизнь, используя все возможные новейшие научные познания. Часто больные пытаются заключить соглашение с Богом. Они обращаются к религии или приносятся подношения в религиозные общины для продления жизни.
4. Депрессия. Если все эти «манёвры» не помогают, прогрессирование заболевания налицо и все больше выясняется правда о диагнозе, у больных часто развиваются аффективные реакции, обычно носящие характер выраженной депрессии. Отчаяние и подавленность у разных людей имеют разные причины; чаще они встречаются в семьях, где нарушены взаимоотношения с детьми, но бывают и при неудачах в личной жизни. Депрессии наиболее сильно выражены тогда, когда состояние больного приводит к изоляции его как в семье, так и в больнице, к прекращению посещений и остаток жизни теряет смысл.
Показательно, что жизненные планы неизлечимого больного ограничиваются днями, в лучшем случае неделями, которые предстоит прожить. Из этого вытекают важные задачи для врача и родственников. Нередко происходит интенсификация отношений, которые для больного и особенно для его родственников ретроспективно делают это время особенно продуктивным, и это облегчает уход умирающего из жизни и скорбное настроение остающихся жить.
5. Смирение и новые надежды. Многие больные достигают такого состояния, при котором они действительно могут противостоять предстоящей смерти без того, чтобы у них наступали депрессия или отчаяние. Спокойствие, даже оживлённость появляются перед приближающимся концом. Немало больных готовы утешать своих близких, поддерживать в них мужество. Старые люди, которые рассматривают прожитую жизнь как осмысленную и плодотворную, особенно часто достигают этого состояния согласия с самими собой и со смертью. Врачам и медицинскому персоналу гораздо тяжелее видеть молодых неизлечимых больных, жизнь которых ещё не принесла никому пользы, чьи возможности ещё не реализованы. Умиротворённость и смирение чаще всего наступают в те часы, когда уже становится очевидным и неизбежным скорое наступление смерти. У больных шизофренией и депрессиями, которые длительное время находились в состоянии спутанности сознания или подавленности, непосредственно перед смертью могут возникать просветление сознания и ясность мысли, как это часто описывается в литературе. Если сознание не подавлено искусственно с помощью медикаментов, большинство больных встречают свою смерть в состоянии просветления. Как показывают наблюдения, они находятся в ясном сознании последние 14 ч перед смертью.
Наряду с описанными Е. Kubler-Ross (1973) фазами или формами реакций у умирающих больных постоянно возникает иррациональная надежда. Она всплывает как самозащита для поддержания личностного физического и психического сопротивления непостижимой смерти. Люди не могут жить без надежды, даже если она необоснованна, – это свойство человеческой натуры [Н. Plugge, 1954].
Такая «двойная ориентировка» больного описывается как повторное отрицание, когда больные говорят, фантазируют и держатся так, будто они никогда не умрут, хотя они знают о своём диагнозе и предстоящей смерти. Смерть им представляется субъективно как вещь немыслимая. При наблюдении за умирающими нередко отмечается, что многие из них проявляют тенденцию к идеализации врача, наделению его в своей вере в бессмертие функциями так называемого самообъекта. Возможна регрессия к «симбиозу» с объектом, например с тем же врачом [Е. Dreifuss-Kattan и F. Meerwein, 1985]. Возникают эмоциональные состояния, свойственные маленьким детям, впрочем, известные и по другим видам терапевтических взаимосвязей (Rad,1983).
Отсутствие врача, ухаживающих лиц или родственников расценивается больным как покинутость. Больные чувствуют себя заброшенными и часто испытывают панический страх или депрессию, нередко с развитием психосоматических симптомов (например, расстройства сна, анорексия), но состояние их быстро улучшается при возвращении врача (феномен так называемого реального присутствия объекта). Возникающие при этом трудности у родственников и медицинского персонала позже могут приводить к появлению у них чувства собственной вины уже после смерти больного, когда они считают, что проявляли к нему недостаточно внимания. Поэтому родственникам больного также следует оказывать интенсивную помощь для снятия напряжённости, особенно если они ухаживали за больным дома.
Возможна ли психотерапия перед лицом смерти? Если человеческая жизнь – это больше, чем только биологический процесс, то врач обязан ставить перед собой задачу сохранять личную идентичность больного, в том числе при его противостоянии смерти, до самого конца. Задача не в том, чтобы принизить значение смерти, а в том, чтобы до самого конца бороться за человечески осмысленную и полноценную жизнь. У пожилых людей при этом возникают особые проблемы. Нарастающее число хронически больных, равно как и структура общества, которая подошла к краю возможностей своей системы обеспечения, привело к тому, что потребности не покрываются имеющимися возможностями, например, в поликлиническом обслуживании. Старики, больные раком, часто испытывают дополнительные трудности, которые влекут за собой интенсивные физические, а порой и материальные затруднения. Время от времени на фоне необходимости преодоления болезни возникает настоятельный вопрос о приближающемся конце жизни. При этом необходимо учитывать часто имеющую место утрату партнёра и болезненное чувство нарастающего одиночества и социальной изоляции. Из-за этого возникают дополнительные жалобы (например, интенсификация имеющихся болевых симптомов), влекущие за собой нарастание потребности в медицинском обслуживании, которое нельзя заменить усиленным потреблением психофармакологических средств, что характерно для больных раком. Порочный круг соматического ухудшения и нарастания одиночества кажется неотвратимым. Особое значение приобретают хосписы, которые призваны облегчить человеческие страдания, прежде всего среди менее обеспеченных слоев населения. Число хосписов увеличивается во всём мире; в Германии, например, создан хоспис для умирающих при хирургической университетской клинике в Кёльне.
Беседа с онкологическим больным имеет свои закономерности, отличающиеся от таковых при психотерапии неврозов и психосоматических расстройств. Выход за пределы психотерапевтической роли, отказ от гонораров, дарение, например, книг или цветов, признание окружающими «полезности» больного стоят здесь на первом плане.
Восприятие онкологической болезни как переживания психической травмы, все признаки которой в ней заключаются (например, хронизация), делает очевидным то, почему в заботе об онкологическом больном и его родственниках должны использоваться те пути, на которых традиционного понимания значения симптомов и истории жизни больного уже недостаточно. Понимание обусловленности онкологического заболевания историей жизни при нынешнем состоянии знаний психосоматических корреляций в случаях онкологических заболеваний следует рассматривать скорее как субъективистскую теорию. Здесь она приобретает значение внутреннего связующего звена, которое ввиду многих нерешённых вопросов в отношении онкологического заболевания на субъективном уровне играет роль своеобразной свинцовой пломбы. Подобные личностные толкования онкологического заболевания часто очень трудно услышать от больного. К тому же они часто бывают многослойными, и интересующийся ими врач получает лишь их поверхностное, «невинное» изложение (например, влияние питания, климата, экзогенных вредностей). Если встречаются более глубокие модели толкования, которые вынашивает больной, желательно оценить, насколько они отражают личностную жизненную ситуацию больного и насколько они помогают ему при определённых обстоятельствах, несмотря на вызванное заболеванием потрясение, сохранять душевное равновесие. Если при этом возникают психические, часто межличностные трудности, обусловленные содержащими обвинения и упрёки внутрисемейными трениями, то в этих случаях возрастает роль заботливого психотерапевтического вмешательства.
Больные раком обычно не ищут психотерапевтической помощи как таковой не только из-за страха перед новой травматизацией, при которой они опасаются встречи с чужими трудными ситуациями, в решении которых, как они полагают, состоит смысл лечения. Поэтому и при появлении собственных трудностей они часто выжидают сверх всякой меры, прежде чем доверятся в этом отношении, например, лечащему врачу. Опасение, что у врача появится тенденция к недооценке имеющихся у больного трудностей, столь велико, что больной затягивает решение о лечении, а это приводит к развитию психосоматических симптомов, плохо поддающихся специальному лечению. Для таких больных характерно значительное расхождение между потребностью в помощи и претензиями к предлагаемым им методам лечения. С профессиональных позиций всё большее значение приобретает понимание того, что в обслуживании онкологических больных имеются новые пути, которые могут быть использованы и для работы с другими больными с травмированной психикой, например при необходимости точного восстановления отдельных эпизодов истории болезни и тем самым значимой, направленной в будущее связи с новыми реальными жизненными планами [М. Horowitz и соавг., 1984]. Кроме того, из-за описанной замкнутости больных необходимы активный подход и личные контакты, что, однако, не должно вызывать страх перед новой травматизацией. Для этого могут быть полезны творческие занятия (например, специальные упражнения по снятию напряжения, арт-терапия), если они комбинируются с групповой терапией, которая носит характер самопомощи. Поддерживаемые и одобряемые психотерапевтом занятия литературой, рисованием и другими видами творчества могут наполнить содержанием и смыслом жизнь больного [Е. Dreifuss-Kattan, 1986].
Во взаимодействии голода и приёма пищи участвуют структуры и влияния различных соматических уровней: энергетические, гуморальные, нервные. Движение, мышечная работа, отдача телом тепла и любая форма деятельности осуществляются при условии энергетического баланса и тем самым благодаря приёму пищи. Состояние и активизация таких энергетических депо, как запасы гликогена, жировой ткани, также находятся под влиянием адреналина, ацетилхолина и, наконец, уровня сахара в крови. Это в свою очередь регулируется на уровне центральной нервной системы через гипоталамические центры и их связи с обонятельным мозгом и корой головного мозга. В этой соматической регуляции принимают участие также влияния ситуации и самой личности.
Сравнительные исследования поведения животных показывают, что для приёма пищи необходима особая обстановка: отсутствие опасности, удобство, хорошие отношения с «компанией едоков», гармоничная среда. Домашние животные также нуждаются в безопасности при приёме пищи. Например, собаки очень чувствительны к обстановке: в присутствии постороннего человека или при попытке отнять у них хотя бы кусочек пищи их настроенность на еду легко может перейти в агрессию.
Акт еды – сосание, кусание, жевание, глотание и т.д. – это совокупность процессов, имеющих высокую аффективную напряжённость. Они с детства связаны с радостным чувством удовлетворённости и насыщения. В пищевом поведении и отклонениях в акте еды вплоть до отказа от неё могут выражаться многие другие аффекты: любовь, протест, ярость.
Для человека с момента первого прикосновения к груди матери приём пищи является актом объединения ребёнка и матери, ребёнка и семьи, ребёнка и среды. В дальнейшем приёму пищи способствуют наличие общества за столом, атмосфера откровенности и искренности. Совместная еда сближает. Если на Востоке люди едят вместе, то они и впоследствии не будут врагами. Дружба и любовь скрепляются совместной едой.
Присутствие сотрапезников улучшает аппетит, и даже равнодушные к еде дети становятся хорошими едоками, когда они приходят в группу; побуждения и поощрения также улучшают их аппетит. Исследование поведения животных показало такие же закономерности. Сытая курица начинает клевать снова, если её запирают вместе с голодными курами.
D. Katz (1984) наблюдал, как голодная курица, запертая с сытой, так повлияй на нее, что та снова начала клевать корм. Если вместо одной голодной курицы посадить трех, то их влияние на сытую курицу становится еше сильнее. Если же одна голодная курица находится с тремя сытыми, то она не в состоянии побудить их к клеванию. На примере кур можно показать и зависимость животных от тормозяших факторов. Если голодные куры помещены в клетку, в которой находится морская свинка, они ее пугаются. В течение многих часов и даже дней они не могут есть в этой клетке, хотя морскую свинку давно уже оттуда убрали. Одна курица в течение 10 нед отказывалась принимать пищу именно в той клетке, где она видела однажды морскую свинку.
Однако приём пищи протекает не только на элементарном уровне психосоматических потребностей и эмоций. Аппетит – это нечто большее, чем просто голод, человеческая культура еды высокоразвита, но она легко и разрушается. Благодаря сидению за столом эта культура стала более утончённой и гуманной. Формирование привычек и создание личных ценностей имеют значение и при приёме пищи. В разных культурах мы видим выбор тех или иных направлений вкусов, которые варьируют в соответствии с тем или иным приобретённым опытом.
Когда человек освободится от господства элементарных физических потребностей, а благодаря необходимому для поддержания жизни приёму пищи чувство голода превратилось в аппетит, стало возможным использовать это для выражения культурных и религиозных особенностей, а также для самовыражения личности. Еда рассматривается как Божий дар, как единение с Богом. Но и отказ от пищи может стать проявлением посвящённого Богу аскетизма и преодоления себя. Приём пищи может подавляться как низменный, животный инстинкт, так же как благодаря культуре застолья он становится утончённым и человечным. Но существует и выраженное чувство стыда, связанное с приёмом пищи, которое достигает уровня стыда в сексуальной сфере. Приём пищи с детства отягощён особой значимостью, он может использоваться для выражения межличностных и внутренних конфликтов.
Нарушения питания типа анорексии, булимии и ожирения заслуживают особого внимания в силу их распространённости и значения в психосоматике. Поскольку многие вопросы, касающиеся этих видов пищевого поведения, остаются открытыми, их следует тщательно отделять от чисто соматических или эндокринных заболеваний. При часто отсутствующем осознании болезни и всё ещё напрасных поисках первичных соматических оснований можно усомниться в том, что речь идёт вообще о нарушениях, расцениваемых обычно как болезнь. Исторически сложилось так, что масса тела в разных культурах оценивается по-разному. Однако имеющиеся при расстройствах питания надиндивидуальные типичные психические и соматические данные и возможность развития угрожающих здоровью последствий делают неизбежным отнесение этих характерных изменений пищевого поведения и соответствующего им строения тела к болезненным. Не вызывает сомнений, что при наличии внутренних душевных и ситуационных конфликтов диагностика и лечение этих нарушений входят в компетенцию психосоматиков.
(пубертатная анорексия, нервная анорексия, страх полноты – «Weight-Phobia»)
Термином «анорексия» определяется возникающее в пубертатном периоде (почти исключительно у девочек) болезненное состояние, связанное с желанием похудеть, стать изящной и оставаться такой. При хроническом течении имеется локальный страх, который можно назвать фоби-ческим, перед нормальной едой, увеличением массы тела и достижением средних показателей, необходимых для сохранения здоровья. Первичных соматических или гормональных нарушений обычно не обнаруживается. В основе этого нарушения лежит подростковый конфликт развития без осознания последнего и реалистической установки в отношении собственного соматического состояния.
Симптоматика. Для этого нарушения характерны следующие признаки.
1. Происходит существенное уменьшение массы тела (как минимум на 25%, но оно может достигать и 50% от необходимой нормы для данного возраста и роста). Масса тела уменьшается не менее чем до 45 кг, но большей частью колеблется между 30 и 40 кг, а в экстремальных случаях приближается к 25 кг. При наличии сверхценной идеи и опасения стать слишком толстой сознательное уменьшение массы тела достигается тремя путями.
А. При так называемой постнической анорексии в центре внимания стоит ограничения количества и калорийности пищи. Все высококалорийные продукты, в первую очередь жиры и сладости, отвергаются. Предпочитаются овощи, лимоны, незрелые яблоки и т.п. Обычно отвергается приём пищи в кругу семьи, женщины едят понемногу в одиночестве и во внеурочное время. Возникают всё более причудливые привычки в еде, причём окружающие обычно упускают из виду или недооценивают последствия этого уклонения от еды. Даже если девочки, казалось бы, едят за столом, они ухитряются под любым предлогом куда-то убрать свою еду.
Пациентка 23 лет поступила в клинику в связи с чрезмерной худобой (35 кг). Она подчёркивала, что поступила по собственному желанию и только при том условии, что приём пищи она будет регулировать сама. Она соблюдала постельный режим и, хотя персонал следил, чтобы она принимала пищу каждый раз, через 10 дней сбросила ещё 2 кг. Когда её увели из палаты для обследования к врачу и проверили её тумбочку, то обнаружили там весь обед, завёрнутый в свёрток. Несомненно, всю пищу она выбрасывала по ночам в туалет.
Б. Часть больных достигают низкой массы тела и поддерживают её посредством рвоты. Это производится всегда скрытно, чаще всего сразу после еды. Женщины под благовидным предлогом идут в туалет и с удивительной лёгкостью освобождаются от содержимого желудка.
В. Следующий путь к уменьшению массы тела – приём слабительных средств, что мотивируется непереносимым чувством переполнения желудка и нередко действительно имеющимися запорами. Многие женщины приходят в стационар с большим количеством слабительных средств, которые они прячут. Поскольку вследствие потери жидкости и солей развивается вторичная гипокалиемия, это может нанести дальнейший вред здоровью. Пациентки говорят о чувстве облегчения, когда после приёма слабительных средств устраняется воспринимаемое как чуждое чувство переполнения желудка. Они говорят при этом о достижении таким способом чистоты, опрятности и хорошего физического самочувствия.
2. В преобладающем большинстве случаев пубертатного стремления к похуданию возникает вторичная аменорея. Обычно она развивается через 1-3 года после начала нормальных менструаций. В ряде случаев аменорея выходит за временные рамки заметного для окружающих людей похудания и нередко продолжается после выхода из этого состояния. Средняя граница массы тела, при которой наступает аменорея, составляет 47 кг [А. Crisp, 1970].
3. В поведении больных вначале обращает на себя внимание моторная и интеллектуальная гиперактивность, нетипичная для людей со сниженным питанием, которые должны быть скорее вялыми, пассивными, эмоционально скудными. Больные анорексией любят прогулки, занимаются спортом, они постоянно занимаются каким-либо делом, говорят о необходимости работать, учиться в школе, что-то изучать или хотя бы вязать. У большей части девочек обнаруживается лёгкая или выраженная склонность к запорам, часто сопровождающаяся ипохондрическими фиксациями на функции кишечника.
Для посторонних наблюдателей остаётся непонятным, как больные анорексией утрачивают разумное отношение к еде, массе тела и своему внешнему виду. Даже крайнее уменьшение массы тела рассматривается больными как полезное. Многие говорят, что для них невыносимо чувство своей полноты и даже наполненности желудка. Им хочется скорее достичь худобы и изящества, что, по их мнению, делает их внешность более привлекательной и приводит их к «эфирному» и «духовному» существованию в более «высоких» жизненных сферах. Им всегда кажется, что они всё ещё принимают слишком много пищи и у них всё ещё сохраняется опасность переедания.
Больная анорексией 20 лет при росте 175 см имела массу тела 38 кг. Во время обеденного перерыва она быстро отправлялась в ближайший плавательный бассейн. В купальнике она была действительно «кожа да кости», плавала в течение всего сеанса, не обращая внимания на других купальщиков, а затем возвращалась на своё рабочее место.
Для больных анорексией очень характерно полное отсутствие осознания психической и соматической болезни; они не жалуются ни на какие конфликты. Физическое и психическое состояние синтонно собственному «Я», в центре сознания стоят отказ от еды, достижение изящества, похудание и сохранение этой худобы. Ограничение в еде и его результаты в виде изящества фигуры, уменьшения массы тела воспринимаются с удовлетворением, как триумф.
Если происходит прорыв всё более подавляемого чувства голода с тайной ночной едой из тумбочки или холодильника, то это переживается как поражение, которое по возможности сохраняется в тайне и преодолевается посредством рвоты или приёма слабительных средств.
История и эпидемиология. В европейской истории люди, стремящиеся к похуданию, известны давно, но это не рассматривалось как болезнь. Ещё к раннему средневековью относятся характерные описания голодающих женщин; голоданию этих женщин придавали религиозное значение и рассматривали их как живущих в святости [Т. Habermas, 1986]. Вплоть до нашего столетия пациентам с анорексией ставили соматический диагноз кахексии Симмондса или шизофрении как в случае Элен Вест, описанном Людвигом Бинсвангером (L. Binswanger). Ещё и в наше время лишь тяжёлые случаи болезни приводят к наблюдению и лечению у специалистов и в специализированных клиниках. Поэтому имеется большое расхождение между показателями заболеваемости (прежде всего лёгкими формами) и болезненности, которую определяют по числу случаев проведённого лечения.
Исследование, проведённое с помощью вопросника среди школьниц и студенток в возрасте от 15 до 25 лет, показало, что частота анорекси-ческих эпизодов составляет от 2 до 4% на 100 000 женщин, а по другим оценкам, – больше. Следует заметить, что высокие показатели болезненности, прежде всего в последние два десятилетия, можно расценивать как признаки роста частоты заболевания. Болеют в первую очередь представители высших и средних слоев населения (по показателям образования и уровня жизни).
Пубертатная анорексия больше распространена в экономически развитых странах. С 1970 по 1976 г. в США ежегодно лечились по поводу этого заболевания до 0,64 на 1 000 000 жителей [Jones, 1980]. В Швейцарии этот показатель в 1973–1975 гг. достигая уже 1,12 [J. Willy и Grossmann, 1983]. Если рассматривать популяцию риска – женщин в возрасте от 15 до 25 лет, то, по данным упомянутых авторов, число вновь заболевших составило 3,26 в США и 16,76 в Швейцарии.
Что касается сплошного обследования, то обнаруживается значительное различие по слоям населения. В 1976 г. показатель болезненности среди девочек в английских государственных школах составлял 0,18%, в частных школах – 0,46%. В 1983 г. при таких же исследованиях в частных школах показатель составил 0,83%. В Японии исследователи обнаружили в сельских школах наличие болезни у 0,05% девочек, а в городских – у 0,2%. В популяции риска это нарушение относительно широко распространено в экономически развитых странах, хотя наблюдается также и в странах с более низким уровнем жизни, в первую очередь среди ориентированных на западный стиль жизни городских жителей. В США анорексия встречается у цветных реже, чем у белого населения.
В поликлиническом отделении психосоматической клиники Гейдель-бергского университета пациентки с нервной анорексией составляют 2,8% обследованных. В большинстве случаев первое же посещение заканчивалось направлением в стационар. В целом при анорексии соотношение женщин и мужчин колеблется от 20 до 30:1. Случаи анорексии среди юношей редки, но очень характерны. Диагноз ставится на основании характерного пищевого поведения, наличия идеала «изящности», моторной гиперактивности и причудливого, но синтонного своему «Я» поведения.
Юноша 17 лет был госпитализирован в терапевтическую клинику в связи с тем, что за 6 мес при росте 168 см масса его тела уменьшилась до 31 кг. Больной жаловался на ощущение давления в желудке, дурноту, усугубляющуюся после приёма пищи. После исключения органических заболеваний пациент проявил внешнюю готовность к проведению курса восстановления массы тела, который ему был предложен. Но за 3 нед он похудел ещё на 1,5 кг. При осмотре его тумбочки были найдены в пластиковых пакетах все продукты, которые ему давали в течение прошедшей недели. Он прятал туда всю еду тайно от других больных. В детальной беседе с врачом больной сообщил о своём желании быть стройным. Его идеал – гимнаст с совершенно плоской фигурой. В последние недели, чтобы оставаться изящным, он тайно ежедневно бегал по лесу и лазил по горам. Контакты с женщинами он категорически отвергал. Больной сообщил, что образцом для него является отец, страдающий язвенной болезнью и очень склонный к аскетизму. Когда больному предписали строгий постельный режим и унесли его одежду, он предпочёл сбежать из больницы. Он шёл в больничной пижаме по оживлённым улицам, купил в магазине пальто и ботинки и поехал за 30 км к своим родителям, отказавшись вернуться в больницу. При катамнестическом обследовании через 4 года он сообщил, что стажируется в полиции. Он по-прежнему стройный, выглядит спортивно. Никакого лечения после выписки из больницы он не получал. Девушки у него нет, но он целиком погружён в свою полицейскую деятельность. В свободное время он занимается спасательными работами в экстремальных ситуациях. Так, недавно он, прыгнув в холодную воду, спас людей из лодки, грозившей затонуть в Рейне.
Психофизиология и соматические данные. Как следствие состояния голодания определяется изменение ряда лабораторных показателей: снижение основного обмена, гипокалиемия, уменьшение содержания 17-кетостероидов, снижение уровня периферического гормона щитовидной железы (Т3 и Т4) и т.д. Все изменения вторичны, так как организм в своих функциях останавливается на сниженном уровне. Описаны изменения функциональной системы гипоталамус-гипофиз–кора надпочечников [Н. Weiner, 1987], в целом обратимые. Дискутируется вопрос о телесных возможностях компенсации, а также о возможной предрасположенности. Очень впечатляют выявленные с помощью пневмоэнцефа-лографии и компьютерной томографии изменения объёма мозга. Они заставляют думать, по крайней мере при длительном и тяжёлом течении болезни, об органических церебральных выпадениях.
Возникновение болезни, личность, причины. Для возникновения заболевания обычно нет никаких резких перемен в судьбе или травм. Скорее речь идёт о новых задачах, возникающих при физическом созревании и психосоциальном развитии. Имеются так называемые пороговые ситуации, которых ожидают молодые женщины, чтобы прервать детские отношения с родителями и покинуть отчий дом, вступить в новые отношения с людьми своего возраста и сживаться со своей новой ролью женщины, т.е. сталкиваться с сексуальными проблемами. То, что для других женщин в их стремлении к самостоятельности легко и само собой разумеется, для них кажется недостижимым.
Ситуационно возникновение анорексии представляется связанным с физическим созреванием женщины и восприятием женской роли в пубертатном периоде, которые переживаются как чуждые и чрезмерные и проявляются прежде всего эмоционально, а не в виде нормального сексуального 'влечения к партнёру. В качестве разрешающей описывается такая ситуация, в которой сексуальная близость как бы навязывается молодой женщине извне или она сама определяет её необходимость, часто под давлением окружающего мира. Страдающие анорексией женщины часто до начала заболевания бывают пухленькими, с рождения имеют нормальную массу тела, часто у них появляется нормальный «пубертатный жиррк». Менструации у них начинаются обычно на 14 мес раньше, чем в среднем в этой возрастной группе и у их сестёр [A. Crisp, 1970]. Более раннее сексуальное созревание, как об этом свидетельствует возраст менархе, в последние десятилетия дополняется более ранним средним сроком начала половых отношений, что приводит юных женщин к ожиданию ранних сексуальных связей.
Именно поэтому по личностной структуре и внутреннему созреванию женщины с анорексией оказываются не готовыми к своей зрелости. Больше, чем другие девушки, они переживают физическое созревание, прежде всего менструации и рост молочных желёз, как свою подготовку к исполнению женской роли, считая её, однако, чуждой и чрезмерной для себя. Нередко это приводит к амбивалентности в отношении своего полового созревания у женщин (реже у мужчин), проявляющейся в характерном для пубертатного периода стремлении вести аскетический образ жизни, причём молодые люди внутренне и внешне дистанцируются от половых ролей и от эндогенно возникающих потребностей и интенсивно ищут другие занятия.
Опыт показывает, что это меньше всего собственные сексуальные фантазии или конкретные желания, которые вели бы к конфликтным ситуациям. Данные о сексуальных сновидениях и ранней или интенсивной мастурбационной активности среди больных анорексией скудны. Конвенциональная психоаналитическая модель конфликта, который возникает между «Оно» и «Сверх-Я» или влечением (ранним или поздним) вопреки запретам родителей, убеждает меньше, чем представление о противоречии или расхождении между собственными желаниями и возможностями этих молодых женщин и переживаемыми как чуждые ожиданиями своей женской роли, на которые можно ответить только соматическим отказом. Анорексическая реакция и хроническое развитие приводят женщину к образу не интересной никому половой нейтральности. Сексуальные проблемы отходят на второй план по сравнению с мономани-ческой идеей уменьшения массы тела.
Патогенное влияние заключается в этих, казалось бы, повседневных и банальных ситуациях, вызывающих эмоциональные и эмпатические ограничения и тем самым свойственную пубертатном периоде повышенную ранимость. Это означает, что именно в исходной личности следует искать и решительное значение причинного фактора в виде соответствующей предрасположенности.
О наследственных факторах приходится думать в связи с возрастающей частотой анорексии и характерных особенностей личности в некоторых семьях. При наблюдении за близнецами с анорексией получены впечатляющие результаты. Н. Schepank (1982) описал 13 пар пробандов с нервной анорексией (6 собственных наблюдений и 7 наблюдений других авторов), о которых собрал детальные данные. Из 13 пар 8 были однояйцовыми и 5 – двуяйцевыми. 6 однояйцовых пар были конкордантными, 2 – дискордантными; все 5 двуяйцевых пар были дискордантными. То, что два относительно редких признака обнаружились в этой группе, имеет существенное значение и свидетельствует, по мнению автора, со статистической значимостью об участии наследственного компонента в появлении нервной анорексии. Примечательно также, что наблюдения Н. Schepank свидетельствуют о том, что «болезнь генетически близка к шизофренической форме психоза». Это свидетельствует также о личности из группы риска, которая в пубертатном периоде развития манифестирует критическим состоянием и затем по соматопсихосоматическим связям приводит к анорексии.
Как и при многих психических и психосоматических формах болезни, нервная анорексия имеет многофакторный генетический модус наследственности с пороговым значением действия вредности, что определяет и изменчивость заболевания у однояйцовых близнецов. Ещё не выяснено, в какой форме этот наследственный фактор может опосредоваться соматически и почему он манифестирует соматически. Современная концепция повышенной ранимости, применяемая в сфере шизофрении, не совсем чуждой в отношении нервной анорексии, указывает на ранимость в психосоциальном развитии, которая обнаруживается у предрасположенных лиц ещё до начала заболевания.
Личностная предрасположенность манифестирует при анорексии особой дифференцированностью в интеллектуальной сфере и ранимостью в эмоциональной сфере. Очевидным является констатируемое всеми исследователями повышение интеллектуального коэффициента, который достигает показателя 128. Примечательны также прослеживаемые в анамнезе сенситивность и недостаточная контактность, хотя девочки ничем не привлекают к себе внимания. На языке теории неврозов, у больных анорексией женщин чаще наблюдаются черты шизоидной личности: в 28% случаев у женщин с нервной анорексией и в 9% случаев у других пациенток поликлинического отделения психосоматической клиники. Во многих случаях ещё до начала болезни обнаруживаются аутистические установки и социальная изоляция. В процессе развития болезни преобладают всё более тяжело воспринимаемые, сходные с бредом шизоидные и аутистические признаки.
Нужно учитывать соматопсихосоматические связи в том смысле, что факторы исходной личности в пубертатном периоде под влиянием соматического созревания и психосоциального развития вступают в кризис, который вызывает болезненный процесс с тенденцией к хроническому течению, а иногда даже приводит к летальному исходу. Психогенетические интерпретации, исходящие из нарушений, вызываемых внешними специфическими факторами, такими, как ранняя детская травматиза-ция, определённые отношения между родителями и детьми или семейные распри, неубедительны. Если бы речь шла, как при многих невротических и психосоматических нарушениях, об осложнениях в отношениях мать-ребёнок или отец-ребёнок или о ещё более ранних, исходящих из оральной фазы травмах или фиксациях, то это было бы обычным, проецированным на раннее детство предположением, которое подтверждалось бы в проспективных наблюдениях. Может оказаться также справедливым предположении о наличии специфических семей больных ано-рексией. Такие семьи описываются как особенно тесно связанные [G. Weber и Н. Stierlin, 1989], что соответствует системной концепции авторов. Их трудно отличить от описанных ранее невротических, психосоматических и шизофренических семей. Специфически действующие влияния среды вряд ли можно считать ответственными за развитие болезни. Если изучать больных анорексией в рамках определённым образом нарушенной семьи, то в конце концов, как и при большинстве психоаналитических конструкций, ориентированных на ранние детские нарушения, господствующие психогенетические предположения об особенностях исходной личности женщин с анорексией окажутся несостоятельными.
Сообщения о психоаналитическом лечении при анорексии [Н. Thoma, 1961] основаны на одностороннем взгляде на внутреннюю ситуацию пациента. Очень немногим девушкам с анорексией подойдёт психоаналитический контакт, в котором они рассказали бы о своих психодинамических конфликтных ситуациях.
Течение этого заболевания труднопредсказуемо, оно нередко приводит к смерти больных, однако в этой возрастной группе можно обнаружить ряд вариантов нормальной психической переработки. Как уже упоминалось, пубертатный аскетизм – это нормальное явление, даже если он бывает ярко выраженным. Это объясняется переносом собственных побуждений на других лиц, что свойственно подросткам (А. Фрейд). При этом обнаруживаются вытеснение или сдвиг сексуальной конфликтной ситуации в оральную сферу и регрессия на ранние досексуальные уровни.
Если семейные врачи описывают семейную среду у больных анорексией как очень тесно связанную, с сильным амбивалентным стремлением ребёнка к самостоятельности и с достижением в качестве цели индивидуации, т.е. готовности осуществлять и защищать свои желания и права, в сочетании с чувством ответственности в отношении других людей, т.е. оставаясь в рамках семьи, то это отражает нормальную тему пубертатной группы и характеризует проблематику подросткового возраста в целом. Замечание В. Вайцзеккера о том, что психология неврозов свойственна и нормальному человеку, означает, что одного понимания недостаточно для объяснения тяжёлого течения болезни, так же как толкование её – это ещё не лечение.
Пациентка 21 года, студентка, приведена матерью в клинику по направлению лечившего её терапевта. Она худела в течение двух лет (с 55 до 38 кг), теперь при росте 168 см масса её тела составляет 42 кг. В связи со склонностью к запорам пациентка принимает слабительные средства.
Оставшись наедине с врачом, больная сообщила, что у неё проблемы с питанием. Ей трудно есть, так как она испытывает страх возможной рвоты. После еды она сама вызывает у себя рвоту; как часто это происходит, больная сказать не захотела, но в последнее время рвота стала интенсивнее. По словам больной, это расстройство развилось в канун её совершеннолетия. Свобода, которая позволила ей делать всё, что она захочет, была для неё неожиданной. Зимой во время лыжной прогулки она познакомилась с мужчиной, который позже навестил её всего один раз. Теперь она снова влюбилась в 28-летнего служащего банка, у которого затем возник конфликт с её отцом, и он, вероятно, пытался настроить её против отца. Ей стало легче, когда она в 1979 г. переехала к тётке в другой город и там помогала ей по хозяйству. Она поправилась (до 48 кг), у неё восстановились менструации. Сейчас она учится в университете и живёт далеко от родителей.
В её семье доминирует отец, который происходит из семьи служащих и занимает высокую должность в банке. Он очень строг, много работает, чрезвычайно пунктуален и чистоплотен, консервативен, не умеет уступать. От дочери он ожидал активной деятельности. Все члены семьи отца – люди негибкие и малоэмоциональные. Мать, с которой у больной хорошие отношения, происходит из многодетной семьи из маленького города, работала учительницей немецкого языка, но в семье проявила себя как несамостоятельная, слабая личность. Сама больная имела мало друзей и подруг, всегда была спокойной, охотно играла с животными, в школе училась успешно. Она всегда хотела делать что-то практическое. Менструации у неё начались в 12 лет. За 2 года до начала болезни больная некоторое время училась во Франции, где действительно поправилась и с тех пор стала немного меньше есть.
Во время разговора больная производит впечатление депрессивной, но контактной и открытой, неуверенной и тревожной. Заболевание началось в нормальной ситуации ухода из родительского дома, с которым она была тесно связана, хотя эта связь была амбивалентной. Её страхи сосредоточены на необходимости жить самостоятельно, найти себя как женщину.
При тщательном соматическом обследовании обнаружены лёгкие проявления гирсу-тизма. Гормональные показатели (содержание гонадотропинов, кортизона, тестостерона) и функции щитовидной железы соответствуют норме для женщин этого возраста; обнаружено лишь небольшое повышение показателей в тесте на тиреотропин-рилизинг-гор-мон с соответственным понижением основного обмена. Эндокринологами аменорея объясняется как следствие анорексии.
У некоторых больных анорексией ситуация, вызывающая заболевание, представляется банальной и обыденной, как и дальнейшее развитие состояния в процессе лечения и в последующей жизни.
Пациентка 17 лет, хорошая ученица, живая, интеллигентная девушка, при росте 162 см после двух лет ограничения в пище и приёма слабительных средств в связи с тяжёлыми запорами, но без рвот похудела с 42 до 32,5 кг. Менструации за эти два года стали более короткими я скудными, а затем и совсем прекратились. Отец больной, 37-летний железнодорожный служащий, сам занимается спортом и привлекает к этому детей. Мать несамостоятельная, жертвует всем ради детей, не выявляя своих потребностей. Пациентка вторая из пяти детей, родилась через год после сестры и за год до своего брата. Любопытно её отношение к младшим сестрам: она находит, что её 11-летняя сестра – неудачница, а 10-летняя слишком много ест и слишком толстая. Пациентка мучает всех в семье этой темой, одёргивает сестру за столом, сама ничего не ест, жалуется на чувство переполненности желудка уже после небольшого приёма пищи. Вне семьи у неё было мало контактов, конфликтов не имела. В процессе 3-месячного стационарного лечения с тщательным контролем за приёмом пищи, а затем в ходе амбулаторного лечения (индивидуальная терапия, гештальттерапия, кинезотерапия, интенсивная, а затем поддерживающая индивидуальная терапия) вскрылся её конфликт: в своей младшей сестре она находила и защищала самоё себя. Она разочаровалась в отце и ревновала его к младшей сестре, которой отец отдавал предпочтение. В своих страданиях она полностью идентифицировала себя с матерью. (Семейная конфликтная проблематика обсуждалась дважды в беседах с родителями, но только мать восприняла это, она посещала впоследствии консультативные сеансы, и её позиция в семье несколько укрепилась.) После лечения пациентка поправилась до 52-54 кг, менструации восстановились через год и стали регулярными. Дольше всего сохранялись запоры и неизменная отстранённость в отношении друзей и врача. В её мечтах и рисунках обнаружилась выраженная тенденция к формированию эдипова комплекса из-за разочарования в отце. В конце концов разочарование и даже злость были ею переработаны. Но она стала менее активной в школе, что-то помечала в своём блокноте, стала больше тратить денег на себя. Отношения со сверстниками были для неё важнее, чем отношения с врачом, и через 2 года она прервала лечение. Рассказывая через год о том, что ей помогло больше всего, она сказала: «Для меня было очень важно, когда в стационар попадали новые больные и я как более опытная могла помогать им. Это упрепило моё самосознание. Конечно, без лечения это было бы невозможно. Но лечение в стационаре было для меня только одним видом практики. После него я испробовала дома всё, чему меня научили в больнице. При одном только амбулаторном лечении я бы этого не достигла».
Течение. Пубертатная анорексия с ярко выраженной симптоматикой – это серьёзное прогрессирующее заболевание. Летальность (в зависимости от подбора контингента больных и качества катамнеза) колеблется от 8 до 12%. Смерть наступает вследствие кахексии, гипокалиемии, недостаточности кровообращения, пневмоний, интеркуррентных инфекций или вследствие отказа от пищи с суицидальной целью. При отсутствии лечения примерно в 40% случаев заболевание переходит в хроническую фазу. Но и большинство пациенток с улучшением состояния остаются по-прежнему озабоченными темами еды и массы тела. У многих из них обнаруживаются причудливые, фанатические и аутистические черты личности, некоторые живут в аскетических общинах. Они выходят замуж реже, чем женщины с другими расстройствами питания, например с булимией и ожирением, и значительно реже, чем здоровые женщины. В некоторых случаях могут установиться почти нормальные семейные отношения. Что касается отдельных вариантов болезни, то прогноз благоприятнее у тех больных, которые заболевают в возрасте от 10 до 15 лет, и менее благоприятен у больных из более старшей возрастной группы; у больных с булимическими компонентами прогноз также более благоприятен, чем у' больных с чисто аскетическими формами. Женщины с истерическими и депрессивными чертами личности имеют относительно лучший прогноз, чем больные с выражение шизоидной структурой личности. Готовность в процессе лечения к установлению психотерапевтических отношений и способность анализировать прошлые и возможные предстоящие конфликты относятся к благоприятным прогностическим критериям. Выраженные патологические признаки личности с готовностью к депрессии или, как в случае Элен Вест, описанном Бинсвангером, с шизофреническими психотическими эпизодами прогностически скорее неблагоприятны и указывают не на классическое пубертатное стремление к похуданию, а на шизофрению. Ранний возраст начала болезни, булимичес-кие элементы и осознание конфликтов, в целом оцениваемые как прогностически благоприятные критерии, не всегда бывают решающими, как показывает течение болезни у следующей пациентки.
Пациентка 23 лет, студентка-медичка, сообщила о себе по телефону доверия («Разговор о похудении»). При обследовании она была описана как «маленькая темноволосая, в целом приятная женщина в свободном пуловере, оживлённая, с тёмными глазами и с большой копной волос. Пациентка дружески улыбается, старается произвести впечатление открытой, приветливой, однако несколько депрессивна. За её открытостью чувствовались глубокая озабоченность и одиночество. Только при её уходе мне бросились в глаза её хрупкость и скрытая под широкой одеждой очень худая фигура».
Болезнь началась в возрасте 11 лет, когда пациентка училась в шестом классе гимназии. Тогда она в первый раз похудела до 37 кг (попросту ничего не ела). «Может быть, я хотела, чтобы на меня обратили внимание, а что ещё другое я могла придумать?». В это время её единственная подруга уехала с родителями из их маленького городка. Наступили тяжёлые годы одиночества. Ещё в детском саду и в начальной школе девочка симулировала боли в животе, чтобы обратить на себя внимание. Она становилась всё более робкой и замкнутой. Когда ей исполнилось 12 лет, её родители были очень взволнованы, так как обнаружили в гимназии какую-то «клику», в которой их дочь охотно проводила время. Но когда она поступила в университет, перед ней встала тревожная проблема – знакомиться с людьми. Она постепенно худела (до 37 кг), иногда спонтанно возникала рвота. Когда пациентка была чем-то недовольна, у неё могла многократно в течение дня возникать рвота, а затем она снова ела всё подряд. В настоящее время у неё есть подруга, у которой, однако, много знакомых. Поэтому пациентка чувствует, что она своей подруге только в тягость. Дружественные отношения с мужчинами для неё проблематичны. Она не может смириться со своей ролью женщины, находит нелепыми флирт и кокетство, но в то же время страстно желает иметь друга-мужчину.
О семейной ситуации пациентка сообщила, что её отец, директор школы, целиком поглощён работой, мать – учительница и ещё депутат. Мало-помалу она привыкла к тому, что её родители вечно заняты. Отец легко впадает в агрессию и ярость, но бывает и дружелюбным; он никогда не замечал, что дочери бывает плохо. Родители никогда не были строгими, но она переживала это как пренебрежение ею. Мать была сердечной и любящей, но у неё было слишком мало времени для дочери. Две её сестры, моложе её на год и на два, не имеют комплексов. Младшая сестра уже имела двух друзей-мужчин, ходит на дискотеки, средняя имеет приятеля уже в течение двух лет, но у неё сохранились тесные связи с отцом. Обе сестры учились в школе и теперь изучают торговлю. Пациентка всегда была лучшей в классе, много занималась и была честолюбива, но не перегружала себя. Она имела отличные достижения в разных видах спорта, занималась профессиональным спортом.
Теперь она занята сама собой и приготовлением пищи, у неё бывают приступы були-мии, частые головные боли, бессонница, иногда она лежит без сна до 5 ч утра. Она не может больше сконцентрироваться на учёбе, не поддерживает контактов со студентами в общежитии.
Поскольку больная не согласилась на стационарное лечение, индивидуальная глубинная психотерапия была проведена амбулаторно. Ей было рекомендовано вести дневник, в котором следовало отмечать все свои переживания, описывать приступы булимии и т.д. Так, однажды она вынуждена была наесться и вызвать рвоту, когда она ждала подругу, а та не пришла. Было очевидно, что она переживала свою полную изоляцию. Она рассказала о своём сновидении, в котором она парила на крыльях над Гейдельбер-гом, имея перед собой план, и всё время смотрела на план, а не на город. После пробуждения она чувствовала досаду из-за того, что жила по плану и ничего не видела вне его, а она не хочет, чтобы обстоятельства руководили ею. У неё также было чувство, что она дурачит других. Она с трудом заставляла себя учиться, в выходные дни и на каникулы ездила домой; когда родителей не было дома, играла одна на рояле и бывала разочарована, когда родители оказывались дома, поскольку она не могла иметь с ними ничего общего.
Наконец, после 3 мес безрезультатного амбулаторного лечения больная согласилась лечь в стационар. Там ей проводили индивидуальную психотерапию и, кроме того, групповую психотерапию, гештальттерапию; она жила в терапевтическом сообществе. Масса тела не была для неё существенной проблемой. При первом посещении её масса тела составляла около 43 кг и 3 мес спустя, после вегетарианской диеты, которую она сама себе выбрала, осталась прежней. При продолжавшемся индивидуальном терапевтическом лечении глубоких доверительных отношений с терапевтом не установилось. Дальнейшее лечение проводила женщина-терапевт, которую больная знала по групповой терапии. В группе она показала себя дружелюбной, открытой, но у неё не было чувства своей принадлежности к группе как её части. И с новым своим терапевтом она не имела тесной связи, масса её тела оставалась прежней (43-44 кг), менструации были нерегулярными. Через год она оставила университет и вернулась домой.
Через 3 года в ответ на письменный запрос мать больной сообщила, что та умерла 2 мес назад в университетской клинике. После отъезда из Гейдельберга она искала другие методы лечения у интернистов, логотерапевтов, психоаналитиков, но быстро всё бросала. (До лечения в 1987 г. в Гейдельберге она в течение года лечилась в разных клиниках, получая поведенчески ориентированное и даже антропософское лечение.) Затем она решила поехать на южные острова, надеясь выздороветь в тёплом климате. Там у неё установились дружеские отношения со студенткой, занимавшейся антропософией, которую она очень ценила. Но соматическое состояние становилось всё хуже, масса тела уменьшилась до 26 кг, и больная вернулась в Германию, жила вместе со своей подругой-антропософкой, снова посещала лекции. Из-за всё более ухудшающегося соматического состояния она решила сама обратиться в местную клинику, чтобы «подкормиться». Там она получила курс искусственного кормления, посещения были ограничены. Через неделю её пришлось перевести в стационар интенсивной терапии, где у неё были выявлены тяжёлые нарушения обмена веществ, «шоковые лёгкие», почечная недостаточность; ей пришлось проводить искусственное дыхание. Затем на несколько недель наступило улучшение, после чего развилась пневмония, от которой больная умерла. Мать писала: «Конечно, это был единственный выход для неё. Она была такой чувствительной, так много узнала и испытала через страдание. Для нас это тяжёлая потеря. Она оставила после себя много дневников, в которых подробно описала жестокие свойства этого распространённого заболевания и свои отчаянные попытки избавиться от него: "С позиций разума я понимаю свою болезнь и могу её преодолеть, но с позиций чувств я бессильна"».
Конечно, больная ни в клинике, ни в повседневной жизни и даже в общении с родителями не могла пережить «с позиций чувств» того, что искала в жизни и что привело её к стремлению похудеть. Возможно, ответ следует искать в её семейной ситуации: быстрое последовательное рождение двух младших сестёр, постоянная занятость родителей, не уделявших ей должного внимания. Однако ни отец, ни мать в глазах исследователя не кажутся холодными и безразличными к дочери. Они не смогли дать удовлетворительного объяснения, почему пациентка развивалась иначе, чем её младшие сестры. Больная не могла обвинить ни родителей, ни подруг и друзей, а также терапевта в недостатке проявления чувства привязанности к ней.
В связи с этим закономерен вопрос, не идёт ли речь об изначальной неспособности к эмпатии как об основном нарушении личности пациентки, которое и привело к развитию заболевания. Это заставляет вспомнить о результатах большого прогностического исследования G. Engel (1989), который через 6 лет после первичного клинического обследования 113 пациенток (из них 5 умерли) провёл с ними психологически нацеленную беседу и сравнил данные об их соматическом и психосоциальном состоянии. Как прогностически важные факторы к моменту наиболее полного развититя болезни и в последующем он называет «неспособность поддерживать отношения с партнёрами и родителями», а также «основательно нарушенную уверенность в себе по сравнению с другими людьми». G. Engel присоединяется к рекомендациям прибегать к зонду и седативным средствам (препараты фенотиазина) только при угрозе жизни. Критерием для выписки больных он считает не увеличение массы тела, а появление у больного уверенности в том, что у него есть один или два человека, которые будут помогать ему впоследствии и с которыми он сможет поддерживать контакт. Это условие является также основной целью последующей амбулаторной терапии. Ограниченные возможности таких психотерапевтических усилий, к сожалению, видны на примере описанной выше пациентки.
Пациентки обычно предпринимают энергичные попытки привлечь к себе внимание врача и персонала своей детской беспомощностью и в то же время утончённостью и рассудительностью. Но все попытки добиться действительного влияния на них, внедриться в их личность, установить общность вначале ими отвергаются. Они рассматривают лечение, особенно стационарное, которое вскрывает их ухищрения в связи с пищевым ритуалом, как что-то совершенно ненужное, поскольку не считают себя больными. Если поступление в стационар неизбежно, они стремятся сами определять ход лечения, добиваются определённых привилегий, прежде всего стараются отдалить момент искусственного кормления с помощью желудочного зонда. Для медицинского персонала каждый новый больной анорексией – это новая надежда иметь в отделении больного, с которым будет мало проблем, но эта надежда неизменно не оправдывается. Обычно спустя недели или месяцы становится очевидным, что кривая массы тела, несмотря на то что больная, казалось бы, принимает много пищи, остаётся на том же уровне или даже идёт вниз, а затем открываются трюки больного с отверганием пищи, тайные рвоты, злоупотребление слабительными средствами, манёвры с обманом при взвешивании, а позже кражи из кухни или жалобы из ближайших гастрономов; всё что исчерпывает терпение врачей и медицинского персонала. Лечение – это проблема контрперенесения, как у истерических больных. Задача врачей и медицинского персонала – активно работать с сохранной сферой личности пациента и одновременно оценивать тяжёлые психопатологические нарушения его поведения, не впадая при этом в состояние раздражения. Всегда существует опасность, что очередная мера останется неэффективной, а родные отчаются добиться увеличения массы тела «во что бы то ни стало», даже если ещё нет или уже нет угрозы для жизни, которая только и обязывает к более активному вмешательству. Озлобленное и враждебное контрперенесение со стороны медицинских сестёр и врачей приводит больного к аффективной изоляции и аутистической замкнутости, которые в тяжёлых случаях нарастают. Чтобы не впасть в такое контрперенесение, врач должен в каждом случае распознать и регистрировать у больного выраженный страх, связанный с приёмом пищи и увеличением массы тела.
Так же, как и установить взаимоотношения с больным, трудно найти общий язык с его родителями, которой сложно согласиться с признанием их сына или дочери больными. Для врача и медицинских сестёр возникает опасность стать «козлами отпущения» для матерей и отцов, а в наше время и для бабушек и дедушек. Когда в семейно-терапевтической беседе участвует несколько терапевтов, это увеличивает шансы разделения ответственности в глазах отдельных членов семьи; становится легче понять, почему каждый на основании своего опыта и условий развития становится таким, каков он есть.
Лечение. Нельзя безоговорочно сравнивать результаты лечения разными методами, так как на них влияют разные прогнозы при лёгких или тяжёлых анорексигенных реакциях или при хроническом течении болезни. Результаты лечения скорее всего определяют продолжительность заболевания и качество исхода, устанавливаемые при катамнестических исследованиях. При этом следует учитывать как соматические данные, так и психосоциальное состояние и психосоциальное развитие. Однажды достигнутый определённым методом успех лечения может затем не повториться.
Надежды найти ключ к загадочной области анорексии с помощью терапии, опирающейся на этиологические теории (поведенческая терапия, системный или психоаналитический метод), за последние десятилетия не оправдались. И всё же опыты с различными терапевтическими техниками привели к описываемому ниже прагматическому консенсусу, хотя бы в отношении тяжёлых, требующих стационарного лечения состояний. Впервые подобные предложения представил англичанин A. Crisp (1970).
1. Симптоматически ориентированная установка, направленная на еду и увеличение массы тела, на первом этапе лечения неизбежна. Нацеленные на конфликт, раскрывающие, индивидуальные психоаналитические или системно-семейные методы лечения кажутся неприемлемыми. Первая цель – увеличение массы тела; её достижения добивается терапевтическая группа в процессе работы как с пациентом, так и с его семьёй. Обе стороны вступают в «лечебный союз», для которого ставится цель – достижение определённой массы тела. Лечебная группа использует одинаковую программу в отношении всех больных нервной анорексией, направленную на уменьшение возможных попыток уклонения от лечения и переживаемого огорчения в связи с необходимостью подчиняться лечебным предписаниям. Лечебные программы варьируют от чётко предписанного трёхразового приёма пищи в присутствии медицинских сестёр до искусственного кормления через зонд.
2. Облегчение состояния достигается назначением постельного режима, ограничением посещений и последующим участием больных в общих мероприятиях до момента выписки по достижении соматического улучшения, т.е. начальной массы тела (большей частью 50 кг).
3. Необходимо предпринимать попытки добиться более тесной личной связи с больными с помощью врачей, психологов (мужчин и женщин), медицинских сестёр или гештальттерапевтов, чтобы пробиться сквозь их «панцирь», проникнуть в их внутренний мир и получить возможность влиять на него. Этот контакт ориентирован на конфликт, но при этом не столько на прошлое, сколько на возможные впоследствии ожидания, страхи и опасения.
Описанная выше студентка 21 года была вначале для пробы принята в стационар, так как приехала издалека и нужно было решить вопрос о предстоящих расходах на лечение. При той свободе, в которой она нуждалась и которая ей была предоставлена, она похудела за 2 нед на 3 кг (до 38,1 кг). Тогда она согласилась на программу питания с целью достижения массы тела 50 кг. Она соблюдала постельный режим, получала 2500 калорий за 4 приёма пищи, поддерживала контакт с доверенной медицинской сестрой и социальной работницей, получала психотерапию по 1 ч в неделю, а затем, с увеличением массы тела –индивидуальную психотерапию по 3 ч. Всё время она проводила в постели, затем стала вставать, есть вместе с другими больными, ходила в кабинет к психотерапевту. В первые недели у неё возникали кризы протеста с саморазрушительными действиями: она прижигала себе сигаретами лицо, регистрировала увеличение массы тела со страхом, а в конце концов было установлено, что она перед взвешиванием выпивала по 1,5 л воды. Тогда ей было назначено питание через желудочный зонд, возобновлён строгий постельный режим, курение разрешалось только в присутствии медицинской сестры. Хотя больная и теперь выражала протест, эти меры сохранялись как условие выписки. Тогда наступило резкое увеличение массы тела до 48 кг в течение 4 нед. После этого ей разрешили есть вместе с другими больными, выходить из отделения вначале с сопровождающими, а затем и одной, а через 4 мес перевели в ночную клинику, и она начала школьную практику. Больная выписана, когда была достигнута цель – увеличение массы тела до 50 кг.
Темами психотерапевтического лечения были амбивалентное отношение к идеализируемому и отвергаемому отцу, её лабильное самочувствие, неуверенность при приближении к другим людям и элементы чрезвычайной лабильности и обиды в отношениях с другими людьми. После длившейся 2,5 года психотерапии состояние больной стабилизировалось. С врачом-психотерапевтом, который был старше её на 12 лет, у неё завязался роман, но и здесь у неё бывали кризы, во время которых она предприняла две не очень серьёзные суицидальные попытки, имевшие характер агрессии в отношении нового партнёра и характер призыва в отношении психотерапевта. Как и в период стационарного лечения, она наносила себе повреждения ударами ножа или билась головой о стену, оставляя свои раны открытыми. Эти действия она объясняла отчаянным желанием преодолеть постоянно возникающее чувство покинутости и пустоты. Отношения с психотерапевтом были в целом плодотворными, они носили характер переноса, причём влюблённость и сексуальные фантазии были тесно связаны с глубинным желанием быть признанной и иметь поддержку. Господствующие фиксации были на шизоидно-интенционном и депрессивном уровне, причём постоянно возвращались чувство холодности, полной изолированности, фантазии о невозможности самостоятельного существования и активного поведения.
Сверхценная значимость темы еды в её представлениях плохо поддавалась терапии и долго сохраняла свою актуальность. Пациентка сама отмечала, что эта тема постоянно врывается в её сознание и она сама вынуждена разрушать всё, что достигнуто. Наконец, ей стало ясно, что и лечение, и её связь с терапевтом привели её к длительному регрессивному искушению. Поэтому её решение о прерывании лечения было принято за несколько месяцев до его окончания, и вопрос был для неё закрыт.
На катамнестическую беседу через 10 лет пациентка пришла моложаво выглядящей, изящной и элегантно одетой. Она сказала, что у неё постоянная масса тела 50 кг, что теперь её не занимает проблема еды, у неё есть более серьёзные дела. Вскоре после лечения она вышла замуж, у неё трое детей, но закончить учёбу она не смогла, чем она и поныне озабочена. Трудности в отношении общения с другими людьми у неё возникали неоднократно. Она чувствует себя легковозбудимой, тяжело переносит критику в свой адрес, особенно тяжелы ей взрывы гнева у мужа. С отцом у неё теперь хороший контакт, она с ним охотно общается, но не обременяет его своими заботами. Свои проблемы она обсуждает с женщинами, с которыми сталкивается в детском саду и в школе. Ей понравилось, что в процессе лечения она лучше поняла своё детство, свои отношения с родителями и свои собственные чувства. Ей понравилась и реальная помощь, которую можно оказать людям и самой себе. Это и теперь поддерживает её в жизни.
A. Crisp (1970) сообщил данные катамнестического обследования 100 женщин с анорексией через 6 лет после лечения; из них у 64 масса тела нормальная, у 32 явно или слегка уменьшенная, у 2 увеличенная; 2 больные умерли. Психическое состояние улучшилось лишь у 55% женщин. Ещё более впечатляющим, чем просто количественные показатели, представляется катамнез 38 пациенток в среднем через 5 лет после лечения. В отношении массы тела, партнёрства и собственных переживаний состояние полностью нормализовалось у 7, лёгкое улучшение наблюдалось у 11, состояние осталось почти без изменений у 9; 5 больных умерли; ка-тамнезы 6 больных не получены [Н. Becker, 1978].
Наиболее выраженный эффект даёт семейная терапия. Minuchin отметил его в 86% своих наблюдений, хотя признаки улучшения описаны схематично и при оценке состояния больных остаются сомнения. Более обоснованную оценку семейной терапии дали в своих систематических исследованиях G. Weber и Н. Stierlin (1989), которые лечили 42 больных амбулаторно в 6 семейных группах в течение 8 мес. У этих пациентов заболевание началось в молодом возрасте (15 лет), к началу лечения им было по 18 лет, их масса тела составляла в среднем 29,9 кг. При катамне-стическом обследовании через 4 года из 32 пациенток, масса тела которых была уменьшена до 25% от нормы, эти показатели сохранились только у 5, а у остальных в той или иной степени наблюдалось улучшение. Отсутствующие в начале лечения менструации восстановились у 18 из 35 женщин. Нарушенное пищевое поведение, до лечения отмечавшееся у 81% больных, сохранилось только у 19%. Средние показатели увеличения массы тела составили 10 кг, но только у 18 больных масса тела достигла нормы. Следует отметить, что только половина больных после семейной терапии не прибегала к другим видам психотерапии (индивидуальной, групповой, в группах взаимопомощи). Вызывает озабоченность то, что только половина катамнестических данных получена при прямом разговоре больного с терапевтом, остальные – по телефону от больного или его родственников. Если иметь в виду склонность больных анорексией к лживости и то давление, которое они оказывают на своих близких, то при оценке действительного положения дел на это всегда следует делать скидку.
Данные авторов семейно-терапевтической методики, которые они сообщают другим терапевтам, отказывающимся от этого лечения, поражают. Уклонение от контактов с членами семьи, практиковавшееся ранее психоаналитиками, сейчас считается ошибочным. Для семейной терапии важными сведениями являются те, которые способствуют контакту с семьёй, знакомству с её проблемами и позволяют привлечь помощь семьи для лечения больных анорексией.
Насколько важны длительные и достоверные катамнезы именно для оценки пациенток с анорексией, показывает случай описанной выше 17-летней школьницы, состояние которой через год после окончания лечения внушало оптимизм.
Дальнейшая жизнь пациентки протекала очень переменчиво. Специальность графика она приобрела без труда, благополучно работала в этой области несколько лет. За это время она вышла замуж за мужчину моложе её на 5 лет, но вместе с ним не жила. Затем она предприняла длительное путешествие по Африке, позже по Азии. В одном буддийском храме в Японии она прожила год, проделывала регулярные медитационные упражнения ранним утром, несмотря на неприятные ощущения в спине и общее недомогание. Оттуда она и сообщила о себе (ей уже 30 лет) и снова попросила о помощи, так как она не может чувствовать себя женщиной, не может ничего чувствовать, снова похудела, у неё нерегулярные менструации, запоры, выпадение волос, она снова много думает о еде, ест только избирательно, вегетарианскую пищу, а затем у неё возникает рвота. Пациентка вернулась к амбулаторной психотерапии с редкими сеансами, на которых обсуждались проблемы её образа жизни, питания, эмоции и жизненные ситуации, а также её приступы рвоты. После окончания лечения женщина обрела нового партнёра, с которым смогла жить вместе и родила здорового ребёнка.
Специалисты по поведенческой терапии [H.-D. Basler, 1979] перешли от прежнего односторонне ориентированного на сам метод подхода с оперантным обусловливанием к интегрированному воздействию. Оно включает на первом этапе применение поведенческой и обучающей техники, а на втором этапе – лечение, направленное на психосоциальные проблемы. При таком комбинированном подходе через 1–2 года хорошие результаты отмечаются у 55% больных, удовлетворительные – у 25%. Непродолжительность катамнеза и малодифференцированные критерии результатов, как и при многих катамнестических исследованиях, оставляют ряд открытых вопросов и пожеланий.
(нервная булимия, булимарексия)
Булимией называется психосоматический синдром, характеризующийся «волчьим аппетитом», при котором поглощается большое количество пиши. Из опасения растолстеть больные часто сразу после еды вызывают у себя рвоту и/или пытаются ограничивать приём пищи, постятся, применяют медикаменты и интенсивно занимаются спортом. Болеют преимущественно женщины в возрасте от 15 до 30 лет.
К булимическим «сценам еды и рвоты» относятся импульсивные действия на фоне выраженного аффективного напряжения, осуществляемые в полном одиночестве. Если приходят другие люди или появляются иные помехи, то эти действия прерываются и стыдливо скрываются. К поглощению пищи больные часто готовятся, совершая большие закупки её или даже кражи. Они часто подолгу скрывают это от окружающих, пока всё не выйдет наружу, нарушая всю жизненную ситуацию: мысли о еде занимают всё больше места в жизни этих людей, семейные, межличностные и профессиональные проблемы отходят на задний план или возникают многочисленные соматические последствия. Речь идёт прежде всего о хронических формах, которые в конце концов приводят к врачебному вмешательству. Подверженным булемии пациентам нелегко отказаться от однажды принятой формы поведения. При хронических и типичных формах приходится говорить о болезненном характере нарушений, которые указывают не только на соматический риск, но и на психические конфликтные ситуации и патологическое развитие.
Булимия отличается по картине личности и по поведению больных от нервной анорексии, при которой больные также вызывают у себя рвоту для уменьшения массы тела, прежде всего после неизбежных семейных обедов или при стационарном лечении. Больные тайком идут в туалет и освобождаются от пищи. Однако при анорексии отсутствуют типичные приступы «волчьего аппетита». В отдельных случаях у больных возникают ночные приступы «волчьего аппетита»; находящиеся на стационарном лечении больные ночью тайком пробираются на кухню или съедают то, что лежит в холодильнике. Но для анорексии характерна также имеющая неблагоприятные саморазрушительные последствия сверхценная идея похудения, одержимые которой больные игнорируют реальную массу собственного тела. Типичных постящихся больных анорексией с их борьбой и их психопатологической картиной нетрудно отличить от больных булимией. Последние имеют нормальную или слегка увеличенную массу тела, и им не угрожает опасность постов, иногда приводящих больных анорексией к смертельному исходу. Описанный при шизофрении Л. Бинсвангером случай Элен Вест относится к нервной анорексии, но не к булимии.
Эпидемиология и медицинская история булимии. После первой мировой войны булимия у молодых женщин описывалась как казуистика, а в последние 30 лет в публикациях и клинических отчётах она упоминается всё чаще. Булимия всё больше обгоняет нервную анорексию по частоте, но не по необходимости в клиническом лечении. К сожалению, пока приходится довольствоваться приблизительными данными о частоте булимии. Наибольшее число больных выявляется при опросах населения. Так, в США 10% женщин в возрасте от 15 до 35 лет отмечают у себя булимические эпизоды, но и это не отражает действительного положения. При обследовании городского населения 1% женщин указанного возраста оказываются поражёнными этим недугом [Fairburn, 1984]. В поликлиническом отделении психосоматической клиники Гейдельберг-ского университета число пациенток с булимией в период с 1975 до 1985 г. увеличилось более чем в 2 раза и значительно превысило число больных анорексией. Этот показатель в данной возрастной группе женщин составляет около 5%, причём на него могла повлиять нацеленность исследования. Дальнейшего увеличения числа обращений таких пациентов в последние 5 лет не происходит, и скорее наблюдается его уменьшение.
Расстройство, которое появилось только в XX веке и частота которого возрастает в последние десятилетия исключительно среди женщин во всё большей мере, даже среди психосоматических расстройств является необычным. Оно указывает на связь с культурной системой ценностей и формами жизни общества и делает оправданным определение его как «этническое нарушение» [Т. Habermas, 1990].
Протекающая с высоким аффективным напряжением процедура жадного поглощения пищи обычно подготавливается крупными закупками продуктов или их кражей. Как произвольное действие она может показаться легкоустранимой формой поведения. Но при внимательном изучении пациентов с этим недугом и типичных форм его течения в большинстве случаев приходится говорить о болезненном характере нарушения, которое указывает на психическую патологию и конфликтные ситуации и, кроме того, может иметь значительные соматические проявления. Имеется ряд параллелей с нервной анорексией, в отдельных случаях отмечаются их сочетание и переходы, но в целом, учитывая характерные признаки этих недугов, и в первую очередь сохранение нормальной массы тела при булимии, их легко отграничить друг от друга.
Симптоматика. Булимический эпизод заключается в обильном и быстром поглощении высококалорийной, так называемой сытной пищи, такой, как шоколад, масло, колбаса, мучные изделия, творог и т.п. Средняя калорийность одного такого приёма пищи составляет 3000–4000 кал, а иногда достигает 10 000 кал. Человек ест с такой жадностью, что иногда наносит себе повреждения собственными неправильно выросшими или деформированными зубами. За этим следует акт рвоты, которую большинство женщин вызывают с невероятной лёгкостью, а некоторые – манипулируя инструментами в горле. При этом могут встречаться и повреждения, например, вязальной спицей. Частое и резкое повышение внутрибрюшного давления приводит к типичному отёку лица или даже к кровоизлияниям в конъюнктиву, что привлекает внимание окружающих.
Пациентка 25 лет, незамужняя, пришла на психосоматическую консультацию по настоянию родителей. В течение 2 лет она лечится у терапевтов по поводу отекания лица, которое после многонедельного наблюдения в клинике Гейдельбергского университета было расценено как «идиопатический циклический отёк» и «вторичный гипоальдостеро-низм»; получает диуретики (альдактон), но без эффекта. В связи с подозрением на наличие депрессии долгое время получала различные антидепрессанты, которые также не оказали влияния на общее самочувствие и отёк лица. Больная жаловалась на повышенную чувствительность к свету, головную боль, ощущение давления в голове, затруднение концентрации внимания, в результате чего она уже давно утратила трудоспособность. Сама пациентка считала, что у неё органическое заболевание, так как конфликтов у неё нет. И только когда удалось преодолеть устойчивое стремление больной всё отрицать, при интенсивных расспросах обнаружилось, что она уже 10 лет питается нерегулярно, контролирует массу тела, чтобы уменьшить её, и, что самое главное, у неё по 3–4 раза в неделю, а иногда и по 3 раза в день бывают приступы волчьего аппетита с последующими обильными рвотами. Она не говорила об этом врачу, так как «он никогда её об этом не справшивал». При первой беседе она отрицала наличие каких-либо проблем у себя и во взаимоотношениях с другими людьми, была рассудительной, отвергала сочувствие к ней. Только на протяжении последующих долгих бесед она открыла для себя самой свои проблемы: что ей трудно устанавливать эмоциональные связи с людьми, что она чувствует себя чужой и отверженной, и радуется, когда от неё уходят и оставляют её в одиночестве. Но в то же время у неё бывает ощущение пустоты, покинутости, когда она чувствует одиночество и нет ничего, что бы её заинтересовало, что бы заполнило пустоту. Когда она по просьбе врачей составила подробное описание своих переживаний, то оказалось, что в течение дня она часто ничего не ест, но при переживании пустоты по вечерам, а чаще по ночам (просыпается 2-3 раза) в своего рода «сумеречном» состоянии удовлетворяет приступы голода.
Характерно, что все эти «булимические сцены» проходят тайно, поскольку процесс еды, как и последующая рвота, предполагает одиночество. Если при подготовке или проведении этого ритуала появится кто-то посторонний и нарушится изоляция, являющаяся непременным его условием, то он прерывается. Это связано не только с тем, что поглощение пищи и рвота в присутствии других переживаются больным как что-то унизительное и постыдное; это предполагает также, подобно сценам сексуального самоудовлетворения, инкапсуляцию, погружение в свой внутренний мир фантазий.
Ситуация и настроение, провоцирующие булимию, – это чувство внутренней пустоты и скуки, которые ведут к трудноидентифицируемому чувству напряжения, находящему разрядку в булимических действиях. В безутешном чувстве потери самого себя люди добиваются приятных ощущений путём жадного поглощения пищи. Наряду с самоизоляцией процесс еды представляет собой, особенно если превышаются границы насыщения, попытку замены акта сосания груди, который уже стал неосуществимым. Булимическое действие приводит не только к чувству удовлетворения, но часто и к уменьшению тревожного и негативного напряжения.
В течение булимического цикла пищевые действия и подготовка к ним всё больше занимают мысли человека и заполняют его день, так что всё остальное отходит на задний план. «Булимические сцены» устраняют повседневные разочарования.
Пациентка 22 лет, студентка, в течение последних 4 лет у неё нарастали проявления булимии. В течение 3 мес находилась на амбулаторном глубинно-психологическом психотерапевтическом лечении. Она сообщила своему психотерапевту: «Когда я в последние недели слышу, что я больна, я бегу в город, хотя и не знаю толком, что я должна делать. У меня есть деньги, я накупаю еды, бегу домой и там всё это "глотаю". Потом я вызываю у себя рвоту. Но я всё время остаюсь одна и ничего не чувствую. Тогда я иду в свою комнату и лезвием бритвы режу себе руку, пока не пойдёт кровь. Тогда я себя чувствую».
В начале булимического развития масса тела немного увеличиается, а затем колеблется в больших пределах с характерной общей тенденцией к избыточной массе тела.
Благодаря тайному характеру «булимических сцен» многие пациентки занимаются этим годами, не привлекая внимания окружающих. Под нашим наблюдением находилась замужняя женщина 30 лет, имеющая двух детей. Больная получала лечение по поводу общих соматических жалоб и впервые после многих сеансов лечения под большим секретом рассказала, что у неё в течение 10 лет имеется булимическая симптоматика с «приступами еды и рвоты». Ни муж, ни дети об этом ничего не знают.
Причины. Если рассмотреть конфликты, в которых находятся молодые женщины с булимическим синдромом, то обнаруживаются следующие состояния.
1. От юных девушек и женщин в школе и позже на работе как от работниц, служащих или студенток сегодня требуется, чтобы они трудились не меньше, чем мужчины, а по крайней мере столько же или даже больше. С начала XX века, а особенно со времени второй мировой войны от женщин как само собой разумеющееся ожидают, что они овладеют своей профессией и будут успешно работать, что они в состоянии себя сами прокормить и обеспечить. Всё меньше женщин работает на семейных производствах; они должны повышать свою квалификацию путём образования и дополнительного обучения. Женщины с булимией полностью подвергают «интернализации» общественные критерии, требования и ожидания в отношении деятельности женщины; второе и третье десятилетия жизни определяются у них профессиональным самовыражением. Иначе, чем родители, они представляют себе замужество, беременность и воспитание детей. В то же время раньше возникают первые сексуальные контакты и попытки установления прочных связей.
2. Для притягательности женщин в качестве полового партнёра решающую роль играет её тело, его внешний вид, который соответствует имеющемуся идеалу красоты в глазах конкретного мужчины, соответствующей ему возрастной группы и, наконец, общественному идеалу в целом. Этот идеал в последние 50 лет всё больше сдвигается от округлых форм в сторону скорее детской и изящной фигуры. Идеал красоты, как это видно на примере манекенщиц, фотомоделей из журнала «Плейбой» и других, повседневно попадающих на глаза журналов, – это привлекательная, спортивная, изящная, похожая на девочку женщина. Изменения идеала женской красоты можно проследить по постепенному и постоянному уменьшению объёма груди и бёдер. Этот идеал особенно труднодостижим именно в пубертатном периоде и в последующие за ним годы, когда происходит физиологическое увеличение массы тела, причём в основном за счёт развития жировой ткани, а не мускулатуры, как у мужчин. Трудно отказываться от еды в семье и при общих трапезах с друзьями и подругами. Тем не менее число юных женщин, которые сознательно сдерживают себя путём ограничения количества потребляемой пищи, соблюдения диет или другими способами, значительно превышает число женщин с булимией.
3. Не все женщины и мужчины в возрасте от 15 до 30 лет в равной мере испытывают противоречие между общественными ожиданиями в отношении их профессиональной деятельности, идеалом изящества и превышением потребления пищи над потребностью в ней и попадают в «булимический круг». Чаще заболевают женщины с определёнными личностными свойствами. Если при тестовых исследованиях была выявлена повышенная частота депрессивных признаков, то это не обязательно указывает на исходные свойства личности, так как может быть следствием вызвавшей её ситуации или самой булимии. «Булимические атаки» переживаются в любом случае как поражение и приводят к чувству вины, самоупрёкам, а при их повторении – к состоянию безнадёжности и отчаяния. Вероятно, женщины, которые особенно серьёзно воспринимают социальные критерии и требования к идеалу женской красоты, в большей мере, чем другие, склонны недооценивать себя. По сравнению с пациентками, страдающими классическим неврозом, они производят впечатление скорее экстравертированных, деловых и склонных к импульсивным аффективным поступкам, как они проявляют это впоследствии в «булимических сценах».
4. Булимические действия, особенно производимые в первый раз, связаны с нормальными трудностями и умеренно сложными ситуациями, такими, как разлука с близкими людьми, с друзьями или подругами, производственные обстоятельства, подавляющая монотонная ситуация учёбы, длительные и утомляющие лекционные занятия и подготовка к экзаменам, интерес к которым уменьшается. Большинство женщин описывают своё состояние перед развитием булимического приступа как чувство наступившего одиночества, пустоты и разочарования в других людях, ощущение разрыва, скуки, печали и депримированности. В таких случаях утешает процедура еды и питья, как бы отстраняющая от тяжёлой ситуации. Это удовольствие, известное с детства, хочется испытывать как можно чаще, как нечто такое, что создаёт утешение, снимает напряжение, даёт на время удовлетворение и хорошее самочувствие. Но это одновременно и то, что угнетает (если женщина не хочет отказываться от основных удовольствий как женщина), или, во всяком случае, должно быть всё больше отодвинуто и как можно больше отсрочено. Такая ситуация приводит, наконец, к появлению волчьего аппетита, к приступу жадной еды и к тому порочному кругу, который и создаёт булимию.
Структура личности пациенток с булимией так же неоднозначна, как и при анорексии. Однако при булимии патологических черт меньше и вряд ли есть тенденция в направлении пограничной структуры личности и тем более в направлении формирования психоза. В связи с экстраверти-рованностью и склонностью к драматизации в рамках психологии неврозов можно говорить об истерических чертах. Отмечаются также тенденция к токсикоманиям и опасность привыкания к алкоголю или другим наркотическим средствам. В анамнезе и при так называемом поиске психоэтиологических следов в раннем детстве не удаётся установить общие для всех больных травмы или условия окружающей среды. В отдельных случаях отмечают увеличение частоты булимии в семьях и у однояйцовых близнецов [Fichter, 1985]. Но это указывает лишь на то, что взрослые женщины с определённым типом личности особенно чувствительны к социальным требованиям и противоречиям, и эта «перегрузка» ведёт к развитию булимии. Предположение в процессе «поиска психоэтиологических следов» [U. Koch] о наличии в раннем детстве или в младенчестве «орального основного расстройства» – это расхожее мнение многих психоаналитиков, и оно столь же недоказуемо, как и невероятно, ибо в таком случае нужно было бы согласиться с каким-то драматическим изменением характера ухода за ребёнком в последние десятилетия.
В целом булимию следует объяснять социальными противоречиями, в которых вырастают современные западные женщины. Исследуя исторические условия появления булимии, Т. Habermas (1990) характеризует её как «этническое расстройство» и в дифференцированном исследовании прослеживает корни этого заболевания. Он описывает типичный и нормативный конфликт среднего и позднего подросткового возраста, который имеет общие черты у всех женщин с булимией. Это, во-первых, уход из родительской семьи и задача развития своей самостоятельности; во-вторых, проблема развития в связи с неприятием своего сексуально созревшего тела и конфликт в связи с сексуальной идентификацией. Эти проблемы стали критическими на фоне женского постпубертатного периода развития в XX веке. Период юности представляется как некий «психосоциальный мораторий», однако именно в это время на человека возлагается обязанность трудиться и любить. В «этническом расстройстве» Т. Habermas объединяет понятие, выдвинутое американским психоаналитиком и этнографом Джорджем Девере (G. Devereux), и некоторые идеи Н. Элиаса (N. Elias), прежде всего тезис о наблюдаемом в последние столетия ограничении потребностей в связи с развитием цивилизации, который в отношении булимии, однако, оценивается критически и дифференцированно.
Первичные соматические причины булимии неизвестны и даже не предполагаются. Тем более важно изучение вторичных последствий с серьёзными соматическими жалобами и серьёзными изменениями. Как следует из приведённых выше примеров, больные обращаются к врачам по поводу слабости, истощения или апатии, не упоминая о своей давно существующей булимии. Внешним признаком булимии может служить одутловатое лицо с отёчностью в области слюнных желёз, особенно околоушных. При тщательном обследовании нередко находят повреждения и рубцы на руках, а также на нёбе, которые возникают вследствие частых рвот, и эрозию зубной эмали из-за влияния кислого содержимого рвотных масс. Лабораторные исследования показывают сдвиги в составе электролитов, дегидратацию тканей и снижение сосудистого тонуса. Эти вторичные соматические изменения не является угрожающими для жизни, как при нервной анорексии, но их следует воспринимать так же серьёзно, как и вторичные психические нарушения. По мере развития булимии внимание больного всё больше занимают мысли о подготовке и избегании последующих ночных булимических приступов. При расспросе многие молодые женщины сообщают, что почти полдня их занимают эти мысли. В связи с этим они всё больше изолируются от окружающих, пренебрегают служебными обязанностями, учёбой и друзьями. Впрочем, при булимии больные относительно чаще, чем при анорексии, имеют прочные связи с другими людьми. Но интересы к противоположному полу в процессе развития болезни неуклонно убывает в связи с чувством вины и стыда, страхом стать физически непривлекательной и т.д.
Дифференциальная диагностика. Булимию следует отграничивать прежде всего от анорексии с булимическими приступами, так как примерно у 50% женщин с нервной анорексией возникают приступы булимии. Нередко приходится видеть, что вначале воспринятые как больные нервной анорексией женщины с первоначальной избыточной массой тела в дальнейшем оказываются страдающими булимией. Для типичной булимии характерно сохранение нормальной массы тела или идеальное представление о нормальной массе, которая лишь слегка снижена. Масса тела у больных булимией часто колеблется, иногда наблюдаются преходящие нарушения менструального цикла, но длительных выпадений циклов не бывает. Отграничивать булимию следует также от хронического невроза с рвотой у женщин с истерической структурой личности, которые подавляют врачей и окружающих рассказами о своих рвотах, нисколько их не скрывая.
Структура личности у пациенток с булимией имеет так же мало единства, как и при анорексии, но характеризуется большей частотой невротических черт. Чаще обнаруживаются истерические, чем шизоидные или об-сессивные, черты, преобладающие при нервной анорексии. Переходов в психозы мы не отмечали, но наряду с невротическими формами описана группа глубоко патологических личностей, у которых развиваются также алкоголизм, неконтролируемое сексуальное поведение и большей частью демонстративные суицидальные попытки [A. Crisp, 1970]. В этих случаях подчёркивается необходимость иных терапевтических подходов.
Лечение. Как и при психосоматических заболеваниях вообще, для того чтобы выбрать адекватное лечение, в каждом отдельном случае булимии следует принимать во внимание особенности больного, т.е. возраст, мотивацию, хронизацию, способность к адекватной самооценке, физическое и психическое состояние, тяжесть расстройства личности, злоупотребление алкоголем, опасность суицидов и т.д. Представители разных школ сообщают об эффективности практически любого лечения – от классического психоанализа до семейной терапии, от поведенческой терапии до индийской медитации, от феминистических групп до стационарной или амбулаторной пролонгированной терапии. Вместе с тем за последние 10 лет получены сравнительные данные о показаниях и прогнозах при различных методах лечения.
1. Амбулаторное лечение, при котором больной остаётся в своих обычных условиях, адекватно для большинства больных женщин и часто бывает достаточным. И только если в картине болезни на первый план выступают выраженные аномальные черты личности, суицидальные тенденции, злоупотребление алкоголем и т.п., для страдающих булимией показано стационарное лечение, в том числе в структурированной форме [J. Lacey, 1985].
2. При пищевом поведении, причиняющем ущерб организму, нельзя игнорировать симптомы и ограничиваться раскрытием неосознанных, таящихся в раннем детстве повреждений. Как и при других нарушениях питания и формах наркоманий, противопоказана непрямая раскрывающая психотерапия. Методом выбора являются системоцентрированные, конфронтирующие и структурированные вмешательства и активное ведение лечения, направленное на преодоление симптомов, прежде всего в ограниченных во времени формах. Успех лечения стабилизируется последующими защищающими, сопровождающими и при необходимости далее раскрывающими формами лечения. Приведённые J. Lacey (1985) и Fairburn и соавт. (1986) контролируемые методы лечения с последующим катамнестическим исследованием дали положительные результаты, которые не были достигнуты при применении других методов лечения. Fairburn использовал в своей когнитивно-поведенческой терапевтической программе в качестве группы для сравнения контрольную фокально-психоаналитическую лечебную группу, в которой также использовалась техника поведенческой терапии, а результаты сравнивал в процессе лечения и по катамнестическим данным.
Использованная J. Lacey программа охватывала 5 больных с булимией, с которыми в течение 10 нед по нескольку часов в день проводили индивидуальные беседы и групповые собрания, во время которых происходил обмен опытом, давали рекомендации по диете и в целом поощряли больных обмениваться опытом и совместно вырабатывать стратегию преодоления симптомов и планирования новой жизни. В этих строго тематических беседах принимали участие два психотерапевта.
Разработанный J. Lacey в Лондоне метод лечения больных булимией в психосоматической клинике Гейдельбергского университета был модифицирован в специальную программу лечения, направленную на устранение симптомов, но включающую также элементы раскрывающей терапии.
1. В одной или нескольких диагностических беседах с пациенткой выясняются её нынешнее пищевое поведение и общая жизненная ситуация: большей частью хаотическое и скрываемое от других и от самой себя пищевое поведение во всех его деталях – число приёмов пиши, её количество, приготовление к еде, ситуации, в которых возникало такое поведение, и прежде всего предшествующее этому настроение, а затем эмоциональный фон в нынешней жизненной ситуации с её трудностями и конфликтами и внешними и внутренними обстоятельствами.
2. Пациентке предлагается новый режим приёма пищи в форме письменной программы с чёткой регуляцией частоты и времени приёма, количества и вида пиши. Для этого в тетради, которую пациентка ведёт ежедневно, отмечаются все детали питания.
3. На специально выделенной странице тетради описываются важнейшие события дня, настроение и прежде всего ситуации, в которых возникают рецидивы булимии, с их зависимостью и связью с эмоциональным состоянием.
4. Развитие общей жизненной и конфликтной ситуации, а также симптоматика рецидивов булимии обсуждаются один раз в неделю в индивидуальной получасовой беседе с психотерапевтом (женщиной или мужчиной). План питания и жизни на следующую неделю составляется с учётом физиологической потребности в углеводах. Пациентка взвешивается в присутствии своего врача, который, таким образом, «документирует» ответственность за её массу тела и состояние здоровья.
5. Далее присоединяются групповые беседы с пациентками с булими-ей, проводимые двумя психотерапевтами (чаще разного пола, причём наряду с врачами участие в беседах принимают медицинские сестры, социальные работники, психологи, имеющие опыт работы с подобными больными). 'Индивидуальные беседы могут проводить также опытные медицинские сестры и социальные работники.
Этот этап лечения длится более 10 нед; беседы проводят после обеда или вечером в поликлинике индивидуально или в группах или комбинируя эти методики. Опыт показывает, что необходимо считаться с возможностью рецидива после первой встречи с врачом. Однако успех лечения при соблюдении цельности этой специализированной программы сравним с хорошими результатами J. Lacey. Тактика лечения такова, что после 10-недельной интенсивной программы необходимо проводить индивидуальные беседы с пациентками вначале с малыми, а затем со всё большими интервалами времени (через несколько недель, затем – месяцев), но всегда в твёрдо установленные сроки. Для пациенток то обстоятельство, что кто-то интересуется ими постоянно и разделит с ними ответственность, если они сообщат о последующих рецидивах, служит большой поддержкой. Как показывают многочисленные наблюдения, булимические приступы могут возникать и при последующих кризисных ситуациях,
J. Lacey достиг почти полного устранения булимических приступов у 20 пациенток за 10 сеансов ориентированной на симптоматику групповой терапии. Последующее лечение с многомесячными промежутками использовалось одновременно как контроль в течение двух следующих лет. Оказалось, что более 70% больных освободились от булимических приступов и только у 25% они ещё иногда возникают. У тех пациенток, у которых имелись тяжёлые расстройства личности, наркоманические тенденции и т.п. (5%), лечение было безуспешным, и они нуждались в интенсивной и длительной терапии.
Применяя описанную выше модифицированную лечебную программу J. Lacey при тяжёлых и хронических состояниях с безуспешным предыдущим лечением, мы смогли добиться хороших результатов за относительно короткое время [Т. Habermas и соавт., 1987].
У пациентки 29 лет в возрасте 19 лет началось тяжёлое булимическое развитие, которое продолжалось в течение 4 лет. В день она переживала несколько приступов булимии с последующей рвотой, её мысли были заняты только едой, её масса тела колебалась в широких пределах, отмечались также отёчность лица, аменорея, злоупотребление слабительными средствами. Больная полностью изолировалась от других людей, пренебрегала учёбой. После многомесячного курса стационарного лечения получала амбулаторную индивидуальную психотерапию с редкими сеансами и, наконец, побывала в группе больных булимией с жёсткой программой питания вначале с еженедельными, а затем с более редкими беседами. «Помогло мне то, что меня в группе психотерапевты буквально водили за руку, дали мне жёсткую программу питания, заставили есть вместе со всеми, не оставаться одной». Последний були-мический приступ был 5 лет назад. Пациентка живёт вместе с мужем, который старше её на 15 лет. Мысли о еде ею больше не овладевают, хотя из-за экземы ног она не пьёт молока и отказывается от некоторых продуктов. Учёбу она пока не закончила из-за множества других занятий. Но за это время она опубликовала детскую книгу и не пользуется больше помощью родителей.
Ожирением называется отложение жировой ткани с увеличением массы тела. Эта патология является следствием нарушения усвоения пищи и расхода энергии. Можно ли говорить об ожирении как о болезни? Это зависит от определения болезни в целом и от социальной оценки. Даже оценка толстого человека как безобразного или красивого зависит от общественных, культурных ценностей и духа времени. Несомненно, ожирение является фактором риска развития многих заболеваний, прежде всего сахарного диабета, артериальной гипертензии, бронхиальной астмы, желчнокаменной болезни, атеросклероза, заболеваний суставов. Оно не только уменьшает продолжительность жизни, но и влияет на её качество.
Симптоматика. Начальную стадию ожирения обычно определяют при увеличении массы тела на 15-20% от нормального показателя, а при увеличении на 30% оно становится совершенно очевидным. Классические показатели (рекомендуемая Брока масса тела в килограммах равна росту в сантиметрах минус 100) считаются сегодня слишком высокими, идеальная масса тела для мужчин меньше этих показателей на 10%, для женщин – на 5%. Показатели для высокого и низкого роста приводятся в таблицах Гейги. Отложение жира можно определить по толщине кожных складок. Следует помнить также о влиянии возраста и половых различиях.
Ребёнок или подросток, который от 4 до 8 ч в день сидит у телевизора и «гасит» свои побуждения и напряжение поглощением большого количества высококалорийной пищи, уже скоро приобретёт избыточную массу тела, и, как показывает опыт, ему обычно трудно изменить свой образ жизни и вернуть прежний вес.
Психосоматики уделяют больше внимания не тем пациентам, у которых имеется хроническое увеличение массы тела, а тем молодым людям, у которых наблюдается смена фаз прожорливости и голодания с внезапным увеличением массы тела. Приём пищи у них происходит импульсивно, в ситуациях напряжённости и конфликтов. Психосоматические или невротические категории среди ожиревших, т.е. тех, которые не соблюдают элементарную диету, составляют одну треть всех страдающих ожирением [J. Silverstone и Т. Solomon, 1965]. Большинство пациентов с ожирением могут сказать о себе: «На самом деле я ем немного, меньше, чем другие!». Они не лгут, когда говорят это. Настроение у них часто ассоциируется с элементарным желанием что-либо съесть и приводит часто к автоматическому, непроизвольному поглощению пищи. Соизмеряя количество пищи с внутренней субъективной потребностью, а не с физической потребностью в калориях, они всегда считают, что приняли её ещё мало. В связи с этим возникла патогенетическая концепция, согласно которой при ожирении отсутствует чувство насыщения при еде. Выделяют два характерных синдрома: 1) синдром ночной еды с утренним отсутствием аппетита и чрезмерной едой по вечерам с последующей бессонницей, что Н. Deter нашёл у 10% женщин с ожирением; 2) синдром приступов обжорства при конфликтах и простых затруднениях со стремлением к поглощению огромных количеств пищи с последующими страхами, депрессией и чувством вины. При обоих синдромах отмечают учащение невротических признаков и склонности к конфликтам.
В энергетическом плане ожирение не является загадкой. Остаётся только невыясненным вопрос, почему ожиревший не чувствует сытости и ест больше, чем нужно в соответствии с его энергетическими потребностями, а также двигается меньше, чем это возможно при таком количестве потреблённых энергетических веществ.
Эпидемиология. Во многих экономически развитых странах ожирение становится всё более частым явлением. Более половины жителей ФРГ в возрасте старше 40 лет имели избыточную массу тела. Женщины страдают чаще, и ожирение у них выражено больше, но во всех западных странах с возрастом полнеют как женщины, так и мужчины [Т. Silverstone, 1970]. Связь этого явления с приобщением к культуре у переселенцев описал A. Stunkard (1975). Первое поколение переселенцев в США было отягощено выраженным ожирением, следующее, родившееся в США, поражено меньше, а третье – ещё меньше. Более подробный анализ [А. Stunkard, 1990] показал, что эти отношения нельзя рассматривать вне социально-экономической ситуации как действующего фактора. Кроме того, следует учитывать влияние на возникновение ожирения других факторов – этнических, религиозных и факторов социального роста или снижения. В Англии и США ожирение отмечают чаще у женщин из низших социальных слоев, причём выраженное ожирение у них находят в 2 раза чаще. У мужчин также имеется зависимость между социальным статусом и ожирением. Совсем иное положение в Индии, где ожирение имеет иное значение: богатые мужчины и женщины полнее их менее обеспеченных соотечественников и ожирение – символ благосостояния и меньше противоречит современному идеалу красоты, принятому в западном мире.
Связь социально-экономического статуса и частоты ожирения приводит многих исследователей к представлению о том, что социальные варианты являются наиболее важной детерминантой ожирения [A. Stunkard, 1975].
Соматические и психическе факторы. Следует исходить из того, что факторы, которые приводят к ожирению у одного человека, не обязательно действуют на другого человека. В психологическом отношении также обнаруживаются разные констелляции, что проявляется в различии причин. Чаще других называют следующие причины:
1. Фрустация при утрате объекта любви. Например, к ожирению могут приводить, чаще у женщин, смерть супруга, разлука с сексуальным партнёром или даже уход из родительского дома («пансионное ожирение»). Общепризнанным является тот факт, что уграта близкого человека может сопровождаться подавленностью и одновременно повышением аппетита («жирок от забот»). Дети часто реагируют повышенным аппетитом при рождении младшего ребёнка в семье (см. ниже).
2. Общая подавленность, гнев, страх перед одиночеством и чувство пустоты могут стать поводом к импульсивной еде.
3. Ситуации, в которых сочетаются опасность и деятельность, требующие бодрствования и повышенного напряжения (например, подготовка к экзаменам, ситуация войны), пробуждают у многих людей повышенные оральные потребности, которые приводят к усиленной еде или курению.
Во всех этих «выявляющих ситуациях» еда имеет значение замещающего удовлетворения. Она служит для укрепления связей, безопасности, ослабляет боль, чувство утраты, разочарования, как у ребёнка, который с детства запомнил, что при боли, болезни или потерях ему .давали сладости для утешения. Многие страдающие ожирением в детстве имели подобный опыт, который привёл их к неосознанным формам психосоматических реакций.
Для большинства больных с ожирением имеет значение то, что они всегда были толстыми, уже в младенчестве и раннем детстве были склонны к полноте. При этом любопытно, что во фрустрирующих и жёстких жизненных ситуациях кормление и излишняя еда могут стать регулирующим напряжение фактором как для родителей, так и для их подрастающих детей. Ожирение и еда как замещение удовлетворения являются, таким образом, проблемой не одного человека, а всей семьи.
Эти ситуационные условия необходимо связывать с особенностями личности пациента и с её переработкой.
Пациентка 15 лет, ученица 9-го класса специальной школы для умственно отсталых детей, с круглой головой, толстыми щеками. При росте 168 см её масса тела составляет 135 кг. Девочка подчёркивает, что много не ест, только довольно много пьёт. Она небрежно одета, неухоженна, у неё имеется экзема складок кожи, возникшая скорее всего от нечистоплотности. Девочка вялая, грустная, на вопросы отвечает односложно, представляется косной, тупой, недоверчивой. О её склонности к еде мать сообщила, что за столом она ест достаточно много, а в промежутках суёт себе в рот всё, что ей попадёт под руку. Избыточная масса тела отмечается с 5 лет (когда девочке было 4 года, мать родила близнецов, и то недостаточное внимание, которое она прежде уделяла дочери, стало ещё меньше, так как уход за малышами поглощал всё её время). В возрасте 6 лет девочка пошла в школу, но из-за пассивности и плохих способностей ею была недовольна учительница, а из-за быстро нараставшего ожирения от неё отвернулись одноклассники. Дома ей никто не помогал выполнять домашние задания, а она должна была помогать матери по уходу за малышами. В 4-м классе она осталась на второй год, и её определили в школу для умственно отсталых детей.
Пациентка рождена в браке, роды в срок, дома, осложнились из-за лицевого предле-жания плода. Период новорождённости без особенностей. Вскармливалась материнским молоком, физическое развитие в норме. Навыки сидения, стояния, ходьбы, речи сформировались вовремя, с двух лет опрятна в постели.
Отец девочки каменщик, в возрасте 43 лет, его масса тела составляет 100 кг при росте 172 см; перенёс три операции по поводу язвы желудка. Ничем не интересуется, легковозбудим, несколько нетерпелив. Мать 37 лет, ростом несколько ниже пациентки, масса тела 100 кг. Она производит впечатление несообразительной, неактивной, не готовой к сотрудничеству с врачами. Работает половину рабочего дня на консервной фабрике. Семья 5 лет назад с социальной помощью построила собственный дом, а до того жила в бараке. С ними живёт 72-летний дедушка, который не покидает постели. Дедушка, младшие братья и сестра (близнецам б лет, сестре 11 лет) после обеда в отсутствие матери находятся на попечении пациентка. Поскольку она в глазах матери просто ленива и пассивна и может сидеть целыми днями у телевизора, мать готова отправить её в дом инвалидов. Пациентка хотела бы стать цветочницей, её хобби – приготовление пищи и рукоделие.
В психодинамической интерпретации можно отдать предпочтение концепции регресса с фиксацией на оральном удовлетворении. Еда является замещением отсутствующей материнской заботы, защитой от депрессии. Для ребёнка еда – это больше, чем просто питание, это самоутверждение, снятие напряжения, материнская поддержка. У многих больных с ожирением наблюдаются сильная зависимость от матери и боязнь разлуки с ней. Поскольку 80% родителей также имеют избыточную массу тела, то можно думать о факторе предрасположенности, а также об особенно интенсивных связях в семье и о соблюдении традиций, о стиле отношений, когда отвергаются прямые проявления любви, а их место занимают оральные привычки и связи.
Родители с нормальной массой тела имеют детей с ожирением лишь в 7% случаев; если ожирением страдает один из родителей, то ожирение у детей отмечается в 40% случаев, а если страдают оба родителя – в 80%. Приёмные дети меньше склонны к ожирению при ожирении родителей, чем единокровные дети [J. Meyer, 1967].
Хилде Брух (Н. Bruch) описала определённые формы раннего детского развития и семейной среды у детей со склонностью к ожирению. Матери таких детей проявляют гиперопеку и сверхпривязанность: «Они чрезмерно балуют, нежат, холят и контролируют своих детей вместо того, чтобы вводить их в мир, в котором они смогли бы найти себя». Родители, которые всё разрешают и ничего не запрещают, не могут сказать «нет», компенсируют этим свои угрызения совести и чувство, что они мало дают своим детям. Такие отцы слабы и беспомощны. При свободной выборке наблюдений такие конфликтные семейные отношения можно обнаружить не менее чем в 25% случаев.
Оральную избалованность родителями часто описывали и другие авторы. Она мотивируется прежде всего избавлением от чувства вины за эмоциональное отчуждение от них, за равнодушие и внутреннее неприятие со стороны родителей. Кормление детей – это единственно возможное средство выражения расположения к. ним, которое родители не в состоянии проявить разговором, прикосновением, игрой с ними. Оральный отказ является результатом разных форм поведения как сверхзаботливой, так и равнодушной матери.
Личность. Невозможно описать единую структуру личности при ожирении, в том числе при его психосоматических вариантах. Среди полных людей часто встречаются лица со снижением влечений. Некоторые авторы находили среди них большое число перенесших травму мозга. Но в некоторых случаях это очень живые и активные люди с поверхностными контактами и инфантильными притязаниями. Они склонны к близости и симбиотическому поведению с другими людьми, легко привыкают к ним и позволяют быстро сближаться с собой. Утрата, разлука для них невыносимы, как это часто бывает у людей с эксцессивной, малодифференцированной оральностью.
С помощью теста MMPI часто обнаруживают признаки депрессии, озабоченность своим телом, страхи, импульсивность, социальную инт-раверсию и защитные тенденции. Больные с ожирением предпочитают профессии, связанные с питанием, в противоположность обследованным контрольной группы, которые предпочитают более интеллектуальные профессии. Склонные к полноте дети описываются обычно как незрелые, рецептивные, зависимые от матери. Как и пациенты с анорексией, они не испытывают чувства обезображивания своего тела.
Уровень интеллекта в тесте Бине IQ у нашей 15-летней пациентки составил 90%. В образном тесте Бендера никаких указаний на травму. В тесте со сиенами и рисунками выявлены желания контактов и экспансивные устремления, которые не реализуются. Окружающий мир воспринимается как враждебный и агрессивный. Имеются поиски защиты и безопасности. Самооценка низкая, пациентка воспринимает себя в семье как человека низкого ранга и незначительного. Сильное желание вылечиться и быть любимой. Подавленная агрессивность, что находит выражение в желании «быть тигром, чтобы I мстить и злить людей», а с другой стороны – инфантильные идентификации, переживание себя в качестве ребёнка. Она очень чувствительна, психически неустойчива. На основе психологических тестов и психоаналитического исследования можно предположить, что избыточная масса тела мотивируется первично и вторично психодинамически, представляя собой оральную компенсацию за фрустрационные переживания.
Прогноз. Как у нелеченых больных, так и при активном лечении прогноз неблагоприятный. Знания о факторах риска при ожирении (артериальная ггипертензия, инфаркт миокарда, сахарный диабет и т.д.) недостаточно, чтобы изменить характер питания. Длительный успех активной программы лечения оценивается от 5 до 20% [обзор Gollner и Deter]. Вызывает озабоченность то обстоятельство, что исследовательская программа контроля за течением заболевания и лечением у терапевтов временно активизирует пациентов, а окончательные результаты по осуществлению такого проекта оказываются ещё более неблагоприятными.
Причины. В целом можно сказать, что масса тела зависит от внешних обстоятельств, а рост обусловлен генетически. В исследованиях, проведенных среди усыновлённых детей и близнецов, имеются указания на то, что при определённых формах ожирения действует фактор предрасположенности. О готовности наследственного характера скорее всего приходится думать в самых тяжёлых случаях. Однако остаётся невыясненным вопрос, в чём заключается этот фактор риска: в силе «пищевого влечения»; в липофнлии тканей; в личности с пониженными влечениями и двигательной пассивностью; в тенденции устраняться от сложных ситуаций оральным удовлетворением; в нарушении нормального чувства насыщения. Наряду с неясными генетическими компонентами большое значение имеют действующие в раннем детстве влияния как на тело, так и на личность. Если увеличение объёма жировой ткани происходит за счёт увеличения числа жировых клеток, как утверждают сторонники органической гипотезы, то это происходит ещё в раннем детстве. Ребёнок с избыточной массой тела уже имеет больше жировых клеток, чем нормальный ребёнок, но и здесь может иметь значение взаимодействие с воспитателями и в первую очередь с матерью. Ожирение у ребёнка, даже новорождённого, отчётливее коррелирует с массой тела матери, а не отца. У многих грудных детей и детей более старшего возраста имеется первичный опыт, в соответствии с которым всякое неудовольствие и состояние напряжения легче всего снимаются оральным удовольствием. Будет ли этот опыт закреплён и станет ли он в последующем господствующим модусом поведения в трудных ситуациях, зависит от участия других соматических и психических факторов.
Развитие, обусловленное болезнью. Социальная оценка ожирения в разных культурах и странах различна: на Востоке быть полным самому и иметь полную жену считается показателем красоты и богатства. На Западе большинство людей страдают от своей полноты. По данным J. Meyer (1969), из 98 полных женщин 67 сильно страдает из-за полноты, 7 – немного и 24 не страдают вообще.
Страдающие ожирением в западном обществе самоизолируются, фру-стрируются и легко могут из-за этой изоляции и отказа от контактов снова прийти к заместительному удовлетворению; таким образом возникает порочный круг.
Пациенты с ожирением обычно не воспринимают свои проблемы серьёзно, хотя им часто пытаются разъяснить их. Они полагают, что простое намерение и волевое решение позволят им регулировать еду и питьё, они должны только собраться с силами. В клинике их не считают тяжелобольными. Их уверения, что они целый день почти ничего не едят, рассматриваются не как противоречие между их потребностями и достигнутым чувством сытости, а как заведомая ложь. Контрперенесения приводят лишь к снижению самооценки и социальной ценности лечебной ситуации. Они осложняют рабочую связь и ситуацию лечения, которое в силу необходимости ограничения пищи затруднительно для больного и приводит его к депрессии. Пациенты часто реагируют смирением и внутренними самоупрёками, что приводит к новым внезапно наступающим приступам переедания.
Терапия. Исходя из того что люди с избыточной массой тела должны сами найти пути к новому стилю жизни и к другим привычкам в питании, все виды лечения должны стремиться помочь им в этом. Сегодня многие концерны, производящие пищевые вещества, частные клиники и терапевты направляют свои кратковременные курсы лечения на более или менее редуцированные диеты, богатые белками и бедные углеводами и калориями. Такие диеты могут повредить здоровью, особенно у больных со стенокардией, с нарушениями сердечного ритма, воспалительными заболеваниями, у беременных женщин и т.д. Немецкое общество питания во Франкфурте рекомендует для достижения долговременного снижения массы тела полноценное питание со сниженной калорийностью, для чего необходимо изменение всего режима питания.
Большую помощь могут оказать группы самопомощи, если им удаётся преодолеть начальные трудности и найти общий язык с другими подобными группами, установить общность, понимание на долгое время. Они обычно организуются женщинами, как правило, теми, которые сами добились успехов в лечении. Мужчин в подобные группы привлечь трудно, как, впрочем, и в другие терапевтические группы.
Только в исключительных случаях проводится хирургическое лечение: резекция желудка, наложение кишечных анастомозов. Достигаемое уменьшение массы тела осложняется такими расстройствами, как поносы, нарушения электролитного состава крови, функций других внутренних органов и, наконец, повышенной летальностью.
В целом при ожирении для быстрого уменьшения массы тела показаны психотерапевтические активные методы, ориентированные на симптоматику: директивная и поведенческая терапия, группы взаимопомощи, сосредоточенные на личности, раскрывающие психодинамические методы. Как и при алкоголизме, не обязательно анализировать все конфликты, если этот анализ не может изменить поведение больного. Обычно бывает нетрудно путём интенсивного клинического лечения при строгой диете быстро добиться уменьшения массы тела. Но это физическое изменение является одновременно и исходным пунктом для изменения самооценки и дальнейшего изменения поведения. Если за короткое время не наступает рецидив, что случается по меньшей мере в половине случаев, а по некоторым наблюдениям, – почти у всех больных, нужно развивать установившиеся взаимоотношения врача и больного при дальнейшем амбулаторном лечении. Только интенсивное перенесение на терапевта (посредством соответствующей установки, группы самопомощи) может дать больному мотивированную силу ограничивать себя в еде в дальнейшем, когда он окажется в привычных служебных и семейных условиях. Психосоматические и невротические больные с ожирением в целом поддаются терапии хуже, чем лица без подобных нарушений. Сколь часто ожирение связано с семейной структурой, показывает опыт лечения ожирения у детей и юношей. Сопротивление исходит не столько от самого ребёнка, сколько от его родителей, у которых развивается чувство вины, возникают иррациональные страхи, что ребёнок умрёт от голода, если будет соблюдать ограничения.
Имеется большое число изощрённых диет, основанных на том, чтобы при одновременном снижении чувства голода ограничить питание бедной калориями пищей (достаточной по объёму и богатой белками) или изменить калорийный баланс повышенной двигательной активностью. Но первым шагом должно быть привлечение пациента к совместной работе с врачом. Одностороннее использование предписанной диеты, гимнастика и т.д. помогают мало и часто приводят к депрессии, а связанные с процессом еды удовольствие, идеалы, фантазии остаются непереработанными. Решающим является то, что пациентам с ожирением, которые хотят получить удовольствие, каковым является для них пища, необходимо дать нечто иное: психосоматические больные с ожирением нуждаются в контактах, близости, удовлетворении в социальной сфере, помощи в преодолении фрустраций, подкреплении своего «Я».
Это представление является исходным пунктом ориентированных на теорию обучения и нацеленных на изменение поведения современных методик лечения. В разработанной R. Stuart (1967) программе отмечается, какое настроение, какая внутренняя ситуация и какие внешние влияния вызывают потребности в еде, какие эмоции и какие социальные обстоятельства усиливают эту потребность. Следует исключить эти обстоятельства, быть может, путём замещения их позитивными стимулами, которые могут относиться к сфере личных притязаний и достижения собственного признания или в иной деятельности, также дающей удовлетворение.
У нашей 15-летней пациентки в процессе многомесячного комбинированного лечения (600-700 кал ежедневно) с интенсивным вниманием к индивидуальным беседам и в групповых сеансах было достигнуто уменьшение массы тела на 15 кг, а позже, после второго курса лечения – ещё на 30 кг. Пациентка после первоначальных колебаний направила свою привязанность на медицинских сестёр и врачей (мужчин и женщин), но особенно на свою соседку по палате. Когда эта соседка выписалась, больная за несколько дней прибавила 8 кг. В контактах с другими людьми она проявляла недифференцирован-ность, детскость поведения. Что касается её кажущейся апатии, то при ближайшем знакомстве стало ясно, как тяжело она страдает от своего физического недостатка.
Девочка едва решается ходить по улицам, совершенно беспомощна, когда её дразнят, насмехаются над ней. Социальные работники были в большом затруднении при попытках заинтересовать её профессионально. Наконец, удалось подобрать для больной место учёбы. В дальнейшем отмечались рецидивы, пока её не включили в группу самопомощи для больных с ожирением, где она приобрела поддержку и позже получила новую профессию, которой занимается с чувством своей значимости.
Простое предписание средств, снижающих аппетит, нецелесообразно как из-за возможного вреда для здоровья, так и ввиду опасности привыкания к ним, которое свойственно именно этим больным, и неэффективности этих препаратов при дальнейшем длительном применении. Самым лучшим общеврачебным мероприятием является жёсткое и терпеливое руководство больным с открытым характером поведения при соблюдении рекомендованной диеты. Только при чрезвычайно выраженных невротических симптомах и исходящих из личностных конфликтов душевных страданиях полезна попытка раскрывающей психотерапии.
Для большинства больных с ожирением лучшей помощью является участие в специальных группах самопомощи. В США сообщают о резком росте числа таких групп [Weight и Watchers]. Очевидно, в обществе товарищей по несчастью черпаются силы для новой борьбы с избыточной массой тела. Эта практика опирается на традиции и успехи клубов анонимных алкоголиков.
Примером концепции лечения, направленного на пациентов и на болезнь, является амбулаторный групповой метод лечения в течение более 6 мес [U. Koch и соавт., 1986]. Этот метод предусматривает осуществление больными самоконтроля, в том числе с помощью целенаправленных упражнений – переработки ситуаций приёма пищи, пищевого и социального поведения. В группе работают ассистенты врача по диете, психологи, врачи, а также студенты – психологи и медики. Из 265 пациентов, начавших лечение, 226 длительное время продолжали эту программу. К концу лечения они достигли уменьшения массы тела в среднем на 40%, т.е. на 11,4 кг, через 6 мес – ещё на 10,5 кг и через 12 мес – на 8 кг. Эта амбулаторная терапия существенно уменьшала факторы риска развития сердечно-сосудистых заболеваний, значительно улучшала общее психическое состояние, делала менее выраженным проблематичное, слишком поспешное и неосознанное пищевое поведение.
Физиологические функции кожи разнообразны. Она участвует в отдаче тепла и жидкости. Это орган осязания, восприятия тепла, холода и боли. Кроме того, кожа выполняет защитную функцию. Наряду с физиологическими функциями можно видеть её психологическое значение: кожа лица и тела для окружающих является органом выражения и представления. По состоянию кожи можно представить внутреннее состояние другого человека.
Вегетативные процессы, смена покоя и возбуждения протекают в коже в виде изменения кровообращения (например, покраснение), потливости, сокращения («гусиная кожа»). При этом кожа – орган контакта с другими людьми: нежное прикосновение и боль, сексуальное возбуждение, жестокое обращение в первую очередь испытывает кожа человека.
Кожа человека – это средство выражения острых эмоциональных побуждений, типичных форм поведения и хронических душевных нагрузок, что подтверждено физиологическими экспериментами. Наш обиходный язык имеет много выражений, указывающих на это: краснеют от стыда, бледнеют от испуга, потеют от страха; волосы встают дыбом от испуга, при ужасе появляется «гусиная кожа»; один человек имеет тонкую, другой – толстую кожу; можно «лезть из кожи»; не желать побывать в чьей-то шкуре (т.е. коже) и т.д.
Уже Толеас Сиденхем, который в 1681 г. описал ангионевротический отёк, оценил его как истерическое проявление. Розовые угри в 1726 г. D. Turner объяснял как результат горя, которое пережила женщина после смерти своего мужа. В 1891 г. французские дерматологи Л. Брок (L. Brocq) и Л. Жаке (L. Jacquet) установили связь хронической экземы с психической переработкой и поэтому дали этой экземе название «нейродермит». Нейродермит до сих пор находится в центре внимания психосоматики заболеваний кожи.
Психические факторы и особенности личности при различных кожных заболеваниях могут взаимодействовать между собой.
Кожные заболевания, которые ведут к обезображиванию лица и других частей тела или к выпадению волос, осложняют межличностные отношения. Ощущения человека, что он безобразен, вызывает отвращение, и связанные с этим субъективные переживания обычно бывают сильнее, чем у окружающих, например у супруга. Эти переживания предъявляют большие требования к возможностям душевной переработки у больного человека, что отчётливо видно на примере депигментации кожи или облысения, особенно у женщин. Кожный зуд, который возникает при многих кожных заболеваниях и протекают приступообразно годами или даже десятилетиями, из-за доставляемого им беспокойства представляет чрезвычайную нагрузку и для психически здорового человека.
Дерматологи на основе своего профессионального опыта и компетенции обращают внимание на эти душевные формы реакций больных как на первично-органические болезни и используют это представление в своих общих планах лечения. Пациент обычно ждёт не направления к врачу-психосоматику или к психотерапевту, а помощи у дерматолога в виде советов и назначения медикаментов.
Другую крайность представляют собой изменения кожи, возникающие только в связи с патологией личности. Это случаи артефактов, когда пациенты склонны к самоповреждениям и увечьям, которые могут провоцировать диагностирующего их врача на «детективную» установку. Это обычно люди, живущие в экстремальных ситуациях и не видящие иного выхода, как взывать о помощи путём нанесения себе повреждений.
Пациентка 20 лет, страдающая анорексией (масса тела 38 кг), чувствовала себя в начале лечения в стационаре изолированной, не имеющей необходимого контакта с врачами. Сама больная не в состоянии была подойти к другим больным, не могла сформулировать свои заботы и разочарование в индивидуальных и групповых беседах. Она жаловалась на то, что её тело кажется ей чуждым и отстраненным Для того чтобы как-то себя «почувствовать», она стала уродовать своё левое предплечье, прижигая его сигаретой. Когда её состояние было правильно понято, ей назначили индивидуальную и групповую психотерапию; она начала общаться с больными и медицинскими сестрами, после чего эта тенденция к самоповреждениям больше не возобновлялись.
От артефактов следует отличать навязчивое почёсывание, трение или похлопывание по коже, которые происходят как осознанно, так и во сне. Обычно это находит объяснение после установления связи этих явлений с определённой причиной, когда состояние больного становится понятным и в процессе бесед или социально-терапевтических мер ему оказывается помощь.
В плане психосоматических связей при кожных заболеваниях центральное место занимают болезни, в происхождении которых участвуют, с одной стороны, факторы предрасположенности, а с другой – психические трудности и конфликты, вызывающие их манифестацию. Предрасположенность к этим кожным заболеваниям нельзя объяснить только наследственностью или только внешними влияниями, имевшими место в детстве или отрочестве, что характерно для основных психосоматических заболеваний. Как примеры подобных связей-ниже рассмотрены нейродермит, крапивница и околоротовой дерматит.
(атопический дерматит, рассеянный нейродермит, эндогенная экзема, конституциональная экзема)
Речь идёт о широко распространённой кожной болезни с хроническим течением, при которой отмечаются зуд, инфильтрация, уплотнения и экзематозные изменения кожи. Заболевание часто развивается в сочетании с другими аллергическими заболеваниями, прежде всего с вазомо-тоным ринитом, крапивницей и бронхиальной астмой.
Заболевание субъективно проявляется зудом, почесухой; из-за расчёсов и растирания возникают экскориации, а также утолщение кожи. Обычно вскоре появляются ромбовидное, мозаичное изменение утолщённой кожи, её лихенизация. Поражаются преимущественно лицо, шея, локти и колени, кисти и суставы рук. С течением времени больные начинают чесать и тереть кожу без наличия выраженных при почесухе изменений кожи.
Эпидемиология. Болезнь поражает людей всех возрастов, болеют даже грудные дети второго полугодия жизни. При массовых исследованиях установлено, что городское население поражается больше, чем сельское; кстати, это относится и другим заболеваниям, в этиологии которых играют роль аллергические факторы. Среди пациентов психосоматической поликлиники больные с нейродермитами составляют 1,2%. Они приходят обычно по направлению на консультацию, редко самостоятельно, их бывает нелегко вовлечь в длительный психотерапевтический контакт. Тем не менее показания для психотерапевтического лечения у этих больных достаточно часты.
Ситуация возникновения заболевания. Приступы нейродермита часто возникают при проблемах в партнёрских отношениях, разлуке или появлении лиц, которые имеют большую эмоциональную притягательность для больных. Нередко обнаруживаются переживания и проявления сильных аффектов, ожиданий, желания близости, сексуальности и её фрустрации вследствие собственной амбивалентности или отказа партнёра. При этих конфликтах, связанных с ситуацией сближения, во многих описаниях подчёркивается роль собственной телесности, желания и удовлетворения, возможности показать и представить себя в телесном облике. Эти описания обычно определяют понятием «эксгибиционизм».
Причины. В предрасположенности к заболеванию сомнений уже нет. Приводимая в прошлом в психосоматической литературе отрицательная характеристика матерей детей с экземой кажется тенденциозной и не соответствующей действительности. Если обследовать невыборочно детей в дерматологической или детской клинике и проанализировать отношения мать–дитя, то последние оказываются не столь односторонними – скорее характерны переживания виновности у матери из-за болезни ребёнка.
Причина заключается в том, что матери тяжело переживают наличие нейродермита у своих детей, но не только потому, что те эстетически малопривлекательны – матери вынуждены сделать вывод, что исполненные любви жесты причиняют ребёнку боль. Это наблюдение показывает, что при этом заболевании не просто постулируется связь между неправильным поведением матери и развитием нейродермита у ребёнка.
Психодинамика. Хотя единообразной структуры характера у больных нейродермитом, как и при других психосоматических заболеваниях, ожидать не следует, всё же можно найти типологически определённые черты сходства. В связи с описанной склонностью к резкому аффективному отходу и сближению неудивительно, что среди 77 больных нейродермитом, которые наблюдались в нашей поликлинике в 1978–1983 гг., шизоидные невротические черты составляли 51%, тогда как в общей выборке они составляют только 16%.
Как часто можно видеть, шизоидная проблематика контактов скрывается за истерическим фасадом.
Больная 28 лет, замужняя женщина, поступила на лечение по поводу хронической экземы. Болезнь развилась в пубертатном периоде при приближении к ней других людей, прежде всего мужчин. При этом были поражены только лицо, шея и часть груди, не покрытая одеждой, и руки до середины плеча. Первые проявления заболевания возникли, когда больной было 16 лет, она посещала уроки танцев. Нынешнее ухудшение наступило вскоре после вступления в брак, когда они начали жить с мужем в одной маленькой комнате Больная полагает, что её экзема связана с сексуальностью, так как первые признаки появились впервые во время танцев при приближении мужчин.
В анамнезе больная указала, что у её отца была аллергия к пище и ряду тканей; её мать также страдала экземой. Когда сама она была маленькой, у неё были струпья и экзема; результаты аллергических проб в отношении аспирина, снотворных средств и домашней пыли были положительными.
Из раннего развития больной имеет значение то, что она никогда не испытывала нежности матери – холодной, лабильной и эгоцентричной женщины, которая своими истерическими выходками тиранила семью. Мать отвергала её, предпочитая ей сына, который был старше на 3 года. Отец же, наоборот, любил дочь и с детства ухаживал за ней, как за юной дамой, с подчёркнутой галантностью и уважением. Будучи слишком мягким и деликатным, чтобы выступать против жены, он искал в дочери утешения, сильно привязал её к себе и рано пробудил в ней сексуальные интересы. Больная была посвящена в неблагополучие брака родителей и росла с сознанием, что она любимица отиа, кокетничала с ним не свойственным для её возраста образом. Во время уроков танцев она также проявляла провоцирующее кокетство, но появившаяся экзема сдерживала её. Когда её отец в конце войны попал в плен и умер, она начала вести легкомысленную, разнузданную жизнь, причём сексуальность проявляла в диапазоне от большой страстности до полной бесчувственности. О мужчине, который наконец женился на ней, так как она ждала от него ребёнка («хотя я никогда не хотела замуж»), она знала заранее, что по отношению к женщинам он был холоден, груб и враждебен. Живя с ним в тесной квартире после заключения брака, она почувствовала себя полностью беспомощной и одинокой. Его близость, когда он сидел в этой же комнате и читал газету, порождала в ней бессильную ярость, она затевала ссоры, которые вскоре обрывала и при этом чувствовала себя «как побитая». Тенденция к драматизации и собственная потребность в сочувствии давали всё новую пищу для конфликтов в браке.
Терапия. Лечение больных нейродермитом с его хроническим, часто приступообразным течением представляет для врачей трудную задачу, которая должна рассматриваться и с психосоматических позиций. Независимо от удельного веса психосоматических факторов в этиологии этого заболевания психическая его переработка является задачей, которая требует внимания и понимания со стороны врачей и медицинских сестёр. Аффективно живые и противоречиво реагирующие пациенты, которые нередко встречаются среди больных нейродермитом, нуждаются в готовом к трудностям и выдержанном враче, который стойко, не проявляя недовольства и не упрекая, переносит и отлучки своего пациента, и пренебрежение предписаниями, и консультации у других врачей и целителей,
У значительного числа больных нейродермитом имеются показания к раскрывающему психотерапевтическому лечению. Однако при этом больные обнаруживают эффективность, не терпят ожидания, быстро переходят от близости к отчуждению, пытаются сами определять ритм лечения. Поэтому при раскрывающей терапии всегда приходится считаться с необходимостью длительного лечения. Хорошие возможности может создать аналитическая групповая психотерапия, особенно у маломотивированных пациентов, затрудняющихся вербализировать свои проблемы.
Речь идёт об остро возникающем поражении кожи с чётко отграниченными волдырями; наблюдается чаще всего на лице. Основные симптомы – сильный зуд и наличие красных волдырей разного размера.
Причиной крапивницы считается аллергическая готовность, которая вызывается определёнными пищевыми веществами, медикаментами и другими факторами. Отмечаются хронические рецидивирующие формы течения крапивницы, которые развиваются преимущественно или полностью на основе психосоматических связей. Даже при аллергически обусловленных формах крапивницы для её манифестации или в качестве одного из причинных факторов имеет значение психическая перегрузка. Для психосоматических форм хронической крапивницы характерны готовность к переживаниям и определённая структура личности.
Пациентка 43 лет, худощавая, бесцветная, невзрачная женщина, тихая и подавленная, пришла на амбулаторный приём. Причину обращения к врачу она не смогла указать, но не возражала против отправки её в дерматологическую клинику. (По сообщению направившего её врача, она лечилась по месту жительства несколько недель по поводу острой крапивницы. Однако болезнь у неё тянется уже 20 лет. Из-за заторможенности и подавленности больная была направлена на амбулаторное лечение в психиатрическую клинику, но антидепрессивное лечение пришлось прервать из-за непереносимости препаратов.) После нескольких ободряющих реплик врача она начала с запинками говорить о своей болезни, то и дело прерывая рассказ слезами.
Кожные проявления (сильно зудящие волдыри) появились 20 лет назад, вскоре после денежной реформы, при употреблении арахисового масла. Обычно поражались руки и ноги, а при сильных рецидивах, возникающих 3-4 раза в год, сыпь появлялась также на теле и лице. В последние годы приступы становятся всё чаще, продолжаются по нескольку дней и недель. Между тем больная считала своё общее самочувствие хорошим, несмотря на то что при её обезображенной внешности старалась не показываться на люди. Кроме того, она сообщила о имеющемся у неё уже более 10 лет страхе перед большими пространствами (агорафобия) и приступах страха с чувством нехватки воздуха и сердцебиениями. Больная испытывает большую потребность во сне и в то же время не может спать.
На вопрос, что же произошло 20 лет назад, она сообщила, что тогда она познакомилась со своим будущим мужем. После двух лет знакомства они поженились. Она была католичкой, и муж привёл её в религиозную общину, где был проповедником. Она терпела его требовательность и даже тираническое обращение с одновременными морапиза-торскими выговорами, не противоречила ему с самого начала их совместной жизни. Ещё будучи невестой, она подвергалась его абсурдной ревности. Всякие отношения с соседями и даже с животными сопровождались строгим осуждением и выговорами. В доме муж был тираном, часто был недоволен едой и, если считал её плохо приготовленной, то мог побить жену. В сексуальном плане он был всегда невнимателен, эгоистичен, не проявляя интереса к потребностям женщины.
Позже он стал преследовать собственную дочь всё с той же ревностью. Однажды он настолько разошёлся, что она вызвала полицию. Дочь в 17 лет от отчаяния предприняла суицидальную попытку. Но ни дочь, ни мать не отважились тогда рассказать врачам о действительном положении дел в доме и о причинах суицидальной попытки. В отношениях с посторонними супруг проявлял себя как морализирующий и усердный проповедник, разыгрывая либо самодовольство и лицемерие, либо смирение и покорность, с обещанием исправиться. Несколько лет назад пациентка уже обращалась к юристам, которые советовали ей развестись, хотя и предупреждали, что у неё ухудшится финансовое положение. В последние годы конфликты обострились, так как дочь ушла из дома и она осталась с мужем наедине.
W. Grace и D. Graham (1952) обследовали 31 пациента и установили, что крапивница возникает у тех, кто испытывал на себе жестокое обращение. Эта жестокость имела нередко такие формы, что о ней трудно было рассказать и что-то с ней сделать. При этом отмечается, что страдающая сторона не в состоянии найти выход из положения и представить себе возможное решение проблемы. Типичные трактовки этой ситуации были такими: «Они мне много дали, и я не могу ничего поделать»; «Я выдерживаю удары»; «Моя мать колотила меня»; «Мой жених не хочет меня, он пренебрегает мной, но что я могу поделать?».
Психодинамика. Характерны отношения зависимости от других, более сильных личностей с мазохистской обвинительной установкой. Обычно в отношениях с партнёром повторяется мазохистская зависимость из ситуации детства.
Наша 43-летняя пациентка вначале описывала своё детство как нормальное. Лишь в процессе терапии выяснилось, что она переживала своё детство как беспомощная жертва родителей. Родители много ссорились, отец был тираном, мать тоже была с ней излишне жёсткой. «Матери достаточно было поднять палец, и я уже слушалась». Её сестра, старше её на 4 года, которая была активнее, тоже высказывала протест против родителей и рано ушла от них, тогда как больная оставалась в доме вплоть до своего замужества. Она училась по желанию родителей у тётки-цветочницы, ничего не могла оставить для себя и, будучи продавцом, всё, что зарабатывала, отдавала родителям. В 23 года она познакомилась с будущим мужем и вышла замуж сразу же, как забеременела. Хотя она не была счастлива в браке, но не думала всерьёз о разводе. Когда она заговорила об этом однажды, муж пригрозил, что задушит её.
Совершенно очевидно, что больная перенесла часть зависимости и мазохистской подчинённости на своего мужа, то, что она пережила в своём детстве со своими родителями. Ей был поставлен диагноз хронической крапивницы на фоне депрессивно-невротической структуры личности. Налицо зависимая мазохистская обвинительная установка в отношении других людей, прежде всего в отношении мужа, воспринимаемого как сверхсильного в результате незрелой детской фиксации.
Этиология. В целом за появление крапивницы ответственны аллергические факторы. При этом факторы наследственности, несомненно, также играют роль; сама готовность к аллергическим реакциям частично объясняется психосоматически. У аллергиков, несомненно, чаще встречаются невротические признаки. В общем, можно сказать, что аллергики в детстве травмируются матерями, проявляющими гиперопеку или холодность. Налицо зависимость от этого объекта влечения, агрессивная реакция невозможна, и агрессия направляется на себя. Мазохистское отношение к объекту, который в то же время позволяет сохранять аффективную связь благодаря направленности агрессии на собственную личность, признаётся сторонниками психоанализа.
Терапия. Если очевидны затруднения в оценке болезни, а больные убеждены в связи её с конфликтом, то обычно возможно применение раскрывающей терапии. В соответствии с мнением больного и с возможностями терапии это может быть индивидуальная или групповая терапия, причём последняя даёт хорошие возможности прежде всего для лечения больных с первоначально недостаточной мотивировкой.
У той же больной вначале была проведена 3-месячная стационарная, а затем – 18-месячная амбулаторная групповая психотерапия.
В групповой терапии она вначале не могла вступить в беседу. Когда психотерапевт пытался осторожно активизировать её, она вынимала носовой платок и начинала плакать. Вначале она смогла устанавливать с другими пациентами только страдальческие (как жертва) мазохистские отношения. При этом было ясно, что она противопоставляла себя всей группе. При агрессивных полемиках, во время бунта против руководителя группы у неё возникал рецидив крапивницы. Лишь во второй половине амбулаторного лечения она стала в состоянии высказывать своё отношение и проявлять чувство соперничества по отношению к другим женщинам в группе. Она сама сообщила, что и вне группы ей стало легче общаться с людьми, меньше стало страха и самокопания. В ходе амбулаторного лечения она смогла разрешить свою семейную ситуацию путём развода, несмотря на сильное сопротивление мужа, затем нашла себе новую работу и вместе с дочерью обрела новый смысл существования. В последние месяцы лечения приступы крапивницы не возникали. При катамнестическом обследовании (30 мес после выписки) рецидивов крапивницы и невротических страхов не отмечалось.
Заболевание проявляется локализующимся на лице сильным воспалением кожи, которое захватывает главным образом область вокруг рта, а также другие участки лица. Характеризуется покраснением, инфильтрацией или отёком кожи, псевдопустулами и субъективным ощущением напряжения и зуда. Картина болезни впервые описана в последнее десятилетие, причём были высказаны различные мнения о причинах и путях лечения болезни.
Дискутируется вопрос о возможности влияния бактериальной и грибковой инфекции, аллергических реакций или применения косметических средств и кортикостероидов, а также «перелечивания» в качестве причинных факторов. Дерматологи обратили внимание на то, что заболевание встречается чаще у личностей определённого типа. Это очень деловые, чаще незамужние женщины среднего возраста, которые имеют проблемы в отношениях с мужчинами.
Пациентка 40 лет, старший инспектор юстиции, одета обычно, с завитыми светлыми волосами и обезображенным волдырями и красными пятнами лицом, пришла по направлению специалиста с диагнозом: околоротовой дерматит. Вначале она выглядела отстранённой, позже стала говорить о сердцебиениях, о неуверенности в себе, из-за чего она и пришла к врачу, а затем стала вдруг очень откровенна.
Болезненные проявления на лице появилась 7 мес назад, когда она познакомилась с мужчиной старше её на 4 года. Врачи якобы сказали, что это перешло с его бороды на её лицо. Теперь проводится аллергологическое исследование волос бороды этого человека, но она не думает что дело в этом. В последние месяцы при лечении кортизоном отмечено кратковременное улучшение, но после посещения сауны произошло резкое ухудшение: лицо стало красным и горело.
О значении этого знакомства в её жизни она сообщила, что она не замужем и живёт с родителями, «всё ещё не оторвалась от пуповины». 7 мес назад познакомилась с мужчиной старше её на 18 лет, который был другом её брата и вместе с ним служил в полиции. Он показался ей заслуживающим доверия. Она была очень сдержанна с мужчинами, так как много лет назад пережила разочарование. Полицейский, которого она давно немного знала, усиленно ухаживал за ней, и 7 мес назад она вступила с ним в связь. При этом она не возвращалась домой на выходные к родителям, ночевала у него, отчего ей было немного стыдно. Этого человека она воспринимала как спрута, который обвил её своими щупальцами. Хотя он подчёркивал, что не собирает на ней жениться, она в этом не была уверена. Вместе с тем она говорила о своем одиночестве.
Больная родилась в Судетской области. Её отец был солдатом, воевал на фронте и вернулся домой, когда ей было уже 6 лет. Отец пришёл в дом, как чужой, она его воспринимала как подавляющего женщин, авторитарного человека и плохого отца. «Я бы не хотела иметь такого супруга». С матерью отношения сложились лучше, но тоже были прохладными. Будучи беженцами, они жили в разных городах Германии, после начальной школы больная училась в годичной строительной школе, а затем решила поступить на службу. Позже она продолжила образование, чтобы достичь более высокого положения. Теперь у неё и в этом отношении имеются трудности, «так как в юстиции, как и в кино, женщине нужно пройти через постель начальников, а она этого избегает, и поэтому к ней придираются, стараются ей навредить». Первый половой контакт был в 26 лет; больная чувствовала себя скованной и не получила никакого удовольствия. Она ощущала превосходство своего партнёра; впоследствии он её бросил по требованию своей матери, к которой был очень привязан. «Я не побежала за ним, но была этим очень расстроена». Позже у неё были непродолжительные связи, но всегда оставалось впечатление, что мужчины только используют женщин. Больная настойчиво подчёркивает, что хочет остаться свободной, она боится попасть в пожизненное рабство; она страдает от своей зависимости от родителей и хотела бы иметь собственный дом. Ей нравится песенка: «Я хочу остаться свободной и всё-таки иметь дружка».
Пациентка преодолела свои страхи в ситуации обследования без затруднений и проявила открытость при первом же контакте. Она чувствовала облегчение после разговора, но затем у неё возникло опасение, что ей будет назначено слишком долгое и интенсивное лечение, в результате которого она попадёт в зависимость от врача.
Конфликтную ситуацию обусловили амбивалентное сближение с мужчиной, выход из состояния одиночества и опасение быть слишком тесно связанной с другим человеком, а также то, что почвой для этих страхов было отрицательное отношение к отцу. Отец переживался как чужой и вызывающий страх мужчина, что ограничивало возможности естественного развития отношений с мужчинами, тогда как бесцветная и недостаточно нежная и любящая мать не давала ей чувства защищенности. Скорее всего это шизоидная проблематика сказалась и в нарушении ее сексуальной сферы.
В дальнейшем проявления дерматита довольно быстро исчезли под влиянием белого лосьона и нацеленных на конфликт психотерапевтических бесед
Данных о течении заболевания и влиянии на него лечебных соматических и психотерапевтических мероприятий недостаточно для того, чтобы говорить о прогнозе и показаниях к психотерапии. Однако, несомненно, следует переходить от локального восприятия болезни к пониманию всей ситуации в целом. Как и при ряде других кожных заболеваний, при наличии конфликтов в сфере контактов и шизоидных расстройств личности целесообразно не слишком тесно связывать пациента в терапевтическом контакте.
Наличие психосоматических связей обсуждается и при других кожных заболеваниях, таких, как ангионевротический отёк, кожный зуд, красный плоский лишай, почесуха, экскориированные (уртикарные) угри, а также розовый лишай, гнёздная алопеция и псориаз, в происхождении которых играют роль, кроме прочих, и психические факторы. Неясны психосоматические связи при обыкновенных угрях, болезни Рейно и склеродермии. При многих невротических нарушениях возникают кожные вегетативные реакции, такие, как эритема, гипергидроз (в первую очередь потливость рук) и т.д. Почесуха, или кожный зуд (особенно анальный и генитальный зуд), не имеющие морфологической основы, может быть обусловлена чисто психически или, во всяком случае, с участием психических факторов. Как и всегда при психосоматическом подходе, необходима индивидуальная диагностика с учётом ситуации, вызывающей заболевание, и личностного фона при этих столь различных нарушениях.
Психосоматические аспекты в гинекологии касаются в первую очередь психической стороны нормального развития женщины в пубертатном периоде, сексуального созревания, беременности, родов, климактерического периода и т.д. Психосоматика занимается прежде всего нарушениями этих нормальных процессов развития и действующими при этом психическими факторами.
В настоящем разделе мы осветили только некоторые темы. Большой раздел, посвящённый сфере сексуальности со всеми её конфликтами и нарушениями, представлен в другой работе [W. Brautigam и U. Clement, 1989].
Среди гинекологов в последние годы наблюдается интерес к вопросам психосоматики и психотерапии. Это нашло отражение в создании собственного научного общества и изучении соответствующих тем в рамках курсов усовершенствования. Если рассматривать обсуждаемые важные для гинекологической практики темы, то можно заметить их отличие от тех, которые до этого изучали психосоматики и психотерапевты: вопрос о том, как больные и лечащий врач справляются с тяжёлыми соматическими заболеваниями, и особенности их лечения для гинекологов имеют большее значение, чем психогенез тех или иных нарушений.
Мы постараемся сопоставить основные акценты этих интересов в нашем новом понимании проблем этой области медицины.
Особое положение этого заболевания определяет не только то обстоятельство, что рак молочной железы составляет 25% всех опухолевых заболеваний у женщин и является самым частым «органным» онкологическим заболеванием в западном мире. Угрожающая метафора «рак» при этом заболевании связана с поражением и часто с утратой органа, имеющего большое значение для самооценки женщины. Поэтому неудивительно, что бульшая часть эмпирических работ и клинико-психосоматических исследований посвящена этой болезни.
Считается, что заболеваемость раком молочной железы составляет 50–70 на 100 000 женщин в год. Наиболее подвержены женщины в возрасте от 40 до 60 лет. 60-80% женщин сами впервые обнаруживают у себя опухолевые узлы. Через 5 лет после начала заболевания в живых остаются 66% больных, а через 10 лет – 50%. Степень тяжести и стадия заболевания при первичном диагнозе – прогностически самый важный показатель даже в сравнении со всеми психосоциальными влияниями, компенсаторным поведением и т.д. Это указывает на важность самообследования и профилактических мероприятий.
Как и при других формах рака, имеются указания на то, что факторы, заложенные в изначальной личности, равно как и психическая их переработка, играют решающую роль: женщины, которые уже раньше были психически менее выносливыми, имели сложности в межличностных отношениях, в сексуальной и профессиональной сферах, что обнаруживается в беседах или при психологическом тестировании, проявляют более выраженные и дольше сохраняющиеся аффективные реакции с депрессивной и тревожной переработкой. Если при карциноме по сравнению с доброкачественными опухолями больные ещё до биопсии проявляют больше признаков страха или депрессии [Т. Morris и соавт., 1977; G. Maguire и соавт., 1978], то исихоэтиологически это расценивается как показатель «раковой личности».
В результате первых находок при обследовании, маммографии, ультразвуковой диагностике, термографии и др., а также реакции врача при первом обследовании, как и вследствие упомянутого выше самообследования, женщины могут и должны приобретать установку на серьёзность этого заболевания. Женщины, которым позже на основе биопсии ставится диагноз карциномы, чаще, чем женщины с доброкачественной опухолью, сами подозревают наличие у себя этого заболевания ещё до биопсии.
Сохранение или удаление молочной железы при хирургическом вмешательстве и радикальность последнего коррелируют с выраженностью и длительностью присоединившихся впоследствии психических симптомов. Изоляция, которая наступает у больных, особенно отчётлива в личностной сфере: 89% больных раком молочной железы почти или совсем не обсуждают со своим партнёром факт своего заболевания [М. Beutel, 1988].
Влияют ли на прогноз заболевания характер преодоления болезни, т.е. активная, оптимистическая установка, а также такой личностный фактор, как способность выражать свои чувства, социальная поддержка и т.д., – всё это изучается в проспективных исследованиях [G. Budderberg и соавт., 1989]. Этот вопрос остаётся открытым, он может быть решён только в рамках больших и многопрофильных исследований.
Общее мнение о том, что сохраняющая грудь операция лучше психологически перерабатывается не только молодыми, на и пожилыми женщинами и положительно воздействует на дальнейшее течение болезни, подтверждается в настоящее время и хирургами. По крайней мере уже на первых стадиях после операции возможен витальный прогноз. При восстановлении молочной железы после мастэктомии, если не учитывать косметический эффект, чаще наблюдаются осложнения. Конечно, и после сохраняющей грудь операции во многих случаях бывает нужно повторное оперативное вмешательство, которое приводит к новым трудностям.
У больных раком молочной железы наряду с физическим состоянием заслуживает внимания не только первая пред- и послеоперационная «шоковая фаза», но и психическое состояние в последующие годы. Так, F. Muthny и соавт. (1986), наблюдавшие за 100 женщинами в послеоперационном периоде, отметили, что в первое время после операции преобладает позиция отвергания истины или установка типа «carpe diem» – «живи одним днём». Ещё и через 2,5 года после операции у большинства остаются такие установки, как «дух борьбы», «надежда» или «покорность судьбе». Но примерно треть больных ещё испытывают трудности, они избегают разглядывать себя обнажёнными в зеркале или показываться в таком виде своему партнёру. Каждая третья женщина считает, что партнёр подавлен её болезнью, но старается быть внимательным. Половина больных были довольны отношениями с партнёром, в том числе и сексуальными. То, что семья и партнёр заняты преодолением соматических и психических последствий болезни, вытекает из очевидной необходимости психосоциальной помощи. Желание получить советы по социальным вопросам, участвовать в специальных группах больных, в которых врачи обсуждают медицинские темы, высказывают большинство таких женщин. Половина больных считают необходимым создание групп, в которых бы обсуждались психические проблемы, а также проводились индивидуальные беседы с психотерапевтами. Около 10% больных, которых можно отнести к невротически реагирующей группе риска, борются с чувством подавленности и враждебности и имеют показания для целенаправленной психотерапевтической помощи.
Групповые психотерапевтические программы упражнений у больных раком молочной железы с уже имеющимися метастазами, вначале направленные только на улучшение качества жизни, ориентированы на психодинамическую поддержку и включают упражнения по снятию напряжённости. Они не только приносят субъективное улучшение и облегчение, но и дают впечатляющий отдалённый эффект. Через 1,5 года летальность в психотерапевтической группе по сравнению с контрольной была значительно ниже, а через 10 лет катамнез и прогноз оставшихся в живых значительно улучшились [D. Spiegel и соавт., 1989].
Примечательно также, что, как и при экстирпации матки, многие женщины говорили, что врач, который обследовал их, устанавливал диагноз и показания к операции, почти ничего не сказал им о ходе болезни и операции и возможных отдалённых последствиях. Это указывает на важность рекомендаций в беседах с больными врачей всех уровней, в том числе специалистов крупных клиник. Среди опрошенных по поводу разъяснения им перспективы их болезни около 20% возложили вину (целиком или частично) за отсутствие этих сведений на врачей. Ретроспективно были уверены в необходимости удаления железы 37% больных, категорически против – 15%, а 31% больных сомневались. При этом отрицательное отношение к операции и потере молочной железы для последующей сексуальной жизни проявляли лишь немногие женщины: 60% имели удовлетворяющие их сексуальные отношения, и этот процент был значительно выше, чем у больных, находящихся на гемодиализе. Вероятно, у последних общесоматические и вредные для нервной ткани токсичные вещества непосредственно влияют на либидо и половые функции.
Удаление (экстирпация) матки при гинекологических заболеваниях, при сильных кровотечениях, для профилактики рака или как радикальное противозачаточное мероприятие относится к наиболее частым гинекологическим операциям. В Мангейме в 1978 г. на 100 000 женщин проведено 407 экстирпаций матки; 30% женщин были в возрасте до 40 лет. В США число оперированных женщин было ещё больше, но в последние 10 лет этот показатель постепенно снижается.
Наличие матки и регулярных менструаций имеет большое значение для самосознания многих женщин. Здесь играют роль преувеличенные страхи и представления о кастрации, потере женственности и молодости, а также опасение, что женщина не будет больше привлекательной и потеряет возможность нормальных сексуальных отношений. Поэтому неудивительно, что после удаления матки даже при доброкачественных заболеваниях часты жалобы на депрессию, истощение и общее недомогание.
В целом же дифференцированные катамнестические наблюдения через 3 года после операции показывают, что бульшая часть женщин через несколько месяцев возвращаются к прежнему состоянию и прежним установкам. Потребность в общемедицинской или специальной психотерапевтической помощи чрезвычайно мала и касается в основном тех женщин, которые ещё до операции были склонны к психическим или психосоматическим жалобам. Важными для процесса быстрого преодоления представляются, в частности, различия во времени, которое затратили для компенсации врач и больной до операции, выясняя все «за» и «против» принимаемого решения. Для течения болезни имеют значение стабильность отношений партнёра до и после операции и готовность супруга провести вместе это время [A. Zintl-Wiegand и соавт., 1989].
Если нет грубых рубцовых изменений после операции, то органический фактор и не может быть ответственным за возникшие в послеоперационном периоде сексуальные расстройства.
Менструации имеют ряд биологических параметров, которые находятся на разных уровнях и взаимодействуют с миром переживаний и многообразными внешними влияниями. Это обнаруживается уже при менархе – первой менструации, которая появляется в последние годы всё раньше. Такое раннее половое созревание опережает психическое, личностное и социальное взросление. Профессиональное же образование, социальная зависимость и окончание юности сдвигаются на третье и даже четвёртое десятилетие жизни. Вместе с тем молодые люди в наши дни сексуально информированы, активизируются извне, и сексуальная активность начинается всё раньше, нередко становясь причиной конфликтов. В то же время известно, что под влиянием тяжёлых соматических условий, как, например, в военное время, менструации появляются в среднем позже.
Первичная аменорея (или слишком поздно появляющиеся менструации) описывается при разных личностных структурах («спящая красавица», «брунгильда»). Однако при этом следует исходить из того, что на первый план выступает влияние гормональных и соматических факторов наряду с влиянием алиментарных условий.
Преходящее отсутствие менструаций под влиянием психических факторов относится к наиболее частым психосоматическим наблюдениям, которыми располагают врачи.
В большинстве случаев оказываются важными ситуационные влияния, проявления страха, ужаса и в целом стресса. Уже во время войны 1870/71 гг. врачи часто наблюдали в осаждённых городах Страсбурге и Париже вторичную аменорею. Такие же наблюдения отмечены после железнодорожных аварий, взрывов и землетрясений. Аменорея вследствие бедственного положения описана среди узников концлагерей и у заключённых в тюрьмах. Типичными являются случаи аменореи в пансионатах и трудовых лагерях. Аменорея была частым явлением в концлагерях (от 30 до 90%). В самом страшном лагере нашей эпохи – концлагере Аушвиц (Освенцим) аменорея наблюдалась у 100% женщин. Естественно, что в этих случаях играл роль и алиментарный фактор (дистрофия). В подавляющем большинстве случаев аменорея наступала в течение первого месяца пребывания в лагере, в остальных случаях – на втором или третьем месяце. При одинаковом питании в тех группах, где не было непосредственной угрозы жизни, частота аменореи в 2 раза меньше. Сколь велика при этом роль страха и напряжённого ожидания, показывают случаи с женщинами-заключёнными, у которых перед судом и приговором аменорея наблюдается значительно чаще, чем при отбывании наказания после приговора.
Следующим фактором является «лишение корней». Разлука с близкими людьми, изъятие из привычной среды, как это было с беженцами во время войны и после неё, очень часто вызывают расстройства менструаций. Лишь разлука с близкими людьми обусловливает примерно у 20% женщин нерегулярность менструаций или аменорею (следует упомянуть также ситуации расторжения помолвки, брошенность родителями и т.д.). Периодические кровотечения регулируются не исключительно посредством гормонов, но и благодаря контакту с противоположным полом, который имеет обшесоматическое значение, являясь функцией, воздействующей на все жизненные процессы.
Чаше всего врач занимается такими формами вторичной аменореи, которые возникают вследствие конфликтного развития личности, прежде всего вследствие амбивалентности в отношении к своей женской роли. Комплексная охваченность собственной женственностью может приобретать у женщины разные перспективы и особенности; наиболее всеобъемлющим является отвергание собственной женственности при нервной анорек-сии. При этом обнаруживается стойкая, сохраняющаяся дольше, чем анорексия, вторичная аменорея, которая часто появляется раньше, чем анорексия. Другая личностная особенность заключается в неопределённости схемы тела с искажённым восприятием своей половой сферы. Это объективируется тестом Роршаха в виде нечётких толкований и связывается с конфликтами вокруг женской роли.
Нарушения, возникающие во время менструации, являются наиболее частой причиной обращения к гинекологу. Речь идёт о соматических болезненных ощущениях с психическими изменениями, которые естественным образом связаны с гормональным сдвигом и соматическими процессами. У большинства женщин определяются также психические влияния, хотя бы в минимальной мере. Ухудшение самочувствия, расслабленность, готовность к головной боли, запоры, головокружения отмечаются у многих женщин. При этом часто сказывается отрицательный опыт осмысления женственности, особенно в отношении менструаций. Последние отрицательно воспринимаются теми женщинами, которые не могут примириться со своей ролью женщины. Другие женщины рассматривают «ежемесячные очищения» как необходимую разгрузку и показатель нормального функционирования женского организма; их скорее беспокоит отсутствие или нерегулярность менструаций. Удивительно, что встречаются взрослые женщины, которые не имеют чёткого представления об этих естественных функциях и их соматическом значении, и эту область они тщательно вытесняют из сознания. Молодые девушки нередко перенимают отношение своих матерей к менструациям. Катамнестические опросы пациенток с дисменореей показывают, что их матери и другие женщины в семье также считают менструации не только тягостными, но и болезненными, причём первое появление месячных часто воспринимается драматически, как болезнь. Но в наше время для девушки её сверстники, с которыми она приобретает свой первый сексуальный опыт и установки, значат больше, чем родительский дом. На личностные факторы, которые всегда играют роль в психосексуальном развитии, указывают такие нарушения, как нервная анорексия. Подготовка к первой менструации с помощью матери и гармоничная семейная обстановка, которая даёт возможности для развития женственности, имеют значение для субъективного переживания этого события. Вид и характер этого переживания, как свидетельствуют более поздние воспоминания пациенток, являются индикатором отношений матери и дочери, открытости семейной атмосферы для сексуальных тем и интеграции «телесности» в семье.
По наблюдениям шведских исследователей, 20-30% женщин испытывают в этот период болезненные ощущения, а 6% становятся хотя бы на несколько часов нетрудоспособными.
Физиологически связанные с предменструальным состоянием и менструацией напряжённость и чувство тяжести внизу живота, в ряде случаев возникающие давящие и тянущие боли в паху и в гениталиях, боли в крестце, ощущение напряжения молочных желез и т.п. могут стать источником психогенной и невротически соматизированной переработки. Едва ли найдётся какая-либо другая ситуация, в которой психогенные и психосоматические проявления могли бы быть так тесно взаимосвязаны. При менструации ощущения и жалобы являются источником всевозможных других ситуационных и невротических конфликтов, когда наступает проецирование конфликта на сексуальную сферу. Конфликты в связи с половой жизнью, с вопросом гармоничности сексуальных отношений и в целом установка и реализация в сфере собственной женственности проявляются особенно явственно. Большая частота расстройств менструального цикла в позднем подростковом возрасте означает, что эта, часто чреватая кризами переходная фаза развития является фазой поисков и удовлетворения потребности в сексуальном партнёре.
В связи с этим следует напомнить, что сексуальное удовлетворение женщины связано с опытом, который приобретается в результате нескольких лет регулярной половой жизни вплоть до появления полного сексуального удовлетворения.
Психоаналитически ориентированные гинекологи находят у женщин с дисменореей невротический конфликт, связанный с анально-ретенцион-ной проблематикой. Соответственно анальным переживаниям при менструациях также возникает страх утраты, который может привести к судорожному внутреннему состоянию напряжённости и регрессивному замыканию в себе. Это впоследствии затрагивает как менструации, так и сексуальную готовность (с крайним проявлением в виде вагинизма) и часто сочетается с запорами. Излишне поспешным было бы заключение, что дисменорея всегда сочетается с травмирующими переживаниями сексуального характера, что наблюдается только в отдельных случаях. Но иногда обнаруживается последующая психическая отягощённость из-за сексуального совращения родителями или из-за инцестуозной фиксации в сфере фантазий.
Функциональные нарушения в гипогастральной области, не зависящие от менструального цикла и не имеющие какой-либо органической основы, обусловливают наиболее частые в гинекологической практике жалобы. Такие нарушения носят различные названия: «пельвиопатия» при болях внизу живота или в пояснице, если они не зависят от половых контактов; «диспареуния», если они связаны с половыми отношениями; «хронический аднексит», если боли имеют одностороннюю локализацию и нет достаточных оснований считать процесс воспалительным. Большое число подобных диагностических понятий отражает часто возникающую диагностическую неопределённость. Все эти жалобы могут не иметь органической основы. Поэтому важно провести тщательное клиническое обследование со всей ответственностью перед пациенткой, учитывая собственное мнение больной о характере заболевания, в связи с чем можно провести обследование повторно. При частой неопределённости соматического диагноза одного исключения органических изменений для признания психосоматической обусловленности заболевания недостаточно.
Связь между временем появления жалоб и изменениями жизненной ситуации, отношение женщины к сексуальным функциям и к ожидаемому, полученному или ещё не достигнутому сексуальному удовлетворению имеют решающее значение. Выраженные конверсионные невротические болевые ощущения внизу живота, при которых при гинекологическом обследовании нередко обнаруживается выраженное защитное мышечное напряжение, необходимо диагностически оценивать с учётом всей личности и проблематики её развития, особенностей предъявления этих жалоб и характера взаимоотношений врача и больного. Очень часто, когда при повторном обследовании отмечаются нормальные показатели, врачи не используют возможность проведения одной или нескольких бесед с психосоматической постановкой вопросов и различным толкованием болевых ощущений. Излишне поспешными бывают попытки толковать эти жалобы лишь как травмирующие переживания сексуального характера, будь то эгоистичный партнёр или сексуальное совращение взрослыми в детском возрасте. Поскольку важны актуальные травмирующие переживания, необходимо рассматривать исходные особенности личности. Нельзя забывать, что некоторые женщины преодолевают эти травмирующие переживания и их сексуальное развитие происходит без осложнений.
Лечение. Жалобы на нарушение менструального цикла и функциональные расстройства в области гипогастрия в редких случаях становятся предметом внимания психотерапевта. С ними чаше имеют дело гинекологи и врачи общей практики. Если исключается органическая причина, то встаёт вопрос об актуальности конфликта или невротических нарушений, и тогда несколько бесед могут дать поразительные результаты. Для этого необходимо раскрыть отягощающий актуальный конфликт и оценить невротический фон личности. Обобщённые данные Prill показывают, что раскрывающая психотерапия, будь то психоанализ, анализ симптомов, сконцентрированный на конфликте, или групповая психотерапия, далеко превосходит по эффективности все остальные формы суггестивного, обучающего или просто медикаментозного лечения. Если не удаётся провести раскрывающую конфликт терапию, то обычно проводят длительное, хотя и безуспешное, симптоматическое лечение, часто с применением небезопасных средств и вмешательств.
Появление менструаций и их прекращение вносят радикальные изменения в жизнь женщины. Оба эти процесса часто переживаются двойственно. Начало месячных означает появление забот в связи с наступающей женственности, ежемесячно возникающих затруднений и неприятных переживаний, но в то же время это показатель созревания и полной функциональной способности быть женой и матерью. Прекращение месячных освобождает от ежемесячного «плохого самочувствия», но в то же время показывает утрату способности к продолжению рода и рождению новой жизни. Менопауза, однако, ставит вопрос не только в отношении конкретной женщины, которая нередко видит в ней одно только облегчение. Оценка этого изменения всегда зависит также от взаимодействия с партнёром.
Гормональные факторы перестройки в климактерическом периоде, без сомнения, оказывают своё действие. В то же время не следует сбрасывать со счетов и субъективное значение женственности, а также вопрос, была ли до сих пор полноценной жизнь женщины как сексуального партнёра, жены и матери и каково соотношение непережитого и неисполненного.
Из психосоматических проявлений при этом описывают уменьшение или увеличение массы тела, вазомоторную лабильность с приливами жара, частую смену настроения, тревожность, раздражительность, снижение потребностей или их чрезмерное усиление. Эти симптомы вряд ли можно объяснить только гормональной дизрегуляцией и перестройкой. Так называемая сексуальная паника перед закрытием ворот – это также не просто следствие гормональных изменений; она часто становится для женщины точкой отсчёта для подведения баланса прожитой жизни. Примечательно также, что в странах западной культуры у женщин из высших социальных слоев менопауза наступает всё позже, в то время как в социальных низах – значительно раньше. У женщин, выполняющих тяжёлую работу, в слаборазвитых странах менструации также прекращаются раньше.
То, что было сказано в отношении эмоционального климата в семье в связи с наступлением менархе, в равной мере относится и к менопаузе. Однако деформированная в детстве установка в отношении менструаций и женственности позже может нейтрализоваться удачными партнёрскими сексуальными отношениями и приносящим удовлетворение выполнением роли женщины, и тогда подобная установка не будет уже оказывать отрицательного влияния.
Несомненно, с наступлением менопаузы начинается вторая половина жизни женщины с характерными для неё процессами соматической инволюции, на протяжении которой состояния подавленности, колебания настроения и даже явные депрессивные реакции становятся более частыми, чем в первой половине жизни. Внешних и внутренних поводов для этого у чувствительных людей хватает. Такие психиатры, как М. Bleuler, досконально изучивший связи между эндокринной системой и психическими заболеваниями, решительно и однозначно отвергают самостоятельность «климактерической депрессии» как нозологической формы. Американские и многие европейские психиатры считают также неправомерной нозологической единицей инволюционную депрессию, которая представляет собой эндогенно окрашенные эмоциональные расстройства, возникшие во второй половине жизни. Подобные диагностические ярлыки чаще всего только маскируют невротические черты личности и психосоциальные взаимосвязи.
Семейные пары, которые хотят иметь детей, но брак которых остаётся бесплодным, ставят важную задачу для гинекологов в области диагностики, консультаций и лечения, учитывая психические влияния стерильности и связанные с нею последующие психические проявления, чаще всего у женщин.
Значимость психических факторов оценивается по-разному. При ретроспективном исследовании 2000 пар, желающих иметь детей, М. Шта-убер [М. Stauber, 1984] обнаружил соматические причины, препятствующие зачатию, в 36,4% случаев у женщин, в 25% у мужчин, в 10,3% у обоих партнёров. 8,3% этих случаев он отнёс к «психосоматической стерильности», в первую очередь обусловленной конфликтом в отношениях и личностными факторами с тяжёлыми психическими нарушениями у одного или обоих партнёров. Часто обнаруживается, что сознательно демонстрируемое страстное желание иметь детей не было убедительно обоснованным и представляло собой скорее симптом, в котором проявлялась разрядка конфликта.
Подобные личностные факторы, партнёрские конфликты и отягощающие жизненные ситуации часто трудно отграничивать друг от друга. Вместо психогенной или психосоматической оценки невозможности беременности гинекологи теперь говорят о «функциональной стерильности».
Ситуационные и психические влияния на «функциональную стерильность» обычно описывают в виде различных внешних и внутренних трудностей; среди социально-психологических влияний называют сложности сдельной (аккордной) работы, многолетние профессиональные перегрузки, неблагоприятные и конфликтные жилищные условия. Вместе с тем описывают и конфликты, касающиеся вопросов женственности и роли материнства. Впечатляют отдельные наблюдения, когда после многолетних бесплодных усилий забеременеть женщины усыновляют ребёнка, оставляют работу, а затем неожиданно беременеют.
Какое терапевтическое значение могут иметь психические влияния наряду с общими факторами образа жизни и отношения к здоровью? В своём ретроспективном наблюдении за 2000 пар, желающих иметь детей, М. Stauber (1984) констатировал 1061 случай беременности в течение нескольких последующих лет. Причём, что самое важное, в 47,2% случаев беременность наступила без какого-либо лечения: у одних лишь после назначения сроков бесед и в результате их ожидания, а у других после предоставления отпуска. 24,4% женщин забеременели в период диагностики, которая осуществлялась в сочетании с беседами о беременности, 28,65% – после терапевтических мероприятий. Среди этих мероприятий 4,3% можно отнести к психосоматическим. Лекарства, врач и надежда оказывают хотя и неспецифическое, но в этих случаях важное влияние.
Соматический исходный пункт для ситуационных и психических факторов следует искать в самых различных органических, функциональных и гуморальных сферах. Традиционно придаётся значение ановулятор-ным циклам, спазмам маточных труб, излишней подвижности матки и т.д., но скорее следует обращать внимание на гормональное, вегетативное и иммунное равновесие.
Совершенно новая задача психосоматической консультации – использование современных методик гомологичного и в первую очередь гетерологичного оплодотворения, а также первых опытов экстракорпорального оплодотворения. Выясняется, что именно эти новые технические возможности, при которых оплодотворение полностью отделяется от сексуальности, вызывают большие психические проблемы. Прежде всего заинтересованные пары высказывают желание абсолютного сохранения тайны, в том числе личного и постоянного консультирования только у одного врача, а также учёта их психических проблем в качестве важнейшей просьбы. Это та область, где настоятельно необходима совместная деятельность гинеколога с психосоматиком в рамках консультационной службы [W. Brautigam и U. Clement, 1989].
Опыт показывает, что трудности при гетерологичном и соответственно при экстракорпоральном оплодотворении ожидаются скорее всего в тех семьях, в которых нет полного единства в желании иметь ребёнка у обоих супругов. Неблагоприятно действует также недостаточная уравновешенность партнёра, прежде всего когда и без того слабый в своём положении бесплодный отец, который биологически не в состоянии выполнить свою роль, социально должен её выполнять, но ему в этом мешает психологическая слабость.
Своего рода тестом для часто сверхценной озабоченности иметь ребёнка, появление которого должно разрешить как конфликт личности, так и конфликт пары, является вопрос: «Можете ли вы представить себе дальнейшую совместную жизнь без детей?». Если на этот вопрос ответ абсолютно отрицательный, необходимо дальнейшее выяснение его подоплёки.
Связь сексуального удовлетворения с возможностью беременности очень часто является источником конфликтов, особенно для женщины. Из-за этого обычно страдает не только сексуальная функция, но прежде всего способность женщины к переживанию. Множество психических нарушений и психосоматических симптомов могут иметь в этом свои причины [P. Nijs, 1972].
Так, плохое настроение по вечерам, сердечные приступы, тахикардия, крапивница, поносы и т.д. опытному врачу могут указать на эту причину. Эти соматизированные симптомокомплексы замещают конфронтацию в сексуальном отношении и страх перед их последствиями. Вместе с тем этого можно избежать, так как все женщины могут без труда применять противозачаточные средства, в первую очередь перо-ральные. Однако многие женщины переживают приём таблеток как вмешательство, которое нарушает целостность их тела. Это состояние описывается как страх потери идентичности. При этом действует неосознанное чувство вины, связанное с сексуальностью, а также фантастическое представление о том, будто сексуальное удовлетворение всегда должно сопровождаться страхом и жертвой. Следующий мотив – боязнь собственной ответственности и принятия решения в вопросе о предохранении. Пассивные женщины, склонные к зависимости, не в состоянии брать ответственность на себя. Хотя контрацептивные средства, которыми пользуются мужчины, не столь надёжны, такие женщины предпочитают возлагать ответственность на партнёра. У некоторых женщин способность к сексуальным переживаниям уменьшается, когда они на 100% уверены в безопасности контрацептивов или даже после стерилизации. Для большинства же психически зрелых и здоровых женщин характерно то, что у них возрастает способность к либидинозным переживаниям и они чаще достигают сексуального удовлетворения, когда они могут пе-рорально принимать противозачаточные средства, которые придают им уверенность [P. Nijs, 1972].
Побочное действие средств, подавляющих овуляцию и такие симптомы, как внеочередные менструации, увеличение массы тела, головокружения, желудочно-кишечные расстройства, головные боли и т.д., объясняются гистаминными влияниями и сдвигами гормонального равновесия. Однако психиатрическое и глубинно-психологическое обследование женщин и анализ их жалоб указывают на значение личностного фактора: женщины, которые жалуются на побочное действие пероральных контрацептивов, склонны, кроме того, к ипохондрическому невротическому симптомообразованию, у них чаще встречаются семейные конфликты.
Терапевтически полезна и снижает напряжение раскрывающая врачебная беседа, которая даёт установки в отношении сексуальности и значения планирования семьи.
Известно, что 14–20% всех клинически диагностированных беременностей кончаются спонтанными абортами. Однако психической переработке выкидышей в клинической практике и научных исследованиях долго не придавали особого значения, поскольку большинство спонтанных абортов происходит на ранних сроках беременности. Исходя из представления, что связь с растущим плодом возникает позже, хотя бы при появлении движений ребёнка, врачи обычно ограничиваются советом поскорее забеременеть снова и забыть о выкидыше. Кроме того, отсутствие ритуальных форм траура и соболезнований также делает эту потерю несущественной и допускает психическую переработку в виде «скрытого траура».
Лишь последние казуистические случаи и исследовательские данные показывают наличие выраженных и стойких, иногда затягивающихся реакций скорби, сравнимых с теми, которые описываются при потере близких людей. При этом появляются симптомы скорби (печаль, потеря аппетита, расстройства сна, возбудимость, снижение общей активности, мысли об умершем ребёнке, повторяющиеся сновидения), а также интенсивные проявления злости и враждебности по отношению к медицинскому персоналу, чувство зависти к матерям и беременным женщинам, самоупрёки и чувство вины, суицидальные мысли и страх смерти. Особенно явственны напряжение в партнёрских отношениях и изменение отношений с уже имеющимися детьми от пренебрежения ими до сверхзаботливости и тревожности.
При интенсивном выявлении причинных факторов обнаруживается, что значительная часть выкидышей (25–50%) не обусловлена органическими причинами (например, хромосомными отклонениями, инфекциями на ранних сроках беременности, изменениями шейки матки или самой матки при продолжающейся беременности). Кроме того, оказалось, что при привычных выкидышах (более трёх) благодаря усиленному вниманию врачей и во многом независимо от характера применяющегося лечения даваемые врачами советы приводят к донашиванию следующей беременности. В течение нескольких десятилетий исследователи пытаются объяснить с психосоматических позиций привычные выкидыши как психосоматическое разрешение конфликта, касающегося проблем женственности и материнства [Deutsch, 1954] на преэдиповом или эдиповом уровне [Peins, 1990]. Эти предположения следует принимать с большой осторожностью, так как они не только труднодоказуемы, но и могут способствовать усилению чувства вины и самоупрёков у этих женщин. К тому же следует обращать внимание как на психическое состояние беременной, так и на психосоциальные факторы, включая врачебную заботу. Следует также полагать, что повторные выкидыши создают порочный круг страха, депрессии и психосоматических ощущений, которые способствуют новому выкидышу вследствие нейроэндокринных изменений и усиленного сокращения матки [D. Hertz и Н. Molinski, 1980].
Наряду с выяснением этого вопроса после спонтанного аборта важно обращать внимание на печаль и психическую реакцию женщины, которая очень нуждается в информации и советах. Необходимо дать ей эти советы в беседах и информировать её о психических последствиях спонтанного аборта.
Имевшие место раньше нелегальные, равно как и легальные, аборты, следствием которых может быть стерильность, часто приводят к тяжёлому внутреннему конфликту. Психически не переработанный аборт, особенно если супруг не причастен к нему и не несёт за него ответственность, а женщина вынуждена была сделать всё сама, приводит к осознанному или бессознательному конфликту и чувству вины со многими сопутствующими функциональными и психосоматическими нарушениями. Без сомнения, непредусмотренная бездетность для женщины – чрезвычайная психическая нагрузка, которая в свою очередь может стать основой для многих патологических психических и психосоматических реакций. При этом часто наблюдаются длительные депрессии, месяцами длящиеся резкие колебания настроения, сверхценные идеи с аменорей-ными фазами, которые могут привести к ложной беременности. Врачебные советы и поддержка могут быть очень полезны, но прежде всего необходимо попытаться отвлечь женщину от овладевшего ею желания иметь ребёнка, указав ей на другие задачи и иной смысл жизни.
Описанная в прошлом психиатрами «нервная беременность», получившая затем название «ложная (мнимая, воображаемая) беременность» представляет собой наиболее яркий пример драматической психогенной соматизации. Это очень редкое в наши дни явление показывает, в какой степени и в каких границах может измениться женское тело под влиянием аутосуггестивных представлений. Мнимая беременность встречается чаще всего у одиноких, овдовевших или живущих изолированно женщин. Обычно она обусловлена только сильным желанием беременности, но в отдельных случаях наблюдается при половых контактах, переживаемых с чувством вины. В этих случаях возникает представление о беременности, которое может затем закрепляться с бредоподобной убеждённостью на многие месяцы и даже годы вопреки отрицательным результатам акушерского обследования. Как и больные с истинным бредом, эти женщины не поддаются коррекции рациональными доводами. Для них характерны не только субъективные ощущения, свойственные нормальной беременности, такие как плохое самочувствие, рвота, особые пристрастия в еде, ощущение тяжести в животе. Многие из них испытывают даже ощущения движения ребёнка в теле, наступление схваток. Наблюдаются типичное нагрубание молочных желез, пигментация вокруг сосков, иногда даже выделение молозива, в ряде случаев обнаруживаются изменения шейки матки и наружных половых органов, как это наблюдается при истинной беременности. Женщина быстро полнеет отмечаются все внешние признаки беременности. Химические и биологические пробы на беременность остаются отрицательными.
Ещё Гиппократ описал 12 случаев мнимой беременности Это явление встречается чаще среди примитивных народов. Характер страстного желания носят отдельные случаи мнимой беременности в княжеских семьях, где необходимость произвести на свет наследника чрезвычайно велика. В этих кругах женщина, которая не оправдывает своего предназначения, может быть отвергнута и изгнана.
В случаях ложной беременности терапевтически вряд ли удастся найти опору для вербальной психотерапии, так как эти женщины обычно непоколебимы и твёрдо придерживаются своих представлений.
Под обобщающим понятием «ревматические заболевания» объединяются разные формы заболеваний различной этиологии. К ним относятся такие заболевания, как острая воспалительная ревматическая лихорадка, ревматоидный артрит, анкилозирующий спондилоартрит (болезнь Бехтерева), псориаз и другие реактивные и прочие спондилоартриты и арт-ропатии влоть до фибромиалгий, т.е. так называемого ревматизма мягких тканей. Эта шкала очень гетерогенных заболеваний суставов и позвоночника в первую очередь показывает, что обобщающим понятием объединены заботевания воспалительной, дегенеративной и системной природы, хотя в частностях они имеют мало общего. Тем не менее их значение в медицине и здравоохранении очень велико. Эпидемиологические данные показывают, что эти заболевания поражают 5–33% населения, причём такой большой разброс показателей свидетельствует о диагностической нечёткости и неопределённости.
В настоящем разделе мы остановимся только на фибромиалгий и ревматоидном артрите, которым посвящено большинство психосоматических исследований.
К ревматическим заболеваниям относятся болезни, протекающие с болевыми ощущениями и ограничениями движений мышц и суставов. В их число можно включать различные ревматические заболевания с поражением суставов, протекающие как в воспалительной, так и в дегенеративной форме, а также несуставные формы ревматизма, прежде всего ревматизм мягких тканей. Психосоматические влияния обнаруживаются чаще при воспалительных заболеваниях, прежде всего при ревматоидных артритах, называемых также хроническими полиартритами, и менее часто – при анкилозирующем спондилоартрите (болезнь Бехтерева), артрозах, спондилоартрозах и повреждениях связок. При несуставных формах ревматизма и прежде всего при ревматизме мягких тканей, или функциональном мышечном ревматизме, часто выявляются психосоматические связи.
При разных нарушениях влияние психических и соматических факторов различно. Поэтому особое значение имеет индивидуальная психологическая диагностика, поскольку соматические причины малодоказательны, а соматические симптомы часто имеют спорное значение. При деформирующих спондилитах обнаруживаются выраженные рентгенологические изменения позвонков как случайные находки, без наличия субъективных ощущений в этой области; в то же время могут наблюдаться самые сильные болевые ощущения без наличия изменений или с их минимальным проявлением.
В свете дискутируемых здесь психосоматических связей это расхождение анатомических данных и клинических симптомов можно объяснить психологическим «пронизыванием» всей внутренней жизненной ситуации, чтобы иметь возможность определить значимость соматических симптомов во внутренней истории жизни.
(хронический полиартрит, хронический воспалительный суставной ревматизм)
Ревматоидный артрит – хроническое прогредиентное системное заболевание, которое клинически манифестирует в синовиальных оболочках суставов и околосуставной ткани и при котором находят характерные, но неспецифические изменения в суставах. В 80% случаев определяются серологически характерные для ревматического заболевания иммунные тела (ревматоидный фактор).
Симптоматика. Начало болезни медленное, с утренней скованностью и болезненностью некоторых суставов и мышц. Обычно суставы поражаются симметрично, а отёчность и чувствительность к давлению чаше всего наблюдаются в суставах пальцев кистей, рук, коленях, суставах стоп. Суставные и мышечные боли сильнее выражены после периода покоя и облегчаются после того, как больной какое-то время двигается. Примечательно, что сами больные обычно не оценивают серьёзно свои ощущения и ограничения, долгое время их деятельность остаётся активной, несмотря на ограничение движений.
Эпидемиология. Частота ревматоидных артритов среди населения, по данным исследований, проведённых в разных странах, колеблется от 0,3 до 3%. Распространённость их увеличивается с возрастом, чаще заболевают люди среднего и пожилого возраста. Преобладают женщины; соотношение полов колеблется от 1,2:1 среди индейцев хайда до 7.8:1 среди населения Питтсбурга (в среднем 3:1).
Ревматоидный артрит распространён среди представителей всех рас и во всех странах, однако у японцев и эскимосов встречается несколько реже, у негров в США – несколько чаще. Болезнь поражает городское население больше, чем сельское. Люди при изменении социального статуса выше или ниже среднего уровня болеют ревматоидным артритом чаще, но представители низших социальных слоев всё же болеют несколько чаще.
Психофизиология. Психофизиологические экспериментальные исследования касаются влияния эмоциональных факторов на моторику. Экспериментальные исследования показали, что при хроническом суставном ревматизме отмечается повышенный мышечный тонус при раздражениях и отягощающих ситуациях по сравнению с показателями в контрольной группе. Очевидно, что больной суставным ревматизмом переносит свои конфликты преимущественно на мышечные реакции.
У больных ревматоидным артритом обнаруживаются различные психические раздражители, что определяется в ходе интервью по поводу конфликта, во время психоаналитических сеансов или при применении психологических тестов. Одновременно регистрируются электрические потенциалы действия больных или здоровых мыши. На миограмме можно видеть, что сила потенциалов действия в основном пропорциональна мышечному напряжению. Показано, что агрессивные чувства и конфликты у больных ревматоидным артритом приводят к повышенной электромиографической активности, которая определяется больше всего в поражённой области и в мышцах вокруг больных суставов. Мышечное напряжение сохраняется дольше, чем действует раздражитель.
Результаты исследований подтверждают психосоматические гипотезы. Но их следует оценивать и критически, поскольку повышенное мышечное напряжение в области больного сустава можно рассматривать как следствие заболевания сустава. Нельзя отрицать и наличие порочного круга: болевой синдром, обусловленный возбуждением рецепторов в суставе, в его окружении или в околосуставных мышцах, приводит к рефлекторному ишемическому болезненному состоянию напряжения. Эмоционально повышенный мышечный тонус скелетных мышц или мышц туловища обусловливает повышенную сенсомоторную возбудимость [A. Slruppler, 1975]. Такова соматопсихосоматическая специфика реакции в виде порочного круга. При этом всегда возможно, что поражение сустава, микротравмы и аутоагрессивный, т.е. иммунный, ответ могут оказывать усиливающее действие (первично или вторично) на ситуационно и психологически обусловленное повышение мышечного тонуса. Результаты иммунологических исследований при хроническом полиартрите свидетельствует в пользу психосоматического аспекта. Инфильтрация синовиальной ткани с локальным образованием иммуноглобулинов и ревматоидных факторов и наличие последних в синовиальной жидкости указывают на нарушение иммунной системы. Для психосоматической трактовки важно, что сохраняются центральные нервные влияния, а в экспериментах на животных гипоталамическая стимуляция может изменять ревматоидные факторы и центрально подавлять гуморальные и целлюлярные иммунные реакции. Следовательно, кроме психосоматических, имеются процессы, влияющие на мышечную активность через центральную нервную систему, воздействующие на иммунную защиту.
Ситуации, вызывающие развитие болезни. Исследователи отмечают, что эмоционально напряжённые события оказывают влияние на хронический суставной ревматизм. Так, часто находят ограничения двигательной активности вследствие внешних воздействий (несчастные случаи, хирургические вмешательства, состояния истощения, интеркуррентные инфекции). Психические нагрузки включают прежде всего кризис в межличностных отношениях, смерть и утрату близких людей, проблемы личного авторитета и брака. В целом каждое возможное психическое влияние может способствовать развитию ревматоидного артрита. Что же касается вопроса о значении отягощённости для отдельного больного в его нынешней жизненной ситуации и с какой внутренней конфликтной ситуацией она совпадает, то при этом обычно описывают два основных вида этого значения: внешняя причина мобилизует подавлявшуюся до этого агрессию; внешняя или внутренняя причина прорывает сверхкомпенси-рованные до этого формы защиты.
Психодинамика. Английские авторы описывают относительно единую психодинамическую констелляцию, которая наилучшим образом проявляется у женщин. В понимании Erikson (1961) фаза приобретения автономии посредством моторной деятельности или получения инициативы не достигается без чувства вины. При этом рано возникает агрессивность, выражаемая и реализуемая мышечной деятельностью, и таким образом компенсируются фрустрации детской жизни, прежде всего конфликты эдиповой фазы. Тенденции ревматиков выражать вытесненные агрессивные устремления через скелетную мускулатуру проявляются также в сновидениях больных ревматоидным артритом.
Подобно больным эссенциальной гипертензией, больные ревматоидным артритом испытывают большие трудности в подавлении своих враждебно-агрессивных импульсов. Однако попытка разрешить эти импульсы протекает у них иначе и представляет собой комбинацию самоконтроля и «благотворительной» тирании над другими. Матери, страдающие ревматоидным артритом, склонны строго контролировать почти все двигательные проявления у своих детей. Многие из них испытали в детстве сходные материнские влияния, имея таких же властных матерей (см. ниже).
Психосоматика хронического полиартрита. Если в 50-х и 60-х годах XX века ещё описывали специфическую структуру личности – «ревматическую личность» – и пытались выявить специфичность конфликтов, то сегодня на первый план выходят не столько генетические, сколько системно-теоретические связи и описанный уже соматопсихосоматичес-кий порочный круг. Наблюдаются нарастающие самоограничения в жизненных отношениях, в собственном «Я», в собственном теле и в коммуникативной сфере, в том числе в социальном поведении. Подчёркивалась роль первичной детской моторики, торможение которой рассматривается на сегодня не более чем защитное. Вероятно, этой первичной активности придавалось слишком большое значение. Сказанное можно отнести и к двигательным агрессивным импульсам, которые, начиная с раннего детства, описывают как проблемную сферу. Нельзя игнорировать также обусловленное болезнью развитие личности при выраженной её хронизации и медленной прогредиентности, угрожающую инвалидность и ухудшающееся взаимопонимание, а также вытекающие из этого изоляцию и офаничение интересов узкой областью обыденных жизненных потребностей. В отношении социального положения наблюдения показывают, что из 307 больных с хроническим полиартритом через 9 лет 50% были полностью работоспособны [Raspe], другие исследователи приводят ещё более высокий показатель – до 75%.
Структура личности. В целом можно говорить об отсутствии в ней или неудачном уравновешивании полюсов мягкости и жёсткости. Обычно тенденция к мягкости подавляется усилением моторной напряжённости, мышечными действиями, у женщин – «мужским протестом». Путём напряжения и жертвенности приобретается право смешивать стремление к господству и мазохистское самопожертвование. Отмечены предпочтение занятий на свежем воздухе и силовых видов спорта, тенденция к подавлению спонтанного выражения чувств, к их сдерживанию. Эта характеристика применима в первую очередь к женщинам, которые в психосоматических наблюдениях по изучению ревматизма чаще всего обнаруживают контрастные или противоречивые показатели.
У всех больных ревматоидным артритом с достаточным постоянством встречаются три черты характера:
A. Стойкие проявления сверхсовестливости, обязательности и внешней уступчивости, сочетающиеся со склонностью к подавлению всех агрессивных и враждебных импульсов, таких, как злоба или ярость.
Б. Мазохистски-депрессивные проявления с сильной потребностью к самопожертвованию и чрезмерным стремлением к оказанию помощи, сочетающиеся со сверхнравственным поведением и склонностью к депрессивным расстройствам настроения.
B. Выраженная потребность в физической активности до развития заболевания (профессиональный спорт, интенсивная работа по дому, в саду и т.д.).
Эти три особенности характера представляются при ревматоидном артрите как нечто застывшее и преувеличенное; они негибки и не приспособлены к требованиям среды. С психодинамических позиций это характерологически-невротическая переработка конфликта в сфере агрессивности и честолюбия.
Вышеупомянутые черты характера являются, кроме того, гиперкомпенсаторными защитными мерами против основополагающего конфликта. Сверхсовестливость, отказ от выражения своих чувств и жертвенность создают защитный барьер для возможного прорыва агрессивных импульсов и позволяют избавиться от враждебных чувств. Навязчивые и депрессивно-мазохистские проявления расцениваются как защитные структуры против деструктивно переживаемого произвола. Часто описываются своеобразная терпимость, смирение с судьбой, оживлённость, несмотря на ограниченную подвижность и боль, что по психоаналитическим воззрениям имеет двойственное толкование: J. Cremerius (1968) говорит о «злой покорности» или «любвеобильной тирании», которые исходят от больного. Психологические тесты подтверждают многие психодинамические предпосылки и личностные данные. В тесте Кеттелла (тест-опросник с 200 вопросами, которые охватывают 16 факторов личности) обнаруживаются выраженная скромность, покорность, уступчивость как свойства личности. Далее выявляются признаки сильного «сверх-Я», т.е. больные совестливы, выдержанны, ответственны. В проективных тестах обнаруживается мало толкований двигательных актов по сравнению с контрольными группами. Этот факт можно объяснить как вторичную реакцию, т.е. обусловленную имеющейся ограниченностью движений.
Развитие личности под влиянием болезни. Непредубеждённому наблюдателю бросаются в глаза постоянно встречающиеся у больных ревматоидным артритом общие признаки, к которым относятся как первичные свойства характера, так и зависящие от болезни проявления. Впечатляет своеобразное, труднообъяснимое неизменное терпение этих больных. Больные с первичным хроническим полиартритом – это умудрённые опытом пациенты, с которыми бывает мало хлопот, хотя именно у подобных больных следовало бы ожидать наибольших трудностей. Они скромны и нетребовательны, часто до безразличия. Они почти никогда не бывают явно депрессивны, хотя судьба ограничивает возможности их деятельности; они почти никогда не брюзжат, не бывают несносными и язвительными, не впадают в отчаяние или злость. Их терпеливость и умеренность находятся в резком противоречии с той катастрофой, которая происходит в их судьбе.
Если сопоставить, насколько это вообще возможно, состояние этих и других больных, страдающих нарушениями движений или больных с ампутированными конечностями, то состояние больных полиартритом примечательно. Как часты у больных с ампутациями расстройства настроения, как агрессивны бывают парализованные! При хронических заболеваниях суставов этого практически не бывает; больные обычно терпеливы, уступчивы, доступны, непритязательны, скромны. В целом им присуще стремление оставаться неприметными. Н. Plbgge (1953) в течение 6 лет наблюдая эти особенности поведения у 36 из 38 полноценно обследованных больных с первичным хроническим полиартритом.
До болезни это были люди тихие, незаметные, в основном активные, деятельные и неутомимые, которые берутся за всё и упорно трудятся. Никакая работа для них не в тягость, они объединяют семью, решительно преодолевают все встречающиеся препятствия. Особенно бросается в глаза их альтруистическое поведение, которое в сочетании с их энергией и активностью делает их превосходными матерями или неутомимыми воспитателями.
Уравновешенность, скромность и нетребовательность, по Н. Plugge, – это результат того, что эти больные не в полном мере оценивают все симптомы болезни и тяжесть её последствий. Больные воспринимают свои деформированные руки не столько как больную часть тела, сколько как досадную помеху. С удивлением можно видеть, какие действия они этими руками выполняют. Вопреки ожиданиям, больные руки для них не исключаются из схемы тела; они их не щадят, не изолируют, а воспринимают как хотя и редуцированные и «заторможенные», но вполне пригодные для употребления органы и используют их соответствующим образом. Их мир самовосприятия проявляет определённую ограниченность, обусловленную редукцией их сознания на своей телесной сфере. Больной тогда непритязателен, скромен и терпелив, когда «редуцированно» воспринимает себя самого, свою болезнь и болезненное состояние своих частей тела. Скромность является своеобразным способом бегства от правды.
Н. Pltigge сопоставил этот феноменологический аспект с преморбид-ной личностью. Как и большинство других исследователей, он нашёл, что бульшая часть больных с первичным хроническим полиартритом до болезни были особенно активными и деятельными. Примечательна их неутомимость в заботе о близких. Это люди, которые помогают в нужде и годами могут выполнять роль помощника без всякой позы и безвозмездно, без претензий на благодарность. Это бескорыстие служения и неутомимости, а впоследствии (после заболевания) бескорыстие нетребовательности и скромности. Оба качества – псевдоальтруистический аскетизм и терпеливо-безропотное самоотречение – исходят из одного и того же структурного признака. Общее для преморбида и для болезни – это господствующий на протяжении всей жизни больного полиартритом процесс самосокрытия, редукция восприятия самого себя. Сегодня эти ограничения способности воспринять собственные чувства и использовать их как сигналы в широком смысле слова описываются также при алекситимии. Многие, если не все больные с хроническим полиартритом обнаруживают эти признаки.
Имеются указания на то, что под обобщающим диагнозом: хронический полиартрит скрываются гетерогенные, в том числе и психосоматически разные формы. Так, Vollhardt и соавт. (1982) среди 68 амбулаторных больных артритами с помощью психометрических тестов выделили 3 подгруппы, которые различались прежде всего по переработке динамики агрессии. Подгруппа с серопозитивными ревматоидными факторами психопатологически характеризовалась как совершенно «нормальная» и гомогенная, а серонегативная и смешанная подгруппы (с неревматическим артритом) обнаруживали выраженные особенности (подгруппы сопоставлялись по возрасту, полу, социальному положению больных, длительности болезни и соматическим нарушениям). Наблюдения показали, что психометрически определяемые особенности при хроническом ревматизме нельзя оценивать лишь как вторичные, возникающие в результате болезни. При этом должен оставаться открытым вопрос, насколько правильно определяется психометрическая «нормальность» се-ропозитивной подгруппы, истинное ли это положение дел или за ним скрывается, как это предполагают и указанные выше авторы, защита и стремление отвергнуть эмоционально насыщенные агрессивные тенденции (например, в смысле алекситимии).
Эффективность психотерапевтических мероприятий при ревматоидном артрите изучена мало. Первые сообщения кажутся обнадёживающими [Lindberg и Lindberg, 1988].
Многообразные формы фибромиалгии, в том числе синдром фибро-зита, ревматизм мягких тканей, или функциональный мышечный ревматизм, описаны под разными названиями: «миалгия», «боли внизу спины», «прострел», «жёсткие лопатки». В отличие от органических ревматических заболеваний они имеют изменчивые локализацию и симптоматику, причём отсутствуют объективные признаки воспаления. Наиболее частая локализация симптомов – поясница и плечезатылоч-ная область. При биопсии болезненные мышечные затвердения определяются как реактивная гипоксия мышечных клеток: «Их причина заключается в нервном возбуждении, которое вызывают разные факторы, в том числе и психические» [Н. Fassbender, 1975]. В психическом состоянии отчётливо выражены переживания страха и депрессии. Больные с мышечным ревматизмом мало склонны к гиперкомпенсированному поведению. Их латентные или явные желания, заботы и тенденции к зависимости ярко выражены, отчётливо определяется склонность к самопожертвованию и зависимости.
Описан конфликт между самопожертвованием и стабильностью, жертвенностью и эгоизмом, кротостью и агрессивностью. Эмоциональные состояния, прежде всего страх и депрессия, вытесняются меньше. Таких больных можно сравнивать с боксёрами перед ударом гонга, с бегунами перед стартом, когда готовность долго не реализуется. При склонности к самопожертвованию и зависимости часто можно выявить наличие рентных установок.
В качестве разрешающей ситуации описывают большей частью такую, которая вызывает мобилизацию всего тела, особенно при агрессивных импульсах. W. Grace и D. Graham (1952) у больных с болями в спине описали наличие сложной ситуации, сопровождающейся яркими представлениями о ходьбе и бегстве. «Мне больше всего хотелось бы убежать из дома»; «Я хотел бы бежать отсюда»; «Я хотел бы уйти прочь»; «Я чувствую себя так, будто улетаю с этого острова».
Среди особенностей личности этих больных отмечаются тенденция к вторичной выгоде, потребность в щажении, более или менее открытое желание нетрудоспособности. Нередко наблюдается разрыв между объективными данными и субъективными желаниями. Во всяком случае, совместное влияние невротически-тенденциозных мотивов выражено значительно больше, чем при хроническом суставном ревматизме.
В психодинамическом плане отмечаются амбивалентный конфликт между посторонним господствованием и самогосподствованием и в то же время услужливое и жертвенное поведение. Из этой амбивалентности и хронически заторможенной агрессивности и происходит повышение мышечного тонуса в типичных местах, чаще всего в области шейных и поясничных позвонков.
Внешне послушные, скромные и несамостоятельные больные обычно путём пассивного уклонения избегают прямого противостояния, конфронтации с врачом. Они не стремятся к терапевтическим контактам, ссылаясь на несерьёзность заболевания, отрицают всякую необходимость какого-либо соматического или психического лечения. Больных трудно удержать на лечении, они не поддерживают контактов, дают врачу понять, что слишком пристальное внимание к их болезни не оплатится. Эти отказы и тенденции к уходу могут вызвать разочарование и отступление со стороны врача. Тихо страдающие ревматики склонны к тому, чтобы навязывать другим свой стиль взаимоотношений. Если приходится решать вопрос о лечении с родственниками больных, то обнаруживается, насколько укоренилась в проблемы семьи их соматическая и психическая симптоматика.
Терапия. В связи с многоплановостью причинных факторов терапия имеет различные направления. Она включает простую раскрывающую беседу, краткую или длительную психотерапию и психоанализ. Готовность врача и мотивация больного определяют, захочет ли он вообще лечиться. Целесообразно назначение препаратов диазепина, которые, оказывая многообразное действие, снимают напряжение, что воздействует и на двигательный аппарат, а также применение таких форм лечения, как двигательные упражнения, направленные на снятие мышечного напряжения и улучшения осанки.
Для врачебной тактики ценными являются психоаналитические и психотерапевтические методы. При этом не следует начинать со вскрытия конфликтов, важнее вначале установить доверительные отношения с больным. Это становится возможным при тщательном исследовании соматического состояния. Позже можно начинать разрабатывать проблемы активности, самостоятельности, идеалов, нравственности, вырабатывать установку на оказание помощи другим людям и в целом способствовать регрессивным тенденциям в отношении врача. Вытесненная агрессивность не должна обсуждаться напрямую; если её неосторожно затронуть, у больного может возрасти страх и усилиться защитные реакции, что может ухудшить его состояние.
При ревматизме мягких тканей наряду с раскрывающими методами показаны методики, снимающие напряжение, такие, как аутогенная тренировка и техники концентрированной двигательной терапии.
(спастическая кривошея, тик, писчий спазм)
Все эти неврологические нарушения произвольных движений относятся к определённым заученным двигательным актам, которые затормаживаются или происходит их срыв. При этом как при возникновении заболевания, так и в процессе его течения важны как неспецифические аффективные влияния, так и специфические психические и ситуационные факторы. Двигательные нарушения могут быть обусловлены любой формой возбуждения и напряжения, например переживанием ситуации слежки, наблюдения или иными состояниями, приводящими к повышению возбуждения и манифестации болезни.
Симптомообразование при этих нарушениях следует законам функционирования экстрапирамидной и пирамидной систем. Это означает, что формирование симптомов нельзя объяснить истерическими механизмами, которые используют осознанные и неосознанные фантазии и потребность в самовыражении. Нарушения двигательной активности имеют скорее функциональную основу, большей частью в экстрапирамидной системе, хотя до сих пор не обнаружены закономерные связи между морфологическими изменениями и особенностями течения заболевания. Психосоматические и соматопсихические взаимозависимости как в начале болезни, так в процессе её течения проявляются во взаимодействии «пёстрой смеси» периферических и центральных нервных нарушений и ситуационных и личностных воздействий. В любом случае произвольные и непроизвольные движения, хорошо заученные и усвоенные, отягощены сильными аффективными влияниями, зависящими от ситуации, что особенно ярко проявляется при нарушении функции письма, способности удерживать голову и других моторных актов.
Зигмунд Фрейд, опытный невролог, описал подобные функциональные нарушения систем и органов в рамках теории актуальных неврозов. Он полагал, что процессы, которые в раннем детстве окрашены либиди-нозно, в ходе развития при научении владению телом и моторными функциями утрачивают либидинозную окраску, становясь на службу интересам «Я». По Фрейду, это относится прежде всего к движениям, восприятию, а также к большинству функциональных систем и органов. При актуально-невротических нарушениях эти функции восстанавливают свою эффективность, т.е. сексуально-либидинозную связь. «Я» теряет своё господство над органом, который полностью подчиняется ранее вытесненным сексуальным членениям. Таким образом, по терминологии теории «либидо-возвратная сексуальная охваченность» происходит конфликтная аффективная охваченность до того беспроблемных, делибидинизированных процессов в органах. Эта теоретическая конструкция психологии развития особенно интересна для лечения не только двигательных неврозов, но и неврозов органов, таких, как кардиоспазм, диарея, запоры и т.п.
Симптоматика. Заболевание проявляется в непроизвольных поворотах головы в сторону, чаще возникающих внезапно и резко, но иногда развивающихся медленно, малозаметно. Повороту головы часто предшествует судорожное напряжение мускулатуры шеи и затылка. Голова может поворачиваться в разной степени – от едва заметного косого положения до стойкого полного отведения в сторону. В начальных стадиях и в лёгких случаях на несколько секунд возникает вращательное движение головы, а затем она постепенно возвращается в нормальное положение.
Уже первые наблюдения показали, что даже лёгкая попытка помощи, например подпирание подбородка кончиками пальцев или стягивание воротника на шее, могут ослабить гиперкинезы. Также важно положение больного: если он опирается о стену, то может держать голову прямо.
Психофизиология нарушения функции экстрапирамидной системы предполагает, что в некоторых случаях ужас или сильный страх играют роль пускового механизма и во всех случаях усиливают симптоматику, влияя на течение болезни. Это относится как к чисто органически обусловленным постэнцефалитическим ранним и поздним формам паркинсонизма, так и к тяжёлым и лёгким формам двигательных неврозов и, наконец, к спастической кривошее.
В возникновении её, как это уже давно отметили неврологи, играют роль психические факторы. Любой вид возбуждения неспецифически усиливает симптоматику, в первую очередь чувство присутствия постороннего наблюдателя. Если человек пребывает один, в спокойной обстановке, например на прогулке в лесу, то никаких симптомов нет. Поэтому во многих случаях как при возникновении, так и при хронизации болезни можно видеть наличие конфликтных невротических механизмов.
Пациент 24 лет, столяр из маленькой баденской деревни, очень крупный мужчина с детским лицом, одет по-деревенски элегантно, в течение 3 мес страдает спастической кривошеей. Он непроизвольно поворачивает голову налево, и если сам сопротивляется этому, то появляются грубые подёргивания. При неврологическом обследовании обнаружено, что возникновению этого расстройства способствовало предшествовавшее ему органическое нарушение. Однако в появлении и в типичных провоцирующих кривошею ситуациях очевидна роль и психических факторов, что подтвердилось в процессе обследования и лечения.
Больной рос единственным ребёнком в семье простого подёнщика. Отец был строгим и жёстким, подавлял его в детстве, «лишал воли». Мать была добра к нему, они оба поддерживали друг друга в противостоянии отцу, у которого после ранения в голову во время второй мировой войны остались симптомы поражения мозга. Больной в детстве был неприметным, внутренне воспринимал всё трудно, высказываться ему всегда было нелегко. Он никак не мог найти правильный путь для противостояния отцу и чаще всего ограничивался упрямым молчанием. При этом в школе и при обучении столярному делу он был сверхответственным, очень самолюбивым, не переносил, когда у него находили ошибки и критиковали его. При стычках с хозяином, на которые он очень болезненно реагировал, он молчал, но дрожал всем телом. Он старался иметь безупречную внешность, всегда стремился выглядеть великодушным, играл среди сверстников роль человека открытого, отчаянного, но при этом внутренне испытывал неуверенность в себе. Он во всём зависел от оценки людей, от производимого им впечатления.
В октябре 1954 г. он обручился с жизнерадостной требовательной девушкой из небольшого городка. Хотя как член столярной бригады он зарабатывал не так уж много, но совершал с ней заграничные поездки, покупал ей дорогую одежду, собирался непременно купить автомобиль. Весной 1955 г. в их отношениях произошёл кризис; оказалось, что он уже не соответствует ожиданиям девушки. Он работал день и ночь, но этого было недостаточно для уплаты по рассрочке; разногласия с невестой нарастали. В эти недели больной впервые отметил у себя чувство напряжения в левой половине шеи. Когда его подруга стала встречаться с другим мужчиной, он воспринял это как повод для разрыва помолвки. После этого чувство напряжения в шее исчезло. В марте 1956 г. он познакомился с другой девушкой, но в отношениях с ней поздней осенью 1956 г. наступил кризис. «Я снова оказался среди проигравших». Он всегда старался предложить девушке что-то особенное, но сомневался в том, что она это понимает. Ему снова пришлось брать дополнительную работу, чтобы иметь деньги, но к этому времени появилась резкая неприязнь и к девушке, и к хозяину. Позже ситуация ещё больше осложнилась, и пациент не мог в своей деревне появляться на людях и встречаться со своими сверстниками без того, чтобы у него не возникала дрожь во всём теле. Тогда впервые появилась кривошея. При этом он стремился держаться уверенно и соответствовать своему идеалу. Судороги в левой половине шеи за несколько недель настолько усилились, что больной стал нетрудоспособным.
В процессе психотерапевтического лечения в течение года больной вырабатывал компенсаторную линию поведения. В своих отношениях с врачом он воспроизводил своё высокоамбивалентное и агрессивно окрашенное отношение к своему отцу и своему хозяину. Был поставлен вопрос о совершенствовании и компенсировании стиля жизни. Благодаря своей идентификации с врачом он добился усиления своего «Я». Кривошея практически исчезла, больной обрёл уверенность в себе и усвоил новую манеру держаться. Как показало катамнестическое наблюдение, в течение 10 лет после лечения рецидивов болезни не наблюдалось. Через несколько лет после лечения он женился, работает столяром на государственном предприятии. У него сохраняется определённая предубеждённость против отиа и против бывшего хозяина, но он от неё внутренне отстраняется.
В плане этиологии и психодинамики очевидно, что именно в этой группе болезней характеристика расстройства как органического или психического в качестве альтернативы сомнительна. Энцефалитические поражения ядер экстрапирамидной системы обнаруживались в течение десятилетий после первой мировой войны [W. Brautigam, 1954], кроме того, следует думать о перинатальных травмах и сосудистых поражениях, которые определяют сочетание симптомов. Это не означает, что возникновение и течение заболевания не зависят от внешних влияний. Готовность к реагированию организма определяется и поддерживается жизненными переживаниями и невротическими конфликтами. Если не приходится также сомневаться в том, что характер этой симптоматики определяется повреждениями центральной нервной системы (полосатое тело, скорлупа чечевицеобразного ядра, центральные ядра таламуса и др.), то часто волнообразное течение определяется психическими факторами. Специфичность психодинамических конфликтов определить трудно. Подвижность в детском возрасте определяется экспансивными и мотор-но-агрессивными потребностями. В связи с кривошеей есть указания на тенденции к вуайеризму и эксгибиционизму. Скорее же следует думать о воздействии неспецифической непреодолённой массы возбуждения и, вероятно, о «переполнении чаши» под влиянием аффективной нагрузки, при которой декомпенсируются готовые к этому функциональные системы. Нервное возбуждение может иметь невротическую конфликтную основу и «переливаться через край», а под влиянием психотерапии ослабляется.
Среди больных с кривошеей часто встречаются люди «архаичные» по своей структуре, рассуждающие по принципу «или-или», малоспособные к фантазиям и рефлексии. Обычно они проявляют сильную привязанность к семье, в социальной сфере редко добиваются признания, в самосознании и социальном плане неполноценны вследствие органически обусловленного нарушения психосоциального развития.
Движения головы при кривошее легко можно интерпретировать как взгляд в сторону от конфликтной ситуации или от человека. Такое толкование на символическом уровне и уровне выражения, которое в соответствии с психологией неврозов соответствовало бы истерическому сим-птомообразованию, кажется нам недостаточным, поскольку при кривошее следует учитывать формообразование, «выбор органа». Поэтому соединение ситуационных и когнитивных факторов, которые играют важную роль в появлении симптоматики и её развитии, не следует недооценивать, так же как и общее значение психического и вегетативного уровней возбуждения, а также терапевтическое значение напряжения и его разрядки, уверенности в себе и неуверенности в их взаимовлиянии в процессе болезни.
Вариабельность проявлений кривошеи под действием различных уловок и приёмов и зависимость её от положения больного в помещении, без сомнения, указывают на то, что симптоматика болезни в её полном развитии определяется также положением субъекта в своём окружении.
В «прямом положении», в ситуации прямо стоящего человека, который «один противостоит всем объектам» [Е. Straus, 1949], стоит «в фас», чтобы при необходимости смотреть на вещи прямо, непосредственно, стойко лицом к лицу выдерживать их напор, и выражается патический характер экзистенции живого существа. В постоянстве противостояния напору объектов отчётливо обнаруживаются основы когнитивной позиции субъекта в отношении объектов внешнего мира. Из приведённой истории болезни видно, что история жизни человека, тот мир ценностей, который приносит ему встреча с окружающим миром и людьми, имеют такое же значение, как и его «органная предрасположенность».
Терапия. Раскрывающая и поддерживающая психотерапия является для отдельных больных методом выбора. Из 21 больного, лечившегося психоаналитически, у 11 наступило выздоровление, у 5 – значительное улучшение, у 3 – незначительное улучшение, а 3 прекратили лечение из-за внешних обстоятельств [A. Mitsherlich, 1971]. При оценке результатов лечения важны длительные катамнестические наблюдения, так как и спонтанное течение может быть волнообразным – с улучшениями и ухудшениями. У некоторых больных вообще нет показаний к раскрывающей терапии. Упражняющая методика малоэффективна, медикаменты (гал-дол) помогают лишь в отдельных случаях. Как и при других экстрапирамидных нарушениях, в отдельных случаях показано стереотаксическое лечение – прежде всего применяемые ныне локальные инъекции боту-линического токсина, которые приводят к улучшению состояния, хотя и могут оказывать действие на нервную систему, в связи с чем необходимо дальнейшее изучение продолжительности лечебного эффекта.
Писчим спазмом, или писчей судорогой, называют непроизвольное тоническое судорожное сокращение мышц руки при письме. Нарушаются определённые синергичные и очень дифференцированные движения, которые были заучены путём тщательных упражнений, а при заболевании эта дифференцировка утрачивается. Наряду с кистью руки могут поражаться вся рука и даже плечо. Нарушение может распространяться и на другие дифференцированные виды движения (еда, питьё, бритьё), которые тем не менее могут долго не затрагиваться. У некоторых больных это нарушение может не возникать при стенографировании. Писчий спазм также определяется как профессиональный невроз. К этой же группе неврозов относится судорога пальцев у пианистов и виолончелистов.
Речь идёт о нарушении, которое возникает преимущественно у мужчин и иногда сочетается с другими моторными нарушениями, такими, как заикание, тик и спастическая кривошея. В Центральном институте психогенных заболеваний в Берлине среди 5418 пациентов писчий спазм обнаружен в 0,87% случаев, в психосоматической клинике Гейдельберг-ского университета среди 2408 пациентов в 1982-1984 гг. он диагностирован в 0,2%. Таким образом, нарушение не так уж редко, хотя не все больные попадают к психотерапевтам, так как они очень редко осознают своё заболевание как обусловленное действием психических факторов.
Психофизиологический или нейроанатомический коррелят писчего спазма не установлен. Вряд ли следует искать его в мышцах или их периферической иннервации, как при двигательном неврозе, даже если есть указания на имевшие место нарушения периферических нервов (например, паралич срединного нерва) или полосатого тела. Происходящее при письме «смешение» целенаправленной произвольной иннервации с одновременным мышечным и аффективным расслаблением указывает на взаимодействие нарушений разных систем. Участвует не только кортикальный уровень произвольной иннервации, но и гипоталамическая и лимбическая системы мозгового ствола, которые могут влиять на регуляцию соматической и вегетативной нервной системы.
Характерной является наиболее частая спастическая форма с сильным напряжением мускулатуры, менее типичны дрожание и покачивание рук. При расслабленно-паралитической форме следует непременно думать об истерическом или тенденциозном симптомообразовании. Типичные же случаи ни при каких обстоятельствах не следует рассматривать как истерические. Имеются отдельные указания на то, что толчком к болезни является периферическое нервное влияние (паралич срединного нерва); некоторые авторы сообщают о предшествующих стриарных расстройствах и, кроме того, о ситуационных и личностных влияниях. В отношении провоцирующих ситуаций можно отметить, что у большинства людей поражение происходит при профессиональной необходимости писать много, быстро, красиво или отчётливо (переписчики, бухгалтеры, студенты, учащиеся старших классов и т.д.). Встречаются люди с высоким уровнем притязаний, у которых имеется конфликт в связи с профессиональным и социальным продвижением и которые в служебном и социальном рвении стараются писать особенно красиво. Имеют значение выраженный разрыв между простой исходной личностью и высоким уровнем притязаний, а также чрезмерное значение, придаваемое своему каллиграфическому навыку. За внешней скромностью у таких людей иногда скрывается безмерное честолюбие. Среди вызывающих ситуаций описывают, в частности, такие конфликты, при которых возникает искушение прибегнуть к обману, причём одновременно возникает конфликт с совестью.
Пациент 50 лет, полицейский, честный, простой человек, ранее бывший неквалифицированным рабочим, задержал велосипедиста, нарушившего правила дорожного движения. Когда он должен был составить протокол, его окружило много людей, причём все заглядывали через его плечо в записную книжку. Он всегда испытывал трудности при необходимости проявлять твёрдость и строгость, его агрессивные и моторные импульсы были заторможены. Когда он начал писать в такой ситуации, то впервые испытал судорожное состояние в руке, которое потом стало повторяться в сходных ситуациях, а затем и при любой попытке писать. Он помогал себе сам, научился с трудом писать левой рукой. Но через некоторое время и в ней появились судороги. С предложением пройти психотерапевтическое лечение он не согласился, но оставил полицейскую службу и вернулся на прежнюю работу.
Исходя из теории поведения, в данном случае акт письма является аффективно значимым агрессивным актом, осуществляемым в присутствии посторонних, на улице. Повседневное свободное и непроизвольное действие подвергается в таких условиях дезавтоматизации и дезинтеграции, внимание сосредоточивается не на написанном, а на самом процессе письма.
У таких пациентов ситуация в детстве описывается как сдерживающая и строгая атмосфера родительского дома с ограничением моторных и экспансивных побуждений, при этом с отдельными чертами избалованности, что создаёт в целом разрыхлённую структуру принуждения.
Лечение. Следует отметить, что раскрывающая терапия, а также аналитические методики при писчем спазме обычно малоэффективны, так как пациенты часто остаются безучастными и малодифференцированными. Многие авторы отмечают, что писчий спазм в меньшей степени имеет характер душевного страдания, чем другие невротические проявления. Однажды возникший писчий спазм имеет в целом неблагоприятный прогноз. Упражняющая методика и медикаментозные средства, как и поведенческая терапия, не дают стойкого эффекта. Лучше всего действует раскрывающая психотерапия в сочетании с упражнениями по релаксации. В ряде случаев пациенты обучаются писать левой рукой, и тут подобного затруднения не возникает. Для многих больных, не поддающихся лечению, неизбежным становится профессиональное переобучение.
Тиком называют непроизвольные, внезапно возникающие стереотипные и ограниченные мышечные подёргивания, которые внешне не имеют никакой цели. Частично это обусловленные психическими факторами выразительные движения, в которых участвуют мышцы лица и головы. Так, глазной тик может усиливаться до блефароспазма. В тике может участвовать любая область поперечнополосатой мускулатуры, включая диафрагму. Но преимущественно поражаются мышцы лица и мышечные группы, связанные с сосанием, жеванием, разговором. Поражаются также мышцы лба, шеи и плеч, движения не имеют чёткой размеренности, причём внешне они могут производить впечатление вполне осмысленных и понятных выразительных движений.
Поражаются все возрастные группы, но преимущественно дети в возрасте от 5 до 10 лет, причём мальчики в 2–3 раза чаще, чем девочки.
Психофизиология. Встречается как периферическая, так и центральная отягощённость или предшествующие вредности, но в большинстве случаев органическая основа не определяется. Нередки постэнцефали-тические состояния. Наряду с этим мы наблюдали случай тика лица, вызванного периферическим раздражением при поездке на велосипеде во время снегопада; при этом вначале возник глазной тик, а затем он захватил всю мимику.
Обусловливать развитие тика могут неспецифические психические влияния, такие, как внезапные устрашающие переживания. Несомненно возникновение тика в ситуациях повышенного психического напряжения, во время занятий в школе, при ответе учителю. Дополнительной причиной может стать повышенное напряжение при работе, при ссорах с братьями и сестрами, при излишней требовательности, исходящей из честолюбия родителей, при стеснении моторных и агрессивных проявлений. Во многих же случаях не находят ничего, кроме общей «нервности», но и при этом может возникать вторичное нарастание невротиза-ции, зависящее от появления болезненных симптомов. Важной является реакция родителей на появившееся у ребёнка нарушение.
Дифференциальную диагностику следует проводить с выраженным общим двигательным беспокойством, которое распространяется на любые части тела, а не ограничивается определёнными участками, как это бывает при малой хорее или при хорее Гентингтона, отличающейся прогре-диентным течением. Связь выраженных подёргиваний мышц лица, шеи и плеч с потребностью издавать хрюкающие звуки и произносить бранные слова (копролалия) заставляет думать о тиках, причина которых неизвестна и которые имеют выраженную прогредиентность. Это общее заболевание с тиками, называемое болезнью или синдромом Жиля де ла Туретта, не имеет к рассматриваемой группе тиков никакого отношения, поскольку оно связано с моторным торможением и анально-агрессив-ными побуждениями.
Терапия. Каждый вид лечения, снижающий уровень возбудимости, может быть полезен. При наличии конфликта в развитии личности или в определённых ситуациях необходимо проведение бесед или раскрывающей терапии. Из медикаментов предпочтительнее нейролептики.
Восприятие боли – это древний телесный феномен, свойственный человеку с рождения. Боль у другого человека также эмпатически воспринимается и сопереживается с детства. Боль нельзя изучать только как понятие и употреблять в словесном сообщении для того, чтобы быть понятым и обрести сочувствие, как это полагает австрийский философ Людвиг Витгенштейн (L. Wittgenstein) в своей позитивистско-лингвистической философии. Восприятие боли в её общем и отрицательном значении указывает на элементарную зависимость человека от своего тела при внешних повреждениях или внутренних болезненных изменениях. Боль не обязательно имеет болезненное происхождение, но бывает частью жизненных событий, например боль, испытываемая женщинами при родах.
Студенты-медики изучают соматический аспект болевых ощущений в его морфологическом и химическом, периферическом и центральном субстратах. Однако эти ощущения в первую очередь представляются как чисто соматопсихический процесс.
Достоянием общеклинического наблюдения и опыта является то, как чётко влияют на болевые ощущения ситуационные обстоятельства, аффективное состояние и отношения с другими людьми, прежде всего с врачом. Внутреннее напряжение и страх усиливают боль, отвлечение смягчает её, близость человека, вызывающего доверие, появление врача и символическое (плацебо!) назначение «лекарства» может устранить или хотя бы уменьшить боль. Мышечная боль часто встречается при длительном, нередко неосознаваемом напряжённом состоянии мускулатуры, при котором внутреннее состояние проявляется как телесное. Как речевую метафору мы используем слово «боль» для определения тяжёлых психических переживаний, утраты, разлуки и огорчений. Это означает, что при многих болевых синдромах наряду с соматическими имеют значение и психические факторы.
Из широкого поля психосоматических состояний с болевыми ощущениями в разных областях тела важнейшими представляются боль в спине и головная боль. Их следует дифференцировать от невротических болевых состояний (чаше всего это фиксация органических соматических болезненных проявлений, например, после травм или операций), которые связаны рентно-тенденциозным или, в классическом смысле, конверсионно-невротическим способом с поиском вторичной выгоды от болезни.
Понятие «боль в спине» включает различные болевые синдромы в мышцах спины и позвоночном столбе, развивающиеся под влиянием хронических травмирующих вредностей, свойственных человеку привычных поз, а также в связи с однообразной работой.
В положении туловища проявляется непроизвольно переживаемое внутреннее состояние человека. «Прямое положение», которое человек старается сохранять при внешних препятствиях и внутренних спорах [Е. Straus, 1949], отражает его внутреннее состояние. Противостоя нажиму среды, объектов и людей, он должен сохранять стойкость, отстаивать своё положение, не сгибаться, но и не упрямиться сверх меры. Имеется много обыденных речевых оборотов, описывающих усилия, направленные на то, чтобы не согнуться и не поддаться давящей силе, чтобы не оставаться упрямым и негибким при длительном перенапряжении, а также чтобы не быть несговорчивым или излишне мягким в отношениях с другими людьми.
Неудивительно, что эпидемиологически хроническая боль в спине и пояснице является одной из наиболее частых (после головной боли) жалоб общего характера. Она встречается у здоровых людей, в том числе при сильном мышечном перенапряжении, а также в связи с функциональными расстройствами как второе по частоте нарушение, приобретающее характер болезни, что указывает на её социально-медицинское значение.
При этом как диагностика, так и лечение дегенеративных и функциональных заболеваний позвоночника представляют большие трудности. Известно, что они учащаются с возрастом и что преобладание вызванных «изнашиванием» организма заболеваний достигает своего пика к 65 годам. Примечательно отсутствие корреляции между выраженностью жалоб, ограничением функций и рентгенологическими изменениями. Рентгенологически определяемые нарушения связочного аппарата позвоночника после 65 лет имеются почти у 100% населения. Однако 79% мужчин и 89% женщин, жалующихся на боль в спине, не имеют патологических изменений в позвоночнике и связочном аппарате [Schors, 1987]. Прогресс в диагностике и применение методик, создающих изображение (компьютерная томография), увеличили неопределённость ещё больше. Оказалось, что при выпячивании межпозвонковых дисков может возникать спонтанное улучшение и не следует торопиться с операцией. Болевые ощущения в спине – одна из наиболее частых причин ухода на пенсию; 16,5% всех досрочных пенсионеров в 1987 г. ушли на пенсию из-за хронической боли в спине. Нередко боль в спине является частью связанных с профессиональными вредностями общих психосоматических синдромов.
Терапия. Часто бывает очень трудно принять решение, когда и кому показаны тепло, гимнастика, упражнения по снятию напряжения, ванны или, наконец, оперативное вмешательство, а также в каких случаях нужно учитывать личностные факторы и рекомендовать психосоматические лечебные мероприятия. Опыт лечения больных, страдающих хронической болью в спине, показывает, что более эффективна терапия на нескольких уровнях (тепло, медикаменты, физио- и психотерапия), чем один вид лечения. Диагностика и лечение хронической боли в спине требуют интегративного психосоматического подхода. Пациенты обычно не принадлежат к той возрастной группе и к тому социальному слою, которым подходит чисто раскрывающая терапия. Обсуждение и переработка жизненной ситуации в психотерапевтической беседе должны быть связаны в каждом случае с направленными на тело мероприятиями типа функционального снятия напряжения, интенсивной кинезотерапии, советами по изменению образа жизни и сохранению здоровья в сочетании с другими терапевтическими мероприятиями.
Головная боль как побочный симптом встречается при многих соматических и психических заболеваниях. Но она является также особо частой формой психосоматического расстройства. Положение головы является частью упомянутого выше непроизвольно переживаемого внутреннего состояния человека. В речевом обиходе имеются такие выражения, как «высоко держать голову», «не склонять покорно голову», «сохранять голову», «не потерять голову», «не пробивать головой стену» и т.п. Многие речевые обороты показывают, что голова в первую очередь предназначена для трезвого понятийного мышления, для проницательного, здравого осмысления человека, но также и для выбора основной установки на общую непроизвольную и своеобразную индивидуальную эффективность и выбора позы во враждебном окружении. От одностороннего внимания, направленного на одну часть тела – голову, у пациентов с головной болью следует переходить к аналитическому изучению человека в целом, что может способствовать решению вопросов диагностики и лечения.
Эпидемиологические исследования показывают, что почти в 90% случаев головная боль обусловлена не органическими причинами, причём особое внимание следует обращать прежде всего на хронические, характерные для данного больного формы головной боли, возникающей в определённых ситуациях. Такого рода боль не поддаётся типичному симптоматическому лечению анальгетиками, щадящим режимом и покоем. Часто её появление связано с наличием ситуационных трудностей или конфликтов.
Дифференциальная диагностика направлена на разграничение общей головной боли так называемого орально-фациального болевого синдрома со скрипением зубами по ночам, что прежде всего отмечали зубные врачи [Demmel, 1990]. Пациенты с такими болями чаше появляются у зубных врачей, чем у невропатологов, психиатров или психосоматиков.
Важным диагностическим показателем при этом является состояние зубов. Кроме того, следует отграничивать и специфические болевые синдромы, например, при невралгии тройничного нерва.
Головной болью напряжения (американский термин «tension-headache») называют постепенно начинающуюся диффузную головную боль, большей частью давящего характера, которая может длиться часами, днями и неделями. Она возникает обычно в связи с определёнными отягощающими обстоятельствами на работе, в семье или даже в предвосхищении подобной ситуации, в её ожидании. Часто она возникает с мышечным напряжением в затылке, плечевом поясе, что отражает психическое состояние. Головную боль напряжения можно понимать как боль, обусловленную мышечным сокращением в затылочной области, причём нельзя рассматривать её как состояние исключительно локального характера. Особенности положения шеи и затылочной области определяют особенности положения головы и туловища, что проявляется в виде общей напряжённой или расслабленной позы. Эти особенности связаны с тонусом мускулатуры туловища и конечностей. Таким образом, в манере держать голову представлены поза человека, общая «постановка» его тела [F. Buytendijk, 1967J, особенно в ситуациях нагрузки и разгрузки («иметь свою голову», «быть тупоголовым», «повесить голову» и т.д.).
Эпидемиология. Головная боль напряжения является как основной или побочный симптом, несомненно, самой частой разновидностью головной боли. Н. Schepank нашёл у 3,66% населения Мангейма лёгкую головную боль, у 1,5% – головную боль, расцениваемую как болезнь. В психосоматической клинике Гейдельбергского университета головная боль как основной симптом заболевания встречается у 1,6% амбулаторных пациентов, как сопутствующий симптом – у 2,8%.
Ситуация заболевания. Головная боль напряжения часто возникает в ситуации трудового усилия и в критической профессиональной или общественной ситуации. Она может возникать как результат чрезмерных усилий (например, у недостаточно способных учеников), особенно если приходится много, но безуспешно работать, в том числе при выполнении домашних заданий, когда возникающее напряжение не устраняется. Часто головная боль связана с внутренними конфликтами, когда особенно выраженное стремление к деятельности сочетается с внешним отрицанием его или внутренней невротической амбивалентностью.
Пациент 30 лет, служащий банка, в течение 5 лет страдает всё более усиливающейся давящей головной болью, из-за которой ему нередко приходится уходить с работы домой. Все эти годы он занимает должность заведующего отделением сберкассы и должен очень стараться, чтобы преодолевать трудности. Пациент потерял отца во время войны, рос только с матерью, очень религиозной женщиной, принадлежащей к общине ортодоксальных христиан. Он также должен был посещать собрания этой обшины, не имел права играть с другими детьми, находился под строгим надзором матери. При непослушании сына мать начинала плакать, и это настолько действовало на него, что он становился даже более послушным, чем другие подростки, имеющие строгих отцов. В школе он был неизменно первым в классе, но мать отклонила предложение учителей и просьбу сына продолжать образование в высшей школе. Как банковский служащий он быстро достиг положения заведующего отделением, хотя и не был этим доволен («Конечно, я мог бы продвинуться до директора банка, но у меня нет такого тщеславия»). И сегодня он завидует всем людям, которые могут посещать высшую школу, являются слушателями академий, что ему недоступно. Профессиональные успехи и популярность в общине, где его выбрали председателем, его не радуют. Он принадлежит к тем людям, которые «на вершине успеха терпят неудачу». Свои успехи он должен воспринимать скорее критически, по примеру строгого «сверх-Я» своей матери, которая отвергала успехи, карьеру, способность добиваться признания. Поэтому внешне он старался не проявлять никакой радости, но одновременно всё же испытывал сильную «интеллектуальную зависть» к тем, кто стоит выше него и добивается бульших успехов.
Встречаются трудные ситуации производственного характера, в которых действие физических и психических факторов обусловливает возникновение головной боли вследствие напряжения и неподвижного положения. На такую боль часто жалуются служащие больших учреждений, постоянно сосредоточенные на экране компьютера, кассирши, машинистки, продавщицы в крупных магазинах с кондиционированным воздухом и т.д. Сохранение одной и той же позы в течение многих часов, постоянное напряжение и недостаток произвольных движений и внешнего разнообразия, а также климатический фактор вызывают, если можно так сказать, социально обусловленную головную боль напряжения. У молодых людей довольно часто устанавливается связь головной боли с артериальной гипотензией, особенно при тупых головных болях по утрам после подъёма.
Таким образом, при головной боли напряжения имеется определённая связь между стабильным однообразным положением тела и локальным мышечным (а также нервно-сосудистым) напряжением. «Внутреннее состояние» и внешние обстоятельства у каждого пациента находятся в разных взаимоотношениях. В этом заключается исходный пункт для проведения интенсивной кинезотерапии.
Психодинамика. Головная боль напряжения, возникающая по невротическим причинам, может быть обусловлена внешним и/или внутренним трудовым конфликтом. При этом обнаруживаются чрезмерные притязания и слишком большие ожидания успеха и признания. Они приводят к разочарованию, особенно тогда, когда (как в описанном выше случае) их изживание задерживается чувством вины, исходящим из детства.
«Успешно продвигающиеся в социальном плане супруги», оба с начальным образованием, владельцы маленькой фабрики, процветающие и уважаемые, принадлежат к зажиточным гражданам маленького городка. Они чувствуют себя обязанными давать приёмы и наносить визиты, что обычно связано у жены с большими ожиданиями и опасениями, но часто также и с разочарованием и в связи с этим с головной болью. Жена сообщила, что после приёмов у себя дома они с мужем перед сном брали в постель разные словари, чтобы уяснить себе все иностранные слова, которые они слышали на приёме и не знали их значения. «Вы не можете себе представить, что это значит, когда у вас нет нужного образования», – с горечью говорила женщина обследовавшей её женщине-врачу.
В картине личности часто находят повышенное честолюбие с чрезмерной активностью и обычно очень однообразной жизнью. Стремление к совершенству и повышенный уровень притязаний также характерны для таких больных. У них никогда не наступает полного расслабления. Длительное напряжение мышц плечевого пояса, затылка и всей головы является сопровождающим проявлением и выражением фрустрации, внутренней напряжённости, никогда не приводящей к определённости, удовлетворённости и развязке.
Наряду с этими обстоятельствами, в силу их относительной частоты считающимися типичными, имеются и другие психодинамические факторы. Психосоматика – это индивидуальная диагностика, в том числе в данной области. Различные возрастные группы, разный уровень образования, разные формы социализации и, наконец, исходные личностные структуры – всё это имеет значение.
Терапия. Головная боль напряжения является показанием для сочетания психотерапевтических бесед и всех видов соматических мероприятий. Хронические и фиксированные личностные состояния лучше всего поддаются глубинно-психологическим или психоаналитическим методам групповой терапии; при необходимости их дополняют краткими психотерапевтическими беседами. Пациенты обычно стараются занять особое положение в группе, довольно быстро начинают излагать свои личностные проблемы, проявляют признаки навязчивостей и нарцисси-ческие черты и оказываются очень обидчивыми. Если проводить параллельно направленные на соматическую сферу лечебные мероприятия, такие, как интенсивная кинезотерапия, функциональное снятие напряжения и т.п., это может облегчить вербальное групповое лечение, а также групповую терапию. У больных, которые не хотят или не могут проходить психотерапию, в США с успехом применяют метод биологического самоконтроля мышечного напряжения.
При истинной мигрени речь идёт о приступообразно возникающей головной боли, большей частью в одной половине головы, которая сочетается с расстройствами зрения (повышенная чувствительность к свету, мерцательная скотома), а иногда сопровождается рвотой, поносом. Этот длящийся многие часы болевой приступ с сопутствующими соматическими симптомами большей частью связан с депрессивным или несколько возбуждённым состоянием. На высоте приступа у больного возникает желание остаться в одиночестве в тёмной комнате или же в постели. Нередки семейные случаи мигрени.
Приступы мигрени могут провоцироваться различными соматическими или психическими факторами, изменением ритма сна и бодрствования с поздним или, наоборот, слишком ранним пробуждением, а также изменениями погоды, нарушением режима питания, влиянием шума, светового раздражения и т.д. Психические провоцирующие ситуации описываются относительно однотипно: мигренеобразные приступы головной боли встречаются чаще всего тогда, когда предпринимаются интенсивные усилия, проводится определённая запланированная программа или требуется достижение поставленной цели или даже нескольких целей, выполнение определённых требований. Характерные для этого выражения: «Я должен был это сделать»; «Я должен успеть к сроку»; «Я должен до полудня сделать тысячу дел»; «Я пытаюсь все эти дела уладить» [W. Grace и D. Graham, 1972J. Вместе с тем подчёркивается значение ситуации вытесненной или укрощённой ярости [F. Alexander, 1951; Wolff, 1963].
Психофизиология. В ответ на воздействие различных факторов голова реагирует болями чаще, чем любой орган. Богатое кровоснабжение, развитая сеть симпатических вегетативных волокон, сопровождающих сосуды и включающих волокна, проводящие болевые ощущения, создают чувствительный к боли регион. Чувствительность сосудов к боли издавна рассматривается как существенная причина головной боли, на что отчётливо указывает определение «вазомоторные головные боли». Мигрень связывают с нарушением кровоснабжения (образование арте-риовенозных соустий в периферических сосудах) [Н. Heyck, 1975]. В этом плане обсуждается вопрос о возможности раскрытия многочисленных обычно закрытых артериовенозных анастомозов мозговых оболочек, сравнимого с патологическими шунтами. В то же время указывается на биологические механизмы, которые проявляются в нарушениях обмена биогенных аминов (серотонин, гистамин, тирамин и т.д.) и гормонов, что приводит к сосудистым реакциям и понижению болевого порога [D. Soyka, 1978]. Достоверность этих данных спорна. Электроэнцефалографические исследования выявляют медленно распространяющиеся по коре потенциалы активности с характерными показателями электрического возбуждения.
Сомнительно, чтобы все больные с мигренью имели единую структуру личности, тем более что не всегда возможно чётко разграничить головную боль вследствие напряжения и мигрень. Последняя, несомненно, относится к семейным заболеваниям; генетические исследования и клинические наблюдения указывают на роль наследственных факторов в происхождении мигрени.
Лечение. Опытные больные при приближении приступа мигрени и появлении предвестников в виде тупых головных болей и подавленности принимают препараты, в состав которых входят кофеин и эрготамин, внутрь или в свечах. Как у любого больного с головной болью, при наличии мигрени врач должен выяснить, какие препараты наиболее эффективны для данного больного. Кроме того, врач должен дать больному рекомендации относительно образа жизни. Необходимо устранить провоцирующие факторы – нарушения режима сна, питания и т.п. Следует также исключать явные или скрытые конфликтные ситуации.
Если у больных имеются выраженные конфликтные ситуации или личностные проблемы, то им показана раскрывающая глубинно-психологическая или психоаналитическая терапия.
Дифференциальный диагноз. В первую очередь необходимо исключить острую, органически обусловленную головную боль: при гайморите, инфекциях, болезнях зубов. В психиатрическом плане следует думать о со-матизаиии депрессивных расстройств, в том числе эндогенной природы. Наконец, головная боль возможна при гебефрении; при этом больные часто описывают её причудливо: «как пластинка льда в голове», «как будто мозговая извилина опустилась». Головная боль может также возникать вторично при хроническом злоупотреблении медикаментами и наркотиками.
Психосоматическая связь также прослеживается, и её необходимо прорабатывать, исходя из ситуации болезни и структуры личности в рамках анамнестической и психодинамической диагностики. Бесконечный путь исключения органических причин неэффективен.
Наконец, наблюдается выражение тенденциозная истерическая головная боль, причём у женщин указания на более сильные болевые ощущения констрастируют с проявлениями жизнерадостности. Тенденциозные формы головной боли могут выступать как фиксация органических заболеваний головы.
Пациент 33 лет, столяр, заболел после перенесённого гриппа, когда у него внезапно появились головная боль и двоение в глазах. При неврологическом обследовании диагностирован парез отводящего нерва, причиной которого послужило гнойное воспаление придаточных пазух. В результате санирования воспалительного очага парез был ликвидирован, но головная боль осталась. В течение нескольких месяцев она усилилась настолько, что пациент вынужден был оставить работу по болезни. В течение последующих месяцев у него развились злоупотребление анальгетиками, бессонница и депрессия. Примерно через 2 года после того, как он утратил трудоспособность, лечащий врач направил его на психотерапию. Обнаружилось, что у пациента было множество явных и неосознанных конфликтов, которые были связаны как с финансовыми заботами, социальными обязательствами, несбывшимися профессиональными надеждами, так и с тяжёлым кризисом в супружеской жизни. Во всех конфликтах боль выполняла тенденциозную функцию и была связана с вторичной выгодой от болезни. Во внутреннем мире пациента это проявилось сильным аффектом, страхом и гневом, а также болезненным самокопанием и скорбью. После 30 амбулаторных сеансов психотерапии у пациента восстановилась работоспособность. Появилось чувство удовлетворённости собой и окружающим миром. Через 2 года после лечения он в течение 5 дней был освобождён от работы (снова из-за гриппа). Катамнестическое обследование через 8 лет показало, что пациент остаётся здоровым и не страдает головной болью.
Как и при других психогенных тенденциозных симптомообразовани-ях с рентными установками, депрессивно-обвинительным характером в период сложной жизненной ситуации или с иными формами извлечения выгоды из болезни, показана конфронтационно-раскрывающая и поддерживающая психотерапия. Следует помнить, что нельзя упрекать пациента за его стремление жаловаться, необходимо налаживать с ним отношения, оказывать ему помощь в улучшении его жизненной ситуации. Речь идёт не о соматизации и симптомообразовании при неосознанных конфликтах, а об очень близких к сознательным формам поведения. Быстрая отправка на пенсию – это самый удобный для всех, но и самый худший путь решения проблемы.
(ларвированная депрессия, вегетативная депрессия, реактивная депрессия, депрессия истощения)
Депрессивные расстройства по своей симптоматике являются наиболее соматизированными психическими состояниями. Заторможенность и подавленность, господствующие в сознании, непосредственно действуют на соматические функции. Имеется даже тенденция считать всю комплексность и значимость психосоматических связей в медицине, все психосоматические жалобы или хотя бы большинство их проявлением лар-вированной депрессии и соответственно лечить их медикаментозно. Подобная позиция является односторонней, но в то же вре^я нельзя отрицать, что многие психически обусловленные соматические проявления можно рассматривать как эквивалент не отраженных в психической сфере аффективных состояний страха и депрессии. Поскольку эквиваленты страха при сердечно-сосудистых заболеваниях, болезнях органов дыхания и пищеварения описывались уже неоднократно, вполне оправданно посвятить особую главу и депрессивным состояниям.
Знание психосоматики депрессий необходимо каждому врачу. В восприятии больного соматические явления могут так сильно выступать на первый план, что нарушение в психической сфере полностью переключается на соматический уровень. На место психосоматического единства и психической и соматической симультанности можно поставить принцип комплементарности или замещения (по \Уе1х5дскег), согласно которому аффект и содержание конфликта вытесняются из сознания и сома-тизируются. Если врач в своем восприятии и способности к интерпретации ориентирован только на соматику, то вследствие всеобщего ослепления и действия механизмов вытеснения могут полностью исчезать из поля зрения аффективные, психические, ситуационные и большей частью также индивидуально понятные компоненты болезненного процесса. В результате проводятся бесконечные диагностические обследования, чрезвычайно дорогие, занимающие много времени и разочаровывающие и больного, и врача.
Взаимодействие соматических и психических процессов редко где проявляется столь явственно, как в психосоматике и соматопсихике депрессий. Одновременно при депрессии происходит переплетение предрасположенности и среды, личности и ситуации, психозинамических причин и отщепления некоторых тем в сфере психического и соматического.
Соматические жалобы и функциональные симптомы могут как сопровождающие проявления или эквиваленты депрессивных расстройств так сильно выступать на первый план, что они господствуют во всей клинической картине. Соответственно эмоциональное нарушение может отходить на задний план и оставаться незамеченным. Это может \ происходить при депрессиях самого разного генеза: при фазно-эндоген-ных, невротических, при которых на первый план выступает личность, а также при реактивных депрессиях, которые понятным образом вытекают непосредственно из ситуации. Существует множество обозначений, которые характеризуют эти причинные факторы и соматические и психические проявления.
Симптоматика. Больные предъявляют жалобы на общее плохое самочувствие, ощущение давления, боль диффузного, иногда жгучего характера в разных частях тела. В наших наблюдениях наиболее частой соматической локализацией депрессивно-невротических нарушений были:
1) головная боль, ощущение давления в голове;
2) ощущение давления и боль в эпигастральной области;
3) боль и напряжение в руках и ногах;
4) ощущение давления в сердце, сердечный страх;
5) затруднение при дыхании;
6) ощущение давления в горле при еде и готовность к рвоте;
7) жалобы в рамках общего психосоматического синдрома.
Кроме того, часто к врачебным консультациям прибегают при расстройствах сна, снижении потенции и нарушениях менструального цикла, истощении и слабости, но при этом ни больной, ни врач не обращают внимания на депрессивные расстройства.
«Концепция болезни» часто так односторонне смещается в сферу телесного, что предпринимаются бесчисленные ненужные и дорогостоящие соматические обследования. При настойчивых жалобах пациента нередко предпринимаются даже оперативные вмешательства. От врача зависит, обратит ли он внимание на душевное состояние и настроение пациента и проявит ли он готовность вникнуть в состояние больного.
Пациентка 25 лет, студентка-медичка, в течение 3 мес жаловалась на жгучие боли в эпигастральной области («как при зубной боли»), не зависящие от приёма пищи, а также на тошноту, позывы к рвоте. Больная чувствовала себя так, как будто проведа не одну ночь в кутежах. Она отказывалась от пищи, похудела на 5 кг и, кроме того, испытывала сердечные страхи, учащённое сердцебиение, общее беспокойство. С этого времени она была не в состоянии готовиться к экзаменам, которые ей предстояли. Было заметно, что пациентка очень удручена, пассивно опирается на стул, говорит тихо, несколько монотонно. Пациентка рассказала, что до болезни она была подвижной и жизнерадостной. 3 мес назад её приятель, тоже студент-медик, порвал с ней и предпочёл другую девушку. Но через несколько недель он вернулся к ней, и с тех пор у них опять хорошие отношения. Но у неё исчезло сексуальное влечение, не было сил работать, она не испытывала чувства голода. Пациентка сообщила также, что её отец лечился по поводу депрессии и язвенной болезни желудка. Поставлен диагноз ситуационно обусловленной депрессии с эндогенной окраской. В процессе лечения имипрамином быстро наступило улучшение, апатия исчезла, пациентка начала готовиться к экзаменам. Аппетит улучшился. В процессе дальнейшего лечения стало очевидно, что ей были необходимы малые дозы имип-рамина, который она принимала более 5 мес; слишком раннее уменьшение дозы вызвато рецидив болезни. Ровно через год в связи с профессиональными условиями, которые принесли с собой большое чувство ответственности, наступила следующая депрессивная фаза, которая длилась 3 мес. Нельзя было исключить лёгких маниакальных колебаний настроения в дальнейшем. Через 3 мес пациентка написала: «Это необычное переживание для меня – после несчастного печального прозябания в пассивности и изоляции снова почувствовать вкус и значение жизни. Я счастлива, я нашла своё истинное место».
Диагноз. Для постановки диагноза имеют значение определённые характерные признаки. Необходимо изучить предыдущие сходные, возникавшие в кризисных ситуациях соматические нарушения или состояния душевного упадка. При этом следует обращать внимание на настроение больных и их потребности.
В течение дня часто очевидны колебания настроения, нередко со значительным улучшением к вечеру. Расстройства сна, самобичевание сопровождают апатию и утрату трудоспособности. Утомляемость как ведущий и основной симптом вместе с утратой трудоспособности стоят на первом плане и при эндогенной депрессии.
Для депрессий характерна «реакция в последний момент»: когда врач хочет закончить беседу и больному угрожает одиночество, он задержива-ei врача, жалобно смотрит на него, заново торопливо излагает свои переживания, не прибавляя ничего нового или существенного. Депрессии у других членов семьи также имеют значение для постановки диагноза.
Эпидемиология. Депрессивные симптомы – самое частое состояние у амбулаторных пациентов психосоматической клиники. В 1982-1984 гг. из 2406 пациентов у 16% это был основной диагноз, в 13,1% – сопутствующий. Транскультурные исследования показали, что ипохондрические депрессии с вегетативными нарушениями, неприятными соматическими ощущениями в голове, сердце, животе, например, у индонезийских пациентов встречаются не реже, а пожалуй, даже чаще, чем у европейцев [Е. Wittkower и R. Hugel, 1969; W. Pfeifter, 1969]. В Индонезии, кроме указанных выше, часто отмечаются жалобы на такие ощущения, как жжение в коже, дрожь и онемение рук и ног.
Психофизиология. Как отмечают многие клиницисты, в отношении смены синдромов чрезвычайно примечательно то, что такие типичные психосоматические синдромы, как колиты, язвы, крапивница, астма и т.д., могут чередоваться с депрессивными фазами. Это привлекает внимание к соматопсихическим связям, которые изучаются при психосоматических заболеваниях, неврозах и психозах. Соматические и психические причины не должны рассматриваться альтернативно. Очень часто соматическим выражением депрессий являются запоры, отсутствие аппетита; у женщин менструации становятся нерегулярными или прекращаются, либидо снижается, ухудшается общее состояние. Часто на первый план выступают расстройства сна, что проявляется уплощением и укорочение физиологических фаз сна на ЭЭГ.
Ситуация заболевания. Типичными ситуациями заболевания при депрессиях являются утрата чувства безопасности, разлука, изоляция, возрастание ответственности. Даже эндогенные депрессии, по некоторым оценкам, в 15-30% случаев провоцируются ситуационно, хотя бы их первая фаза. Из физических факторов имеют значение инволюционный период у женщин и мужчин, сопровождающийся кризами как в соматической сфере, так и в психике, а также необходимость переориентироваться в жизни, к чему многие люди оказываются не готовыми. Нельзя забывать о том, что и в рамках соматических заболеваний и нарушений могут развиться депрессивные расстройства настроения, которые со своей стороны могут привести к расширительному толкованию психосоматических отношений.
Психодинамика. С психосоматических позиций депрессии зависят от реального существования обычно идеализируемого объекта. Это формирует и повышенную чувствительность к разлуке. В отношении объектов выступает определённая инфантильная зависимость, которая носит оральные черты. Обнаруживается желание симбиотического приобщения к доброй матери и её авторитету, так же как к хорошему лечащему врачу, психотерапевту. Это перенесение имеет разные аспекты, больной нередко колеблется между сверхуступчивым пассивным поведением, не откликающимся на предложение помощи, и упорными активными тенденциями, отражающими поиски признания. Больной может угождать другим, он мог бы своими действиями обезопасить других, защитить их [G. Benedetti, 1987; W. Brautigam, 1979].
Защита больного депрессией заключается в характерных формах реагирования типа навязчивой любви к порядку и щепетильности, когда больной хочет устранить всё, что мешает, всякий беспорядок, всякую агрессивность, всякую грязь, всё, что не находит признания. Больному требуется постоянно «делать добро», т.е. он старается своей деятельностью, своей близостью к другим людям, своим безупречным образом жизни отвергнуть таящиеся в нём агрессивные и деструктивные тенденции. Депрессия представляется как распад этой характерной защиты, как изоляция от полезного объекта, как подверженность самоупрёкам. Особая тенденция к соматизации депрессивного расстройства психодинамичес-ки объясняется тем, что нарушенная симбиотическая зависимость от внешнего реального объекта смещается на зависимость от. внутреннего объекта – одного из органов своего тела. Эта тенденция к интернализа-ции и соматизации психического страдания и внешних психосоциальных конфликтов не только соответствует представлениям больного о болезни, но и близка к врачебному восприятию. Энтузиасты современной, технически оснащённой медицины и многие врачи также склонны к интернализации и соматизации без учёта психосоциальных конфликтов. В общественном сознании психические нарушения подвержены дискриминации, что и отражает указанная тенденция.
Этиология. Возможность реагирования депрессивными психическими или чисто соматическими симптомами предполагает наличие соответствующей предрасположенности, которая может быть наследственно обусловленной или приобретённой в раннем детстве под влиянием внешних факторов в процессе развития. При этом важную роль играют ситуационные социальные влияния.
Структура личности. Манифестная картина личности больных депрессией определяется уже упомянутыми формами реагирования. Между невротической и психотической формой депрессии имеются плавные переходы.
В преморбиде обычно не находят грубых невротических признаков. Чаще встречаются такие черты личности, как сверхприспособленность и трудолюбие. В раннем детстве иногда встречаются проявления страха, но без выраженных невротических признаков. Если внимательно рассматривать межличностные отношения, то можно обнаружить тенденцию к симбиотическим отношениям с сильными привязанностями. Тенденция к социальной сверхприспособленности соответствует социальной пригодности больных депрессией, которые чаще встречаются в средних социальных слоях, в первую очередь среди служащих и чиновников.
Дифференциальный диагноз. Описанные жалобы в сочетании с недостатком побуждений, апатией, снижением трудоспособности и т.д. должны заставить врача думать о депрессии, хотя истинной печали может и не быть, а скорее обнаруживаются признаки деперсонализации. Психиатры в таких случаях говорят о «депрессии без депрессии» или о неспособности депрессивных больных к истинной печали. Очевидно, следует ожидать выхода на первый план не скорби и печали, а скорее снижения общей эффективности и витальности. В плане межличностных отношений врач может отметить, что он способен «заразиться» от больного его жалобами, которые «давят» на него необъяснимым образом. Это особенно характерно для описанного выше момента расставания больного с врачом, когда уже у двери он проявляет желание продлить беседу с врачом.
Естественно, не все жалобы, в частности соматические, поддаются диагностической оценке. Но врач не должен слишком затягивать с постановкой диагноза и с лечением, идя на поводу у больного и проводя бесконечные обследования, которые только поддерживают его неуверенность в себе. По крайней мере из терапевтических соображений можно поставить диагноз ех juvantibus (т.е. на основе результата проведённого лечения).
Прогноз благоприятный, даже у больных пожилого и старческого возраста.
Пациентка 36 лет, замужняя женщина, мать 3-летнего ребенка, находится в частном стационаре терапевтической клиники. В течение 3 мес отмечает боль в грудной клетке, чувство, будто у неё разрывается кожа, что-то стискивает её, кожа горит. Она читала, что это могут быть симптомы рака; иногда бывают кашель и отрыжка. Началось всё это в ноябре, когда она отвезла своего ребёнка в лучевую клинику. У ребёнка были «наросты» на грудной клетке, из-за которых он должен был подвергнуться облучению. Это вызвало у неё страх, так как в кругу её знакомых оказалось много больных раком. Всё это время она плохо спит, настроение вроде бы хорошее, но она всё воспринимает тяжелее, чем раньше. Пищеварение ухудшилось, она похудела. Её сестра, моложе её на 2 года, трижды лечилась в нервной клинике по поводу депрессии. У других членов семьи также имеется наклонность к циклотимии. Поставлен диагноз реактивной депрессии на почве невротического развития личности. Комбинированное лечение с психотерапевтическими беседами в сочетании с антидепрессивными и анксиолитическими средствами привело к улучшению в течение 4 нед, и больная была выписана. При последующем поддерживающем лечении рецидива не наступило. Она решила провести ребёнку облучение, отношения же с мужчиной, который был старше её на 7 лет, она не возобновила.
Терапия. Лечение должно быть направлено на психологические и возникающие в процессе заболевания дополнительные влияния. Больной депрессией всегда связан прочными узами с врачом. В этом заключается наилучшая защита от суицидальных тенденций. При невротических и реактивных депрессивных состояниях не следует медлить с психологической переработкой конфликъа; её необходимо проводить уже в остром периоде, так как врачебная беседа именно в это время может дать облегчение. Показана длительная психотерапия – раскрывающая психоаналитическая, индивидуальная или групповая, особенно в тех случаях, когда к этому имеются предпосылки со стороны личности.
Если при расстройствах настроения на первый план выступают эндогенные факторы, то на первых порах следует отдать предпочтение психофармакологическим средствам. Но и здесь депрессивный больной нуждается в твёрдой опоре, во враче, который всё решает за него, облегчает его состояние и саму жизнь, регулирует его пребывание в стационаре. Однако конфликтные темы при остром и тяжёлом состоянии депрессии обсуждать не следует. Необходимо использовать медикаменты и постоянно контактировать с больным и его родственниками.
При этом следует прицельно выявлять депрессивную симптоматику. Если на первый план выступают беспокойство и страх, необходимо использовать такие медикаменты, как апонал или саротен. При подавленности и снижении потребностей показан приём новерила. Оба синдрома поддаются действию людиомила. При тяжёлой психотической заторможенности и витальной депрессии показан тофранил, в том числе в сочетании с саротеном; при выраженном состоянии страха следует на короткое время назначить апонал в сочетании с тавором. При применении диазепинов возможно привыкание к ним. Подробнее о медикаментозном лечении депрессий можно узнать из соответствующей литературы по психофармакотерапии [М. Wolfersdorf и соавт., 1988; Н. Kuhs, 1990].
(общий
психосоматический синдром, функциональные нарушения,
вегетативный синдром истощения, психовегетативный синдром, вегетативная
дистония)
Термином «общий психосоматический синдром» определяется большей частью полисимптомная, преимущественно соматическая картина болезненных переживаний, которая не имеет органической основы. Это состояние связано, с одной стороны, с нарушением самочувствия и личностными факторами, а с другой – с внешними факторами, например со служебными трудностями. На первый план выступает тенденция к соматизации с уходом от реальных трудностей, причём особого внимания заслуживает аффективное состояние больного.
Предрешение заложено уже в том, как называют эти расстройства: при «вегетативной дистонии», «функциональном синдроме» и т.д. на первый план выступает анатомический субстрат, т.е. поражение того или иного органа, а при «невротизме» – только изменённые черты личности. Вместо этого в названии болезни следует отразить жизненную и душевную ситуацию больного. Органоцентрическое понятие «вегетативная дистония», которым традиционно пользуются врачи, не учитывает социальную и душевную сторону болезни при этих расстройствах. Только тогда, когда люди с общими психосоматическими расстройствами воспринимаются как больные с нарушением своих профессиональных возможностей и страдающие от своих ощущений, преодолевается представление только о взаимодействии нарушенных психики и сомы [P. Christian, 1990].
Симптоматика. Симптомы обычно неспецифичны и изменчивы. Имеется много переходов к общим соматическим жалобам, подобно тому как это наблюдается и у здоровых людей. В разных группах пациентов могут преобладать жалобы на головную боль, болевые ощущения в груди или животе, боль в сердце и учащённое сердцебиение, головокружение, нарушение дыхания, боль в позвоночнике и спине, встречающиеся одновременно или сменяющие друг друга. К соматизации относится физическое представление о болезни, когда, например, на место пережитого страха приходят жалобы на учащённое сердцебиение и боль в области сердца, место раздражительности и недовольства занимают потливость или головокружение, а на место тоскливого настроения приходят жалобы на ощущение давления в груди или тяжесть в теле.
Эпидемиология. По поводу частоты соматических, так называемых функциональных болезненных синдромов выше приводились соответствующие показатели. Н. Schepank (1987) обнаружил у 18% обследованных здоровых жителей Мангейма общие психосоматические ощущения, из них у 8% они были расценены как проявления болезни. В экспериментальных оценках этой популяции [Honmann и соавт., 1983] на первом плане стоят различные психического характера жалобы, головная боль, жалобы на боль в эпигастральной области и мышечное напряжение (табл. 8).
В самооценке обследованных самыми частыми симптомами являются боль в пояснице и головная боль (табл. 9). Пожилые люди чаще жалуются на боль в затылке и в плечах, люди среднего возраста – на ощущение давления в животе, слабость и бессонницу, молодые – на возбудимость и «волчий аппетит». В противоположность прежним представлениям не обнаружено корреляции между определёнными слоями населения и частотой жалоб у здоровых людей. Однако в экспертных данных выявлена зависимость от пола: мужчины проявляют бульшую склонность к соматически окрашенным синдромам с преобладанием желудочно-кишечных жалоб, а женшины больше говорят о психических переживаниях, например, депрессивного характера.
|
Таблица 8 |
|
|
Наиболее частые психогенные симптомы (оценка экспертов) |
|
|
Симптомы |
% (N = 344) |
|
Общее внутреннее беспокойство |
52 |
|
Головная боль |
51 |
|
Депрессивные расстройства |
47 |
|
Фобии |
42 |
|
Состояния утомления и истощения |
41 |
|
Функциональные жалобы на боль в эпигастральной области |
41 |
|
Нарушения концентрации внимания и трудоспособности |
40 |
|
Страхи |
39 |
|
Нарушения сна |
35 |
|
Мышечное напряжение |
35 |
Таблица 9 |
|
|
Наиболее частые жалобы (самооценка) |
|
|
Жалобы |
% (N = 344) |
|
Возбудимость |
74 |
|
Внутреннее беспокойство |
71 |
|
Забывчивость |
70 |
|
Утомляемость |
69 |
|
Боль в пояснице и спине |
68 |
|
Служебные или личные заботы |
65 |
|
Головная боль |
64 |
|
Навязчивые мысли |
64 |
|
Вялость |
62 |
|
Внутренняя напряжённость |
61 |
|
Слабость концентрации внимания |
60 |
При дальнейшем усугублении общих соматических жалоб и нарушении самочувствия у здоровых людей может наступить нетрудоспособность с оформлением больничного листа. По наблюдениям Н. Schepank (1989), 38% населения нетрудоспособно в течение 4 нед в году. При этом у лиц с психическими и психосоматическими общими нарушениями нетрудоспособность и пребывание на больничном листе встречаются в 2 раза чаще и затягиваются на более длительный срок, чем среди населения в целом.
При наблюдении «функциональных расстройств» на одном из промышленных предприятий R. Tölle и A. Ladas (1982) обнаружили, что в ответах на письменно поставленные вопросы 48% опрошенных подтвердили наличие по меньшей мере одного функционального симптома, а в среднем их было два на одного обследованного. У «органически» здоровых людей, но находящихся на лечении, соматические жалобы встречаются ещё чаще, причём частота зависит от принимаемых ими психофармакологических средств, в то время как нелечившиеся пациенты самостоятельно принимают обезболивающие средства (табл. 10).
Отчётливо видна зависимость частоты жалоб от условий работы: переутомление в результате сверхурочной работы вызывает расстройства сна и склонность к злоупотреблению анальгетиками, при эмоциональных нагрузках и конфликтах с коллегами повышается возбудимость и увеличивается количество неприятных ощущений. Относительно личных, семейных конфликтов опроса не проводилось, так что данных по этому вопросу нет.
Психосоматические корреляции. При обсуждении психовегетативного синдрома часто высказывается мнение, что этот синдром постоянно обусловлен нарушением вегетативной регуляции [Н. Eysenck, 1966; Thele, 1967; L. Delius и J. Fahrenberg, 1966].
H. Eysenck подразумевает под «невротицизмом» изначально сильную лабильность вегетативной нервной системы; L. Delius говорит о «недостаточной её подчинённости». В рамках приведённого выше определения общего психосоматического синдрома мы не можем говорить о значимости соматических проявлений как причинного фактора, а также об уровне константного одновременного и изменчивого нарушения регуляции.
При общем психосоматическом синдроме могут сосуществовать несколько разнообразных нарушений. Мы отграничиваем их от частных функциональных нарушений, как они описаны выше, например, при кардиоваскулярных нарушениях регуляции. Например, ортостатические нарушения регуляции характеризуются соответствием между субъективными жалобами и состоянием вегетативных функций. При общем психосоматическом синдроме нет чёткого соответствия между структурой жалоб и определёнными вегетативными симптомами, как показывают наблюдения последних лет [J. Fahrenberg и М. Myrtek, 1975; М. Myrtek, 1978]. Концепция константного соотношения выраженности и многообразия соматических ощущений и степени нарушения вегетативной регуляции вряд ли правомерна [М. Myrtek, 1978]. Имеются, впрочем, тесные связи между эмоциональной лабильностью, которая может рассматриваться как невротический личностный фактор, подтверждаемый также психологическими тестами и частотой соматических жалоб, но нет связей между жалобами и объективно определяемыми нарушениями вегетативных фукций.
Таблица 10 |
||
|
Частота функциональных жалоб у нелечившихся и лечившихся
сотрудников |
||
|
Признаки |
Функциональные жалобы |
|
|
нелечившиеся (N = 698) % |
лечившиеся (N = 82) % |
|
|
Головная боль |
17,0 |
31,7 |
|
Потливость |
13.6 |
26,8 |
|
Возбудимость |
13,5 |
26,8 |
|
Затруднение пробуждения |
8,6 |
25,6 |
|
Значительная утомляемость |
8,0 |
24,4 |
|
Функциональные сердечные жалобы |
7,7 |
20,7 |
|
Лабильность настроения |
7,3 |
18,3 |
|
Слабость концентрации внимания |
6,6 |
20,7 |
|
Затруднение засыпания |
6,2 |
23,2 |
|
Головокружение |
5,3 |
15,9 |
|
Недостаток энергии |
2,7 |
13,4 |
|
Появление напряжённости |
23,8 |
45,1 |
|
В том числе в связи с резкой перегрузкой |
15,3 |
39,0 |
|
Употребление анальгетиков |
11,6 |
18,3 |
|
Употребление психофармакологических средств |
7,7 |
62,2 |
Причинное значение имеют многие факторы. Они заключаются как в самом человеке, так и в его окружении на работе и в семье, в его настоящем, прошлом и будущем.
1. Можно доказать, что частота соматических и психических нарушений коррелирует с личностным фактором, который традиционным образом определяется как «нервозность». Личностный фактор с возбудимостью, эмоциональной лабильностью и колеблющимся настроением характеризуется как невротизм [Н. Eysenck, 1968] и обнаруживается с помощью психологических тестов. Однако такая личность характеризуется также высокой познавательной и аффективной дифференцированностью. Н. Eysenck отмечает у таких людей высокую чувствительность в сфере восприятий и переживаний в отношении психофизически и эмоционально непреодолимых трудностей, которые делают их более ранимыми в отношении противоречий в профессиональной деятельности. Поэтому их жалобы носят характер сигналов не только по отношению к их личному положению, но и ко всей внешней ситуации.
Эти нарушения иногда рассматривают как следствие усиления деятельности вегетативной нервной системы соответственно психофизическому реагированию; но на самом деле это не столько органическая причина болезни, сколько почва, реагирующая на нарушение психического состояния.
2. Трудности в нынешней жизненной ситуации, прежде всего профессионального или семейного характера, и вызванные ими конфликты должны ещё дать определённый резонанс, чтобы вызвать формирование соответствующих жалоб. Положение на работе часто приобретает решающее значение. При этом сильная социальная поддержка в семье или со стороны партнёра представляет собой защитный фактор, при отсутствии которого роль вредных факторов усиливается. Только при острых психосоциальных трудностях жалобы здоровых людей становятся симптомом, который вызывает представление о болезни, требующей врачебного вмешательства.
Данные соматического и психического обследования 525 человек, работавших по найму [P. Christian, 1981], показали взаимосвязь между профилем жалоб или суммой жалоб и той или иной рабочей ситуацией на различных промышленных предприятиях и в учреждениях. При сравнении данных обследования работников промышленных предприятий по пошиву одежды были выявлены разные показатели в сумме общих жалоб и, в частности, в степени выраженности часто встречающегося болевого синдрома в плечах и руках. Это проявлялось в повышенной заболеваемости, значительной сменяемости персонала и в большом числе производственных травм. На предприятии, работники которого имеют большое количество жалоб, условия работы характеризовались дефицитом времени, однообразием труда при более высоком требовании к точности исполнения. Таким образом, при неблагоприятных условиях труда у здоровых людей с функциональными нарушениями, трудностями и конфликтами может наступить декомпенсация и с жалобами общего характера они могут пополнить число заболевших.
3. В отношении соматизации следует сказать, что вся современная медицина больше нацелена на соматическую природу заболевания, чем на психическую. Врачи, работники социального обеспечения и всё общество в целом оценивают соматические заболевания как более важные, чем психические, что является своего рода дискриминацией. Наконец, путь к соматизации можно видеть в основополагающей функции выражения телесной сферы. Телесные проявления приобретают характер снятия напряжения и ухода от трудностей. Соматическое заболевание следует считать более сильным призывом к вниманию окружающих людей. Болезнь ребёнка не только вызывает у матери любовную заботу и особое внимание, но и приводит к освобождению его от обязанностей, например от посещения школы. Этот ранний опыт и этот первоначальный призыв человек использует также в соматизации своей болезни. Связь жалобы ® личность ® нервная система представляется упрощённой. Ей противопоставляется более комплексная связь жалобы « актуальная жизненная ситуация « личность « соматическое восприятие болезни врачом и обществом.
Тем самым на место причинного развития вступает переживаемое взаимодействие между человеком и его социальным окружением.
Диагноз и дифференциальный диагноз. Диагноз общего психосоматического синдрома следует ставить «позитивным». Исключения соматических причин болезни для этого, однако, недостаточно. Современная медицина предоставляет практически неограниченные возможности для обследований, которые являются неисчерпаемыми и которые можно бесконечно повторять. Выражением беспомощности многих врачей является трата чрезвычайно больших средств на проведение бесконечных обследований и медикаментозной терапии, что затрудняет диагностику психосоматического заболевания. Необходимо с помощью целенаправленного опроса акцентировать внимание на актуальном настроении и состоянии эмоциональной сферы. Следует также обращать внимание на наличие колебаний настроения в течение дня или в определённых ситуациях, характер ритма сна, удовлетворённость от проведения свободного времени и контактов с другими людьми.
На основе наличия временнуй и внутренней связи появления жалоб с внешними трудностями и/или внутренними конфликтными ситуациями можно оценить место этих жалоб в жизни пациента. Для постановки диагноза важно понимание «телесного языка». На каком этапе жизненного пути появился симптом? Каково его окончательное значение? Какова история органа, который «говорит»? Следует обращать внимание, особенно у простых людей, на те выражения, в которых больные описывают свои жалобы и свою жизненную ситуацию. В этом часто непосредственно отражается «понятность» их состояния и его взаимосвязи. Дифференцировать общий психосоматический синдром следует с состояниями, при которых жалобы или боль имеют преимущественно очень демонстративный характер, как это свойственно конверсионным формам. Также необходимо обращать внимание на своеобразно протекающие процессуальные депрессивные формы болезни.
Терапия. Рекомендуемые виды терапии включают целенаправленную раскрывающую беседу, а также другие психотерапевтические методики вплоть до применения групповых сеансов. Решающим для успеха лечения является вовлечение личности с её эмоциональной сферой в правильную оценку жизненной ситуации, в том числе профессионального и семейного положения больного, на фоне всей его предшествующей жизни. Самочувствие и подавленные потребности, которые были вытеснены в форме соматизации, легче распознать и осмыслить при большом количестве больных в группе, особенно если расстройства у них сходные. Разговорные группы, группы самопомощи, а также групповая терапия на основе глубинной психологии могут принести большую пользу. Медикаментозная терапия без выяснения жизненной ситуации может повредить, поскольку она только скрывает настроение и причину болезни и обусловливает хроническое её течение. Только после выяснения внешней и внутренней жизненной ситуации могут стать осмысленными такие дальнейшие лечебные меры, как соматическая перестройка, тренинг, назначение снотворных средств и т.д., а также профессиональная переориентация.
Идиопатическое снижение слуха (англ, sudden hearing loss – внезапная потеря слуха) – остро возникающая, как правило односторонняя, тугоухость вследствие поражения внутреннего уха (иногда до полной глухоты) без видимой причины. В связи с большим количеством спонтанных ремиссий прогноз скорее благоприятный, но нередко остаётся некоторое снижение слуха и возможны рецидивы. В то время как ещё недавно обсуждался ряд различных патогенетических факторов (особенно вирусная инфекция), сегодня господствует мнение о сосудистом генезе заболевания (поражение в области лабиринтной артерии). Если раньше в центре внимания были соматические причины, то постепенно становилось всё более очевидно, что психосоматический фактор (стресс), по крайней мере при возникновении заболевания, играет существенную, а в ряде случаев даже решающую роль. Снижение слуха рассматривается опытными клиницистами как типичное современное «стрессовое заболевание»; оно встречается нередко (1:5000 населения), и в последние годы отмечается постоянный рост заболеваемости, который нельзя объяснить только улучшением диагностики.
Симптоматика и ситуация заболевания. Молниеносное, часто драматически воспринимаемое развитие симптоматики с внезапным ослаблением слуха почти всегда сопровождается необычным шумом в ушах, сильным головокружением при изменении положения тела и часто ощущением давления («как вата») в ушах. Пациент незамедлительно обращается к врачу, и диагностика не вызывает никаких трудностей.
Жан Жак Руссо, у которого снижение слуха наступило в 24 года, в своих мемуарах дал впечатляющее и очень типичное описание этого состояния.
«Когда я однажды утром, которое было ничем не хуже предыдущих, ставил маленький столик на его ножки, внезапно я почувствовал во всём моём теле совершенно необъяснимую тревогу. Я мог представить это себе как род шторма, который поднялся у меня внутри и в тот же момент разбушевался во всех моих членах. Мои артерии начали стучать, так что я этот стук не только чувствовал, но и слышал, прежде всего в сосудах головы. К тому же появился сильный шум в ушах, который имел три или четыре вида, а именно глубокий глухой рёв, более звонкий шум как бы падающей воды, пронзительный свист и явственный стук, удары которого я легко мог сосчитать без того, чтобы чувствовал свой пульс или касался своего тела руками. Этот внутренний шум был так силён, что он повредил мой дотоле хороший слух, и хотя я не совсем оглох, но он сделал меня тугоухим, каким я стал с того времени».
Ситуация заболевания и психодинамика. Издавна опытные клиницисты обращали внимание на то, что многие больные перед началом заболевания жаловались на значительные внутренние перегрузки или внешнее напряжение. Они сообщали о реальных перегрузках или о чувстве внутреннего сверхнапряжения («стресс»), которые выражаются, например, в неожиданном внешнем травмирующем переживании – реальной или мнимой «утрате объекта», достигающем степени непереносимости. В наших собственных наблюдениях (90 больных со снижением слуха в университетской ЛОР-клинике) удалось с помощью клинического интервью у 70% опрошенных обнаружить связь снижения слуха с острыми психическими переживаниями. Примерно 60% больных сами указывали на эту связь [А. Кгорр и М. Rad, 1988]. Чаще всего в анаменезе отмечается следующая типичная констелляция: на фоне хронической, с трудом компенсированной, но неразрешённой и латентно текущей конфликтной ситуации возникает неожиданная острая дополнительная нагрузка (англ, life event – жизненное событие), которая и вызывает симптоматику заболевания.
Пациентка 44 лет сообщила, что она была воспитана как очень обязательный человек. Отношения с матерью определила как очень близкие, с отцом и братом у неё тёплых отношений практически не было. Когда отец умер от рака желудка, а вскоре вслед за ним умер и брат, она и мать стали ещё ближе друг другу, к тому же пациентка, тогда ещё 16-летняя девушка, приняла на себя многие обязанности, которые до того выполняли отец и брат. Когда она вышла замуж, мать переехала с ней в дом супруга. У него больная никогда не чувствовала себя свободно, её беременность закончилась рождением мёртвого ребёнка, брак остался бездетным. Чувство долга призвало её помогать мужу в его делах. С возрастом мать стала нуждаться в уходе. Двойная нагрузка в связи с работой и уходом за матерью была чрезмерна, и больная решила, хотя и после раздумий и по настоянию мужа, отправить мать в дом престарелых. До последних дней жизни своей матери больная упрекала себя за это и считала себя неблагодарной. Когда мать умерла, больная была «подавлена чувством вины». За несколько недель она похудела на 8 кг, у неё развилась аменорея и впервые наступил гипотонический криз с потемнением в глазах; при дополнительных нагрузках возникала пульсирующая головная боль. Наступили выраженные расстройства сна, пациентка «потеряла радость жизни». Она чувствовала, что выполнение служебных обязанностей не приносит ей прежнего удовлетворения, но не могла оставить мужа одного в его работе и поэтому не хотела даже брать отпуск. Когда однажды утром в понедельник, который она «с ужасом вспоминает», она узнала, что помощники мужа бросили работу, у неё развилась полная потеря слуха на правое ухо. Ещё около недели она работала, но затем поступила на стационарное лечение. После 4-дневного пребывания в клинике, которое больная восприняла как отдых («я сравниваю мою болезнь с отпуском»), её слух восстановился, но с тех пор при психических нагрузках она испытывает чувство давления и звон в ушах.
J. Neuser и Т. Кпоор (1986) в 20 тщательно проконтролированных наблюдениях также отметили высокодостоверные различия в наличии отягощающих, ещё «не переработанных» жизненных ситуаций перед началом заболевания. Различия психопатологических черт личности, выявленные с помощью краткого варианта MMPI, менее определённы, хотя и имеются особенности в отдельных аспектах, например по шкалам «депрессия» или «истерия». Тем не менее Н. Greuel (1983) у своих пациентов описал даже типичный профиль личности, который характеризовался постоянным чувством напряжённости при наличии установок на выполнение задачи и достижение цели, которые никогда не завершаются успехом. Эти люди «создают» себе перенапряжение сами, и это рано или поздно выливается в жизненный кризис.
Легко поддающаяся описанию структура личности в наших наблюдениях не была выявлена. J. Neuser и Т. Кпоор (1986) также пришли к заключению, что «расстройства личности совершенно не обязательны как условие снижения слуха у больных». Они истолковывают данные MMPI как следствие заболевания и лишь частично как специфические для личности.
Из всего, что известно о психосоматических связях, кажется невероятным, чтобы одна специфическая (например, психическая) констелляция привела к одной соматической симптоматике. Все достаточно полно исследованные расстройства здоровья гетерогенны в отношении предрасполагающих к ним, выявляющих их и формирующих болезнь факторов. Следует ожидать, что в будущем и при тугоухости выкристаллизуются какие-то подгруппы и различные виды соматической и психической предрасположенности в плане готовности к заболеванию и его развития выступят более отчётливо.
Подгруппы больных можно, вероятно, выделить уже теперь. Имеются больные, у которых «акустический обмен» с окружающим миром был всегда особенно подвержен нарушению и структурно раним. Для них слух имеет большое значение: они интравертированы, направлены на свой внутренний мир, ранимы и легко «выбиваются из колеи», если неожиданные или нежелательные звуковые сигналы вырывают их из привычного ритма. Некоторые больные с тугоухостью, несмотря на своё недомогание, с глубоким удовлетворением говорят о том, что с момента заболевания они больше не воспринимают ряд определённых неприятных переживаний извне (например, детский плач по ночам) и никто не может упрекать их за это.
В подобных случаях примечательна символическая обусловленность слуха и не исключена вероятность «конверсионных процессов». Однако у большинства больных не обнаруживается указаний на символически обусловленный «выбор органа», а скорее имеется общая готовность реагировать на изменяющиеся психические вредности различными нарушениями соматических функций (тенденция к соматизации).
Патогенез болезни до сих пор неясен. Ещё недавно большое значение придавалось инфекционным факторам. В более поздних работах на основе серологических исследований было определено, что связи между подозреваемым инфекционным генезом и снижением слуха нет. Теперь обращают внимание на сосудистую систему, причём обсуждается роль как гипер-, так и гипотензии. Согласно J. Naujoks (1979), важным общим фактором этиопатогенеза снижения слуха является «васкулярный компонент при гипотоническом состоянии системы кровообращения», что соответствует и нашим наблюдениям. Доказано также, что гипотоническое состояние системы кровообращения является сильным стимулом для сужения сосудов внутреннего уха. Такие факторы, как артериальная ги-пертензия, сахарный диабет или гиперлипидемия, действуют скорее как хроническая дополнительная вредность, способствуя патологическим изменениям стенок сосудов и ангиосклерозу. Другие механизмы сосудистого поражения внутреннего уха, например микроэмболии или «засорение», т.е. обратимая закупорка сосуда эритроцитами, могут быть воспроизведены в экспериментах на животных, но их клиническая значимость ещё неясна. И всё же «засорение» привлекает к себе особое внимание в патогенетическом плане, так как известно, что под влиянием стресса усиливается слипчивость тромбоцитов и таким путём могут развиться замедление и даже полная блокада сосудистой циркуляции во внутреннем ухе.
Терапия. При оценке разных терапевтических методов следует обращать внимание прежде всего на возможность спонтанного выздоровления, которое отмечается в 50-86% случаев. В таких же пределах колеблются показатели описываемого медикаментозного улучшения, причём упоминаются все возможные виды мероприятий по улучшению кровообращения. Показатели психотерапевтического лечения пока ещё изучены мало. Только Н. Greuel (1983) сообщил об аудиометрически верифицированных улучшениях при применении модифицированной гипнотерапии. Если согласиться с тем, что снижение слуха – по большей части лишь неспецифический, но психодинамически объяснимый вид соматической реакции на внешние трудности в сочетании с внутренними конфликтами (и соматической предрасположенностью), то наряду с необходимой соматической лечебной помощью показаны понятийно-психологическая диагностика и рекомендации, поскольку снижение слуха как факт единичного болезненного проявления часто приобретает функцию сигнала перед лицом угрозы опасности для больного.
На основе ситуационно возникших случаев болезни можно определить, какие внешние и внутренние перегрузки, какие стрессы представляют опасность для данного больного. Общеврачебная и психотерапевтическая задача состоит в том, чтобы давать больному рекомендации и помогать ему путём изменения образа жизни и с помощью других оздоровительных мероприятий избегать этих кризисных ситуаций. В отдельных случаях при снижении слуха больным показана аналитическая психотерапия, если у них в анамнезе имели место кризы, приведшие к глубоким личностным нарушениям.
Психосоматический подход целесообразен при так называемых больших психических заболеваниях, которые проявляются психической симптоматикой, в той или иной мере влияют на течение жизни и, наконец, могут иметь процессуальный характер. Однако в психиатрии существует традиция, длящаяся столетиями и сохраняющаяся поныне, характеризовать исследователей в плане научного подхода к пониманию болезней либо как «соматиков», либо как «психиков». Их критическим, постоянно вновь выступающим на первый план исходным пунктом является великая и удивительная загадка эндогенных психозов – шизофрении и маниакально-депрессивного психоза. Именно в этих заболеваниях больше всего отражается односторонность взглядов как «психиков», так и «соматиков». В комплексном единстве соматических процессов и переживаний проявляется неустранимая трудность осмысления соматической и психической реальности в её своеобразии и закономерностях. В отношении эндогенных психозов была предпринята попытка понятийно и теоретически поднять на уровень метафорического воззрения телесно-душевный характер процессов с помощью понятия «эндон» [Н. Tellenbach, 1983].
Следует подчеркнуть, что манифестация именно эндогенных психозов нередко воспринимается как ситуационно понятная, а в их психической картине проявляются изменения черт личности, которые можно обнаружить в преморбиде у больного и в его семейном окружении. Самостоятельность и своеобразие процессуальных закономерностей психотических процессов, с другой стороны, указывают на соматические закономерности. Как и при большинстве психосоматических заболеваний, имеются многочисленные указания на наследственно обусловленные факторы риска при психозах. В психотическом отношении к миру проявляются, хотя и в изменённой форме, общечеловеческие установки, которые подвергают антропологической интерпретации как алиенацию (отчуждение). Притягательная сила и страх, которые могут исходить от психотического больного, имеют свою основу в близости к человеческому бытию.
Излишне альтернативно звучит давний вопрос: (органный) процесс или (личностное) развитие"? Современные концепции, вытекающие из психологических исследований личностной структуры и её нарушений перед началом заболевания, показывают, что эндогенные психотические процессы могут быть примером соматопсихосоматических связей.
С 1911 г., когда Эйген Блейлер описал шизофрению как самостоятельное заболевание, её определяют как эндогенный психоз – тяжёлое психическое заболевание, начинающееся в юношеском или зрелом возрасте, иногда остро, но чаще шубообразно или постепенно, т.е. первично-хронически. В большинстве случаев болезнь приводит к изменениям личности с ограниченными социальными и духовными возможностями. Шизофрения известна во всех культурах и охватывает, по эпидемиологическим данным, около 1% населения, причём мужчины и женщины заболевают одинаково часто. Накопление шизофренических заболеваний в определённых семьях (но не среди усыновлённых детей) указывает на наследственные влияния. Но в этих семьях часто встречаются не только больные шизофренией и патологические личности, но и высокоодарённые деятели искусства и учёные.
Диагноз. Как наиболее частые симптомы болезни описываются: расстройства мышления с бредовой переработкой; расстройства восприятия со слуховыми галлюцинациями; аутистическая отгороженность и отчуждение в отношениях с другими людьми; нарастающая изоляция; аффективное и интеллектуальное обеднение личности, которое при хроническом течении достигает степени апатии. Эти большей частью стойкие нарушения личности отличают шизофрению от циклотимических психозов, после которых у больных восстанавливается изначальный уровень личности. Если в начале шизофрении поставить диагноз бывает трудно, то в процессе течения болезни более чем в 90% случаев он вытекает из сформировавшейся патологии личности.
Специфической соматической симптоматики нет. Когда пытаются характеризовать скрывающееся за психиатрической симптоматикой во многом изменённое при этом заболевании отношение к миру, то оно оценивается как утрата чувства реальности. Отношение к миру в познавательном плане и в основных, смыслообразующих и придающих уверенность связях становится ограниченным. Этот острый или приобретающий самостоятельное значение в ходе развития болезни процесс дезорганизации и отчуждения от окружающего мира характеризуется как утрата структуры или как изменение основной функции структурообразования [Ch. Mundt, 1991].
Патогенез. Можно ли найти в этом процессе соматопсихосоматичес-кие связи? В истории психосоматического исследования шизофрении решительный шаг вперёд был сделан тогда, когда перестали отыскивать только чуждые личности, исходящие из окружения травмы и вредные влияния, например, «шизофреногенной» матери или «шизофреногенной» семейной системы. Для наследственно обусловленных связей близки и понятны поиски особенностей изначальной личности и типичных для неё форм переработки окружающего мира. Понятие «личность риска» с течением времени было переработано в различные модели личности. Актуальна и убедительна в этом отношении теория повышенной ранимости. Она показывает, что будущий больной на основе врождённой ранимости личности ещё до начала заболевания рискует и перенапрягается при переработке слишком многочисленных и противоречивых познавательных и аффективных явлений и впечатлений. Это затрудняет и без того ограниченные возможности создавать на длительный срок безопасную форму существования. Неуверенность и нестабильность в структурировании своей жизни [Ch. Mundt, 1991] приводят к кризису и манифестации заболевания в такие периоды, когда возникает необходимость в самостоятельности и уходе из родительского дома, в выполнении работы и установлении связей с окружающими людьми. Необходимость создания собственного мира и отграничения его от мира окружающих людей, нахождения собственной структуры с постоянной и прочной реальностью в окружающем мире превышает интегративные возможности личности и приводит к декомпенсации. Место понятного отношения к миру, обеспечивающего уверенность и самоуважение, занимает «утрата естественной саморазумеемости» [W. Blankenburg, 1971].
Соматически болезненный процесс нельзя однозначно объяснить биохимическими данными или специфическими показателями исследования мозга. При множестве отдельных находок в целом указывается на «дефицит функциональной интеграции центральной нервной системы» [Ch. Mundte, 1991]. Ещё менее ясно, какие соматические процессы сопровождают психотическое хроническое заболевание и приводят к стойким изменениям. Органический субстрат психотического дефекта ещё не обнаружен.
В соматических процессах при эндогенных психозах шизофренического и маниакально-депрессивного круга отмечается иная форма соматического реагирования, чем при травматических, воспалительных или токсических влияниях, которые ведут к органическому психосиндрому. Соматические процессы при эндогенных психозах обозначают как «непрямое опосредованное органическое условие» [Ch. Mundt, 1991]. Очевидно, они представляют собой некий относящийся к всему организму процесс, в котором проявляются соматически описываемые, функционально подготовленные формы реакций. Это и есть нечто, что связывает эндогенные психозы с классическими психосоматическими формами болезни.
Терапия. Разработанные после второй мировой войны индивидуальная, нацеленная на конфликт, психоаналитически ориентированная психотерапия и семейно-терапевтические раскрывающие методики не могут противостоять по своему значению фармакотерапии. Психотерапевтическая установка, наряду с надличностной властью болезни направленная на познание личности больного и возвращение его в сферу социальной жизни, является вневременной задачей психиатрического лечения. Современная психофармакотерапия действует на переживания больного в плане стабилизации его эмоционального состояния. Больные сами отмечают, что их мышление становится более ясным и упорядоченным, они говорят, кроме прочего, об «уменьшении легковесности мышления» [К. Windgassen, 1990]. Это означает ослабление напряжённости в познавательном и образном психическом поле до и во время психоза. Современная окружающая среда, ориентированная социально-терапевтически, предоставляет больному сравнительно доступное жилище и посильное профессиональное занятие. Необходима также семейная среда с минимальными раздражающими и конфликтными ситуациями, которая ограждала бы больного от воздействия неожиданных, чуждых ему и противоречивых впечатлений и переживаний [Ciompi, 1982]. Наконец, перед врачом-специалистом или врачом общей практики по месту жительства больных стоит задача по защите их в течение всей жизни. Врач должен оставаться в контакте с больными, помогать им при ухудшении состояния, назначать медикаменты или направлять их в клинику. Это означает возможность приспособления этих людей к окружающей среде, оказания им помощи и достижения некоторого улучшения, но не излечения.
(униполярные или биполярные аффективные психозы)
Наиболее частым заболеванием этой группы является эндогенная униполярная депрессия. Реже встречается противоположная ей форма – чистая мания. Наконец, возможна смена этих фаз в виде циклотимичес-кой формы маниакально-депрессивного заболевания – биполярный аффективный психоз.
Диагноз. Наличие при эндогенной депрессии выраженного расстройства настроения, утраты побуждений, моторной заторможенности и так называемой витализации, т.е. ощущения давления в голове, в груди или во всём теле, не вызывает диагностических трудностей. Характерна тенденция к самообвинению и самоуничижению, которые могут достигать степени бреда виновности и приводить к суицидальным действиям. Имеются суточные колебания настроения с ухудшением по утрам, тогда как в маниакальной фазе и при чистой мании наблюдается усиление потребностей; маниакальные больные сверхактивны, эйфоричны, им требуется минимум сна. Отмечается определённая зависимость от уровня культуры: у простых людей в низших социальных слоях слабее выражены идеи виновности, зато налицо более соматизированная переработка депрессий [W. Pfeiffer, 1969]. Для депрессивного психоза характерны фазное течение и возврат к исходному состоянию настроения и побуждений без изменения личности. Это помогает при диагностическом отграничении его от шизофрении. Отграничение от невротических депрессий возможно по вызывающей их ситуации и картине симптомов, но при депрессиях у больных среднего, пожилого и старческого возраста осуществить это становится труднее. Частота эндогенной депрессии среди населения составляет 0,5–1,5%.
Патогенез. Если попытаться оценить эндогенную депрессию как видоизменённое отношение к окружающему миру, то она представляет собой динамически экспансивное состояние ограничения, при котором поражаются интенционные и пропульсивные способности человека. Планирование своих сил на будущее, открытость по отношению к другим людям затруднены. Больные остаются в прошлом, которое связано с их бытием. В преморбиде у них отмечаются динамические ограничения, которые оцениваются такими понятиями, как «инклудентность» и «ре-манентность» (т.е. ограничение себя во всём – в потребностях, поступках и т.п.) [Н. Tellenbach, 1983], а также «динамическое сдерживание» [W. Janzarik, 1988], и описываются дифференцированно. При мании человек находится в настоящем и постоянно стремится в будущее, некритичен в отношении своих реальных возможностей. Эндогенную депрессию можно охарактеризовать как форму распада подвижности аффектов [Ch. Mundt, 1991], «сморщивание» пространства и времени.
Соматопсихосоматические связи. Не приходится сомневаться в наличии психофизического риска, зависящего от наследственной предрасположенности, о чём свидетельствуют исследования близнецов, семей и усыновлённых детей. Преобладают первичные силы, связывающие человека с людьми, внешними обстоятельствами, дающими поддержку, которые любой разлуке и любой необходимости стоять одному против всех позволяют проявляться в виде перегрузки и кризисной ситуации. Ситуации потерь из-за смерти близкого человека или разлуки с ним, а также при переездах описываются, как правило, при эндогенных депрессиях в качестве ситуаций, вызывающих заболевание. Парадоксальным образом они, однако, могут стать также ответственными за развитие маниакальной фазы. Прослеживается также и биологический аспект в виде связи с циркадными суточными и годовыми ритмами с ухудшением состояния по утрам и с осенне-зимними рецидивами. Терапия лишением сна, которая при депрессиях приводит к преходящему улучшению, также указывает на наличие суточных и сезонных колебаний.
Терапия. У многих больных современные методы медикаментозного лечения позволяют «заглушить» крайние степени отклонений в эмоциях, если не полностью нормализовать эмоциональные реакции. Попытка повлиять психотерапевтически на колебания настроения во время фазы приводит к разочарованию и врача, и больного. Необходимо отметить возможности раннего начала психотерапии в период ремиссии, которая расширяет возможности малоподвижной, недостаточно гибкой личности, подверженной риску рецидива. Это делает важной задачу изучения у каждого больного его прежних трудностей и провоцировавших прежние приступы ситуаций, чтобы с помощью такого изучения кризов успешнее бороться с рецидивами и избегать новых срывов. Важной врачебной задачей всегда остаются напутственные ободряющие советы в плане поддерживающей терапии.
1. Ader, R., D.L. Feiten, N. Cohen: Psychoneuroimmunology. Academic Press, San Diego 1991
2. Alexander, F.: Psychosomatische Medizin. De Gniyter, Berlin 1951
3. Alexander, F., T.M. French, G. H. Pollock: Psychosomatic Specificity. Experimental Study and Results. University Chicago Press, Chicago 1968
4. Aresin, L: über Korrelationen zwischen Persönlichkeit, Lebensgeschichte und Herzkrankheit. VEB Fischer, Jena 1960
5. Arnold, H.O.: Therapie der arteriellen Hypertonie. Erfolge, Möglichkeiten, Methoden. Springer, Berlin 1970
6. Baeyer, W., H. Häfner, K. P. Kisker: Psychiatrie der Verfolgten. Springer, Berlin 1964
7. Balint, M.: Der Arzt, sein Patient und die Krankheit. Klett, Stuttgart 1957
8. Basler, H.-D., H. Otte, T. Schneller, D. Schwoon: Verhaltenstherapie bei psychosomatischen Erkrankungen. Kohlhammer, Stuttgart 1979
9. Basler, H.-D., C. Franz, B. Kroner-Herwig, H. P. Rehfisch, H. Seemann: Psychologische Schmerztherapie. Springer, Berlin 1990
10. Beck, D.: Psychosomatische Aspekte des chronischen Gelenkrheumatismus. Wiss. Dienst. Rоche, Basel 1971
11. Becker, H., W. Senf: Praxis der stationären Psychotherapie. Thieme, Stuttgart 1988
12. Benedetti, G.: Psychotherapie depressiver Psychosen. In: Psychiatrie der Gegenwart. Springer, Berlin 1987 (S. 369-385)
13. v. Bergmann, G.: Funktionelle Pathologie. Springer, Berlin 1936
14. Beutel, M.: Bewältigungsprozesse bei chronischen Erkrankungen. Edition Medizin VCH, Weinheim 1988
15. Binswanger, L.: Kasuistik: Der Fall Ellen West. In: Schizophrenie. Neske, Tübingen 1960
16. Blankenburg, W.: Der Verlust der natürlichen Selbstverständlichkeit. Enke. Stuttgart 1971
17. Bock, K. D.: Hochdruck, 2. Aufl. Thieme, Stuttgart 1975; 3. Aufl. 1981
18. Bowlby, J.: Separation anxiety. Int. J. Psycho-Anal. 41 (1960) 89
19. Bräutigam, W.: Grundlagen und Erscheinungsweisen des Torticollis spasticus. Nervenarzt 25 (1954) 451
20. Bräutigam, W.: über die psychosomatische Spezifität des Asthma bronchiale. Psyche 8 (1954/55) 481
21. Bräutigam, W.: Reaktionen – Neurosen – abnorme Persönlichkeiten, 5. Aufl. Thieme, Stuttgart 1985
22. Bräutigam, W., U. Clement: Sexualmedizin im Grundriß, 3. Aufl. Thieme, Stuttgart 1989
23. Burton-Bradley, B.G., K.J. Pataki-Schweizer: Culture and psychosomatic illness in Papua/New Guinea. In: Proceedings of the 4th Congress of the International College of Psychosomatic Mediane. Kyoto 1977
24. Buytendijk, F.J.J.: Prolegomena einer anthropologischen Physiologie. Die drei Niveaus der Regelung der Nahrungsaufnahme. Kap III, S. 3. Die allgemeine physiologische Fundierung der Eßlust, Kap. III, S. 5. 0. Müller, Salzburg 1967
25. Buytendijk, F.J.J.: Prolegomena einer anthropologischen Physiologie. O. Müller, Salzburg 1967
26. Christian, P.: Anthropologische Medizin. Springer, Berlin 1989
27. De Boor, C.: Zur Psychosomatik der Allergie insbesondere des Asthma bronchiale. Huber, Bern; Klett, Stuttgart 1965
28. Delhis, L.. J. Fahrenberg: Psychovegetative Syndrome. Thieme, Stuttgart 1966
29. Dreifuss-Kattan, E.: Praxis der klinischen Kunsttherapie. Huber, Bern 1986
30. Dunbar, F.: Psychosomatic Diagnosis. Hoeber, New York 1943
31. Dunbar, F.: Mind and Body. Random House, New York 1948
32. Dunbar, F.: Synopsis of Psychosomatic Diagnosis and Treatment. Kimpton, London 1948
33. Dunbar, F.: Emotions and Bodily Changes. Columbia University Press, New York 1954
34. Ellis, A.: Die rational-emotive Therapie. Pfeifer, München 1977
35. Engel, G.L.: Psychological Development in Health and Disease. Saunders, Philadelphia 1962
36. Engel, G.L., A.H. Schmale jr.: Psychoanalytic theory of somatic disorder. J. Amer. psychoanal. Ass. 15 (1967) 344-365. Deutsch in: Overbeck, G., A. Overbeck: Seelischer Konflikt - körper liches Leiden. Rowohlt, Hamburg 1978 (S. 246-268)
37. Eysenck, HJ.: The Biological Basis of Behavior. Thomas, Springfield/111. 1968
38. Ferenczi, S.: Bausteine zur Psychoanalyse. Huber. Bern 1939
39. Friedman, M., R.H. Rosenman, V. Carroll: Changes in the serum cholesterc and blood clothing time in men subjected to cyclic Variation of occupational stress. Circulation 17(1958) 822
40. Fuchs, M.: Die funktionelle Entspannung. Hippokrates, Stuttgart 1989
41. Grace. W.J., D.P. Graham: Relationship of specific attitudes and emotions to certains bodily diseases. Psychosom. Med. 14 (1952) 143
42. Grace, W.. S.T. Wolf, H.G. Wolff: The Human Colon. Hoeber-Harper, New York 1951
43. Groddek. G.: Psychische Bedingtheit und psychoanalytische Behandlung organischer Leiden. Hirzel, Leipzig 1917.
44. Groddek. G.: Das Buch vom Es.: Int. Psychoanalyt. Verlag, Leipzig 1923
45. Habermas, T.: Heißhunger: Historische Bedingungen der Bulimia nervosa. Fischer, Frankfurt 1990
46. Heyck, H.: Der Kopfschmerz, 5. Aufl. Thieme, Stuttgart 1982
47. Hippius, H., H. Seibach: Das depressive Syndrom. Urban & Schwarzenberg. München 1969
48. Hollingshead, A.B., F.C. Redlich: (1975) Social Class and Mental Illness. Wiley New York 1958 (deutsch Der Sozialcharakter psychischer Störungen. Fischer, Frankfurt)
49. Holzkamp. K.: Kritische Psychologie. Fischer, Frankfurt 1972
50. Horowitz, M.J., Ch. Marmer, J. Krupnide, N. Wilner: Personality Styles and Brief Psychotherapy Basic Book, New York 1984
51. Huebschmann, H.: Psyche und Tuberkulose. Enke, Stuttgart 1952
52. Jacobson, E.: Progressive Relaxation. Univ. Chicago Press, Chicago 1938
53. Janzarik W.: Strukturdynamische Grundlagen der Psychiatriev. Enke, Stuttgart 1988
54. Jores, A.: Praktische Psychosomatik. Huber, Bern 1976
55. Jores, A., M. v. Kerekjarto: Der Asthmatiker. Ätiologie und Therapie des Asthma bronchiale aus psychologischer Sicht. Huber, Bern 1967
56. Katz, D.: Mensch und Tier. Concett und Huber, Bern 1984
57. Klein, M.: New Directions in Psycho-Analysis. Tavistock, London 1955
58. Koster, M., H. Musaph, P. Visser: Psychosomatics in essential hypertension. Karger, Basel 1970
59. Kübler-Ross, E.: Interviews mit Sterbenden. Kreuz-Verlag, Berlin 1973
60. Kuhs, H.: Angst und Depression. Springer, Berlin 1990
61. Ladwig, K.H.: Kardiovasculäre Hyperreaktivität und Depression. Differentielle Psychosomatik der koronaren Herzerkrankung. Springer, Berlin 1986
62. Lain, Entralgo, P.: Heilkunde in geschichtlicher Entscheidung. O. Müller, Salsburg 1936
63. Lang, H.: Wirkfaktoren der Psychotherapie. Springer, Berlin 1988
64. Langner, T.S., S.T. Michael: Life Stress and Mental Health. The Free Press of Glencoe, Toronto 1963
65. Lasarus, R.S.: Psychological Stress and the Coping Process. Mc-Graw-Hill, New York 1976
66. Legewie, H., L. Nusselt: Biofeedback-Therapie. Urban & Schwarzenberg, München 1975
67. Levi, L.: Society, Stress and Disease, Vol I. Oxford University Press, London 1971
68. Meerwein, F.: Einführung in die Psycho-Onkologie, 3. Aufl. Huber, Bern 1985
69. Meyer, V., E.S. Chesser: (1975) Verhaltenstherapie in der klinischen Psychiatrie, 2. Aufl. Thieme, Stuttgart 1975
70. Mitscherlich, A.: Zur psychoanalytischen Auffassung psychosomatischer Krankheitsentstehung. Psyche 7 (1953/54) 561
71. Mitscherlich, A.: Krankheit als Konflikt. Edition Suhrkamp, Frankfurt 1971
72. Nemiah, J.C., P.E. Sifneos: Affect and fantasy in patients with psychosomatic disorders. In O.W. Hill: Modern Trends in Psychosomatic Medicine. Butterworth, London 1970 (pp. 26-34)
73. O’Connor, W., L. Franks: Childhood upbringing and the environmental factors. In HJ. Eysenck. Handbook of Abnormal Psychology. Pitman, London 1960
74. Overbeck, G., A. Overbeck: Seeischer Konflikt – körperliches Leiden. Rowohlt, Hamburg 1978
75. Pfeiffer, W.: Die Symptomatik des Depressiven in transkultureller Sicht. In H. Hippius, H. Seibach: Das depressive Syndrom. Urban & Schwarzenberg, München 1969 (S. 151)
76. Popper, K.R., J.C. Eccles: Das Ich und sein Gehirn. Piper, München 1982
77. v Rad, M., F. Lolas: Psychosomatishe und psychoneurotische Patienten im Vergleich. Unterscheide des Sprechverhalyens. Psyche 32 (1978) 956-973
78. v Rad, M.: Alexithymie. Springer, Heidelberg 1983
79. Rechenberger, I.: Tiefenpsychologisch ausgerichtete Diagnostik und Behandlung von Hautkrankheiten. Vandenhoeck & Ruprecht, Göttingen 1979
80. Richter, H.E., D. Beckmann: Herzneurose, 3. Aufl. Thieme, Stuttgart 1986
81. Rohrmeier, F.: Langzeiterfolge psychosomatischer Therapien. Springer, Berlin 1982
82. Roitt, I.M., J. Brostorff, D.K. Male: Kurzes Lehrbuch der Immunologie, 2. Aufl. Thieme, Stuttgart 1991
83. Schaefer, H., M. Blohmke: Sozialmedizin, 2. Aufl. Thieme, Stuttgart 1978
84. Schepank, H.: Psychosomatische Faktoren bei Endoknnopathien. Z. psycho-som. Med. 3 (1957) 77
85. Schepank, H.: Erb- und Umweltfaktoren bei Neurosen. Springer, Berlin 1974
86. Schepank. H.: Psychogene Erkrankungen der Stadtbevölkerung. Springer, Berlin 1987 Schepank, H.: Verlaufe. Seehsche Gesundheit und psychogene Erkrankungen heute. Springer, Berlin 1990
87. Schulte, W., R. Tolle: Psychiatrie. Springer, Berlin 1971
88. Schultz-Hencke, H.: Lehrbuch der analytischen Psychotherapie. 5. Aufl. Thieme, Stuttgart 1988
89. Sears, R.R., E.E. Maccoby, H. Lewine: Patternsof Child Rearing. Evonston, III. 1957
90. Senf, W.: Behandlungsergebnisse bei stationärer Psychotherapie. Habilitationsschrift, Heidelberg 1987
91. Sheldon, W.H., S.S. Stevens: The Varieties of Temperament. Harper, New York 1942
92. Spitz, R.: Die Entstehung der ersten Objektbeziehungen. Klett, Stuttgart 1957
93. Stauber, M.: Psychosomatik der sterilen Ehe. Grosse, Berlin 1988
94. Straus, E.: Geschehnis und Erlebnis. Reprintausgabe. Springer, Berlin 1979
95. Stunkard, A.J.: The case of obesity. Psychosom. Med. 37 (1975) 195-236
96. Tellenbach, H.: Melancholie, 4. Aufl. Springer, Berlin 1983
97. Thomä, H.: Anorexia nervosa (5 ausführliche Krankengeschichten aus analytischen Behandlungen). Klett, Stuttgart 1961
98. v Uexküll, Th.: Grundfragen der psychosomatischen Medizin. Rowohlt, Hamburg 1963
99. v Uexküll, Th.: Psychosomatische Medizin, 4. Aufl. Urban & Schwarzenberg. München 1990
100. Ullrich de Muynck, R., R. Ullrich: Diagnose und Therapie sozialer Störungen. Assertivemess Training Programm. ATP, Pfeifer, München 1980
101. Verwoerdt, A.: Psychopathological responses to the stress of physical illness. Advanc. psychosom. Med. (Basel) 8 (1972)119-141
102. Vogt, R. et al.: Experimentelle Rorschach-Untersuchungzur"pensee-opratiore". Psyche 9/10 (1979) 829-873
103. Waadt, S., G. Duran, R.G. Laessle, P. Herschbach, F. Strian: Eßstörungen bei Patienten nut Diabetes mellitus: Eine Übersicht über Falldarstellungen und Therapiemöghchkeiten. Verhaltensmodifikation und Verhaltensmedizin 3–4 (1990) 281–305
104. Walcher, W.: Die larvierte Depression. Holhnek, Wien 1969
105. Weber, G., H. Stierlin: In Liebe entzweit. Rowohlt, Rembek 1989
106. Weiner, H.: Essential hypertension. In: Psychobiology and Human Disease. Eisevier, New York 1977 (pp. 102-217)
107. Weiner, H.: Graves’ disease. In: Psychobiology and Human Disease. Eisevier, New York 1977 (pp. 319-414)
108. Weiner, H.: Psychobiology and Human Disease. Eisevier, New York 1977
109. Weiner, H.: Ulcerative colitis. In: Psychobiology and Human Disease. Eisevier, New York 1977 (495ff)
110. v Weizsäcker, V.: Studien zur Pathogenese. Thieme, Leipzig 1937
111. v Weizsäcker, V.: Der Gestaltkreis (Theorie der Einheit von Wahrnehmen und Bewegen). Thieme, Leipzig 1940
112. v Weizsäcker, V.: Der Gestaltkreis, 2. Aufl. Thieme, Stuttgart 1947
113. Willi, J.: Die Zweierbeziehung. Rowohlt, Rembek 1975
114. Windgassen, K.: Schizophreniebehandlung aus der Sicht des Patienten. Springer, Berlin 1990
115. Wittkower, E., R. Hügel: Transkulturelle Aspekte des depressiven Syndroms. In H. Hippius, H. Seibach: Das depressive Syndrom. Urban & Schwarzrenberg, München l (1969) 141
116. Wolf, S., H.G. Wolff: Human Gastric Function. Oxford University Press, New York 1944
117. Wolfersdorf, M. et al.: Klinische Diagnostik und Therapie der Depression, Regensburg 1988
118. Wolff, H.G.: Life stress and Bodily Disease. William & Wilkins, Baltimore 1950
119. Wolff, H.G.: Stress and Disease. Thomas, Springfield/Ill. 1953
120. Wolff, H.G.: Headache and Other Headpain. Oxford University Press, New York 1963
121. Zimmer, D.E.: Experimente des Lebens. Hoffmann, Zürich 1989
122. Zwiener, U.: Pathophysiologie neurovegetativer Regelungen und Rhythmen. Fischer, Jena 1976
УКАЗАТЕЛЬ
Актуальный невроз
Алекситимия
Аменорея
Анамнез биографический
Ангина
Анорексия нервная
возникновение
лечение
неспособность к эмпатии
обследование после лечения
отношение врач-больной
причины
психофизиология
пубертатный аскетизм
симптоматика
соматические данные
течение
Антропология медицинская
Аппендэктомия, ошибочные показания
Астма бронхиальная
аллергия
амбивалентный конфликт
взаимодействие врач–больной
групповая терапия
дыхательная терапия
личностная структура
личностные признаки
обусловливание
прогноз
психодинамика
психофизиология
ситуация начала болезни
ситуация, вызывающая болезнь
терапия
у детей
успех лечения
эпидемиология
этиология
Атонический дерматит, см. Нейродермит
Аутоиммунное заболевание
Базедова болезнь, см. Гипертиреоз
Балинта группы
Беременности предупреждение
Беременность
Беседа психотерапевтическая
Близнецовый метод
Боли в спине хронические
Боль психогенная
Булимия
лечение
личностная структура
причины
симптоматика
эпидемиология
Влияния среды
Вытеснение двухфазное
Гастрит
Герпес простой
Гинекология
Гипергликемия
Гипертиреоз
причины
психодинамическая констелляция
психофизиология
симптоматика
терапия
эпидемиология
Гипертензия эссенциальная, см. Эссенциальная гипертензия
Гипноз
Гипогастрий, функциональные нарушения
Гипогликемии страх
Гипогликемия
Глотания нарушения
синдром комка
спазмы пищевода
терапия
Глубинно-психологическая психотерапия
Глюкозы уровень в крови при сахарном диабете
Глюкокортикоиды
Головная боль
дифференциальный диагноз
напряжения
психодинамика
ситуация начала болей
терапия
трудовой конфликт
эпидемиология
Гормоны
Грудная жаба, см. Сердечно-сосудистые заболевания
Групповая психотерапия аналитическая
Дать-отказаться комплекс
Депрессия
диагноз
дифференциальный диагноз
прогноз
психодинамика
психофизиология
реактивная
симптоматика
ситуация начала болезни
структура личности
терапия
эпидемиология
этиология
Депрессия эндогенная
Десоматизация
Диабет сахарный
отдалённые осложнения
отношение врач–больной
этиология
Диабетическая личность
Диагностика
биографический анамнез
диагностическая беседа
Диарея эмоциональная
Дисменорея
Дыхания нарушения, функциональные
Дыхательные органы
Дыхательный синдром, невротический, см. Невротический дыхательный синдром
Жалобы психосоматические, частота
Желудка заболевания
гастрит
язвенная болезнь
Желудочно-кишечный тракт
Запор
Зачатия боязнь
Защита
Иммунная система
Интегративные модели
Интегрированные системы
Инфаркт миокарда, см. Сердечно-сосудистые заболевания
Инфекционные болезни
ангина тонзиллярная
герпес простой
обшие вопросы
простуды
туберкулёз
История
Кардиофобия, см. Сердечный невроз страха
Категории патические
Кишечника заболевания
Клетки-киллеры
Климакс
Кожные заболевания
психические факторы
Колит язвенный
личностная картина
ситуация начала болезни
эпидемиология
Конверсия
Кондиционирование (обусловливание) классическое
оперантное
Конституциональные типы
Контрперенесение
Конфликтов теории
Конфликтов типология
Концепции теории научения
Ишемическая болезнь сердца
личностный фактор риска
операции на сердце
острая стадия
отношение врач-больной
постинфарктная стадия
психобиология
эпидемиология
Крапивница
терапия
этиология
Кривошея спастическая
психофизиология
симптоматика
терапия
Крона болезнь
преодоление
симптоматика
ситуация начала болезни
эпидемиология
Лимбическая система
Личностные признаки
Ложная беременность
Матки экстирпация
Межпозвоночных дисков повреждения
Менархе
Менструация
Методы исследования
клинические наблюдения
накопление статистических данных
прогностические исследования
Мигрень
лечение
психофизиология
Модель биопсихосоциальная
Молочной железы рак
Наследственные факторы
Невроз актуальный
вегетативный
Невропатия
Нейродермит
причины
психодинамика
ситуация начала болезни
терапия
Неподатливость (лечению)
Невротический дыхательный синдром
психодинамика
психофизиология
Обмена веществ заболевания
Образный круг (круг образов)
Обучающая программа
Общий психосоматический синдром, см. Самочувствия нарушения
Объекта утрата
Объективных связей психология
Ожирение
влияния соматические и психические
личность
отношение врач–больной
причины
прогноз
развитие, обусловленное болезнью
симптоматика
терапия
эпидемиология
Околоротовой дерматит
Окружающей среды влияния
Онкологический больной
врачебная беседа
задачи врача
надежда
полузнание
фазы переработки
Оплодотворение гетерологичное
Оплодотворение экстракорпоральное
Парадоксальное посредничество
Перенесение
Писчий спазм
Пищевого поведения психосоматика
Пищевода болезни
Плацебо эффект
Поведение и болезнь
Поведения специфичность
Поведенческая терапия
Полиартрит, см. Ревматоидный артрит
Преждевременные роды
Преодоление болезни
при хронических заболеваниях
Прогрессия
Психические болезни
Психоанализ
Психонейроиммунология
Психонейроэндокринология
Психосиндром эндокринный
Психосоматика, понятие
боли в спине
боль
в хирургии
головная боль
двигательные нарушения
депрессия
модели
пищевое поведение
рак
теории
эндогенные психозы
Психосоматические жалобы, частота
Психосоматический общий синдром, см. Самочувствия нарушения
Психосоматическое заболевание, ситуационно-специфический ответ
Психотерапевтическая беседа
Психотерапия, общие основы
гипноз
динамическая
на основе глубинной психологии
поддерживающая
результаты лечения
стационарная
суггестивная и упражняюшие методики
телесно-центрированная
эффект плацебо
Пубертатная анорексия, см. Анорексия нервная
Раздражённая толстая кишка
Раздражённый желудок
Рак
причины
психические факторы
психосоматика
эпидемиология
Ревматические заболевания
Ревматоидный артрит
психодинамика
психофизиология
развитие болезни
развитие личности
структура личности
Регрессия
генетическая
психосоматическая
Регуляция эндокринная
Ресоматизация
Рефлекс условный
«Салютогенный» принцип
Самочувствия рассфойства
диагноз
рабочее место
симптоматика
терапия
эпидемиология
«Сверх-Я»
Семейная терапия
Сердечного ритма нарушения
Сердечно-сосудистые заболевания
Сердечный невроз страха
дифференциальный диагноз
личность
психодинамика
психофизиология
ситуации начала болезни
терапия
эпидемиология
Синкопальные состояния
Слабость «Я»
Слуха снижение
патогенез
психодинамика
симптоматика
ситуация начала болезни
терапия
Соматизация
Спастическая кривошея, см. Кривошея спастическая
Специфичность конфликтов
Спонтанный аборт
Стерильность функциональная
Стресса концепция
Структура личности психосоматическая
Субъект
Субъективность
Субъект-объект, расщепление
Суггестивные методики
Телесное и душевное, единство и различия
Темперамент
Теория личности, соотношение телесного и душевного
Терапии формы
аналитическая психотерапия
поведенческая терапия
психоаналитическая терапия
Тесты психологические
Тетания гипервентиляционная, см. Невротический дыхательный синдром
Тик
Типа А поведение
Толстой кишки заболевания
Транскультурная психосоматика
социальные классы
Туберкулёз
Тяжелобольной
психологический подход
реакции врачей и обслуживающего персонала
Упражняющие методики
Фибромиалгия
Функциональные нарушения дыхания
Функциональные нарушения, см. Самочувствия расстройства
Хронические воспалительные заболевания кишечника
Центральная нервная система и психосоматические реакции
Шизофрения
диагноз
патогенез
терапия
Щитовидная железа
Экзема эндогенная, см. Нейродермит
Экстремальные ситуации
Эндокринные нарушения
Эндокринный психосиндром
Эпидемиология
Эссенциальная гипертензия
личность
отношение врач–больной
психофизиология
эпидемиология
этиология
Этиология многофакторная
Язвенная болезнь желудка
Язвенная болезнь двенадцатиперстной кишки
личностная структура
патогенез
психодинамика
ситуации, вызывающие заболевание
терапия
эпидемиология
этиология
УКАЗАТЕЛЬ
Актуальный невроз 58
Алекситимия 63 и ел.
Аменорея 298 и ел.
Анамнез биографический 85 и ел.
Ангина 121 и ел.
Анорексия нервная 252 и ел.
возникновение 255 и ел.
лечение 264 и ел.
неспособность к эмпатии 263
обследование после лечения 267
отношение врач-больной 263 и сл.
причины 255 и ел.
психофизиология 255
пубертатный аскетизм 256
симптоматика 252 и ел.
соматические данные 255
течение 260 и ел.
Антропология медицинская 76 и ел.
Аппендэктомия, ошибочные показания 216 и ел.
Астма бронхиальная 166 и ел.
аллергия /69 и ел.
амбивалентный конфликт /77
взаимодействие врач–больной /77 и ел.
групповая терапия 178
дыхательная терапия 178
личностная структура /75 и ел.
личностные признаки /76
обусловливание 170
прогноз /76
психодинамика /72 и ел.
психофизиология 168
ситуация начала болезни 170 и ел.
ситуация, вызывающая болезнь 170
терапия /77 и ел.
у детей / 73
успех лечения 178
эпидемиология /67 и ел.
этиология 173 и ел.
Атонический дерматит, см. Нейродермит
Аутоиммунное заболевание 22/
Базедова болезнь, см. Гипертиреоз
Балинта группы 88
Беременности предупреждение 306 и ел.
Беременность 304 и ел.
Беседа психотерапевтическая <?25 и ел.
Близнецовый метод 23 и ел.
Боли в спине хронические 328 и ел.
Боль психогенная 327 и ел.
Булимия 267 и ел. лечение 274 и ел.
личностная структура 272
причины 27/
симптоматика 269 и ел.
эпидемиология 268 и ел.
Влияния среды 25 и ел.
Вытеснение двухфазное 53
Гастрит 187
Герпес простой //9 и ел.
Гинекология 295 и ел.
Гипергликемия 2/9
Гипертиреоз 22/ и ел.
причины 224 и ел.
психодинамическая констелляция 222 и ел.
психофизиология 222
симптоматика 22/
терапия 224 и ел.
эпидемиология 222
Гипертензия эссенциальная, см. Эссенциальная гипертензия
Гипноз 107
Гипогастрий, функциональные нарушения 301 и ел.
Гипогликемии страх 220
Гипогликемия 220
Глотания нарушения 183 и ел.
синдром комка 184 и ел.
спазмы пищевода 186
терапия 186
Глубинно-психологическая психотерапия 98 и ел.
Глюкозы уровень в крови при сахарном диабете 2/9 и ел.
Глюкокортикоиды 34
Головная боль 329 и ел.
дифференциальный диагноз 329
напряжения 330
психодинамика 33/ и ел.
ситуация начала болей 330
терапия 332
трудовой конфликт 33/
эпидемиология 330 Гормоны 31
Грудная жаба, см. Сердечно-сосудистые заболевания
Групповая психотерапия аналитическая 101 и ел.
Дать-отказаться комплекс 52
Депрессия 336 и ел.
диагноз 338
дифференциальный диагноз 340
прогноз 340 и ел.
психодинамика 339
психофизиология 338
реактивная 337 и ел.
симптоматика 3372 и ел.
ситуация начала болезни 339
структура личности 340
терапия 341
эпидемиология 338
этиология 339
Депрессия эндогенная 356
Десоматизация 53 и ел.
Диабет сахарный 218 и ел.
отдалённые осложнения 2/9
отношение врач–больной 220
этиология 2/9
Диабетическая личность 2/9 и ел.
Диагностика 82 и ел.
биографический анамнез <?5и ел.
диагностическая беседа 83 и ел.
Диарея эмоциональная 200
Дисменорея 300 и ел.
Дыхания нарушения, функциональные 161
Дыхательные органы 16! и ел.
Дыхательный синдром, невротический, см. Невротический дыхательный синдром
Жалобы психосоматические, частота 42 и ел.
Желудка заболевания 186 и ел.
гастрит 187 и ел.
язвенная болезнь 189 и ел.
Желудочно-кишечный тракт 180 и ел.
Запор 797 и ел.
Зачатия боязнь 306 и ел.
Защита 38
Иммунная система 33 и ел.
Интегративные модели 72
Интегрированные системы 24
Инфаркт миокарда, см. Сердечно-сосудистые заболевания
Инфекционные болезни //7 и ел.
ангина тонзиллярная 121 и ел.
герпес простой //9 и ел.
обшие вопросы 120 и ел.
простуды 118 и ел
туберкулёз 122 и ел.
История 9 и ел.
Кардиофобия, см. Сердечный невроз страха
Категории патические 79
Кишечника заболевания 190 и ел.
Клетки-киллеры 35 и ел.
Климакс 303 и ел.
Кожные заболевания 286 и ел.
психические факторы 287 \\ ел.
Колит язвенный 2// и ел.
личностная картина 211 и ел.
ситуация начала болезни 211 и ел.
эпидемиология 211
Конверсия 52 и ел.
Кондиционирование (обусловливание) классическое 66 и ел.
оперантное 67
Конституциональные типы 49
Контрперенесение 93 и ел.
Конфликтов теории 5/
Конфликтов типология 57
Концепции теории научения 65 и ел.
Ишемическая болезнь сердца 147и ел.
личностный фактор риска 150 и ел.
операции на сердце 159 и ел.
острая стадия /56 и ел.
отношение врач-больной /55 и ел.
постинфарктная стадия /56 и ел.
психобиология 149 и ел.
эпидемиология 148 Крапивница 290 и ел.
терапия 292
этиология 292 Кривошея спастическая 329 н ел.
психофизиология 320 и ел.
симптоматика 320
терапия J22 и ел. Крона болезнь 205 и ел.
преодоление 207 и ел.
симптоматика 206 и ел.
ситуация начала болезни 208 н ел.
эпидемиология 206 и ел.
Лимбическая система 27 и ел.
Личностные признаки 50 и ел.
Ложная беременность 308 и ел.
Матки экстирпация 298 и ел.
Межпозвоночных дисков повреждения 328
Менархе 303 и ел.
Менструация 303 и ел.
Методы исследования 19 и ел.
клинические наблюдения /9 и ел.
накопление статистических данных 20 и ел.
прогностические исследования 21
Мигрень 332 и ел.
лечение 333
психофизиология 333
Модель биопсихосоциальная 75
Молочной железы рак 295 и ел.
Наследственные факторы 22
Невроз актуальный 58 и ел.
вегетативный 58
Невропатия 220
Нейродермит 288
причины 288
психодинамика 289
ситуация начала болезни 288
терапия 290
Неподатливость (лечению) 2/9-220
Невротический дыхательный синдром /62 и ел.
психодинамика 164
психофизиология /6.?исл.
Обмена веществ заболевания 218
Образный круг (круг образов) 78
Обучающая программа 219 и ел.
Общий психосоматический синдром, см. Самочувствия нарушения
Объекта утрата 56
Объективных связей психология 5/ и ел.
Ожирение 277 и ел.
влияния соматические и психические 279 и ел.
личность 281 и ел.
отношение врач–больной 283 и ел.
причины 282
прогноз 282
развитие, обусловленное болезнью 282
симптоматика 277 и ел.
терапия 283
эпидемиология 278 и ел.
Околоротовой дерматит 292 и ел.
Окружающей среды влияния 25 и ел.
Онкологический больной 240 и ел.
врачебная беседа 244 и ел.
задачи врача 240 и ел.
надежда 246
полузнание 245
фазы переработки 248
Оплодотворение гетерологичное J05 и ел.
Оплодотворение экстракорпоральное 305 и ел.
Парадоксальное посредничество 101
Перенесение 93 и ел.
Писчий спазм 323 и ел.
Пищевого поведения психосоматика 250 и ел.
Пищевода болезни 183
Плацебо эффект 107
Поведение и болезнь 45
Поведения специфичность 69
Поведенческая терапия 104
Полиартрит, см. Ревматоидный артрит
Преждевременные роды 307 и ел.
Преодоление болезни 38 и ел.
при хронических заболеваниях 38
Прогрессия 5/ и ел.
Психические болезни 353 и ел.
Психоанализ 5/
Психонейроиммунология 30 и ел.
Психонейроэндокринология 30 и ел.
Психосиндром эндокринный 22/
Психосоматика, понятие 9 и ел.
боли в спине 328 и ел.
боль 327ц ел.
в хирургии 2/5 и ел.
головная боль 129 и ел.
двигательные нарушения 319 и ел.
депрессия 336 и ел.
модели 48 и ел.
пищевое поведение 250 и ел.
рак 234 и ел.
теории 48 и ел.
эндогенные психозы 353 и ел.
Психосоматические жалобы, частота 42 и ел.
Психосоматический общий синдром, см. Самочувствия нарушения
Психосоматическое заболевание, ситуационно-специфический ответ 68 и ел.
Психотерапевтическая беседа 94 и ел.
Психотерапия, общие основы 91 и ел.
гипноз 107
динамическая 110
на основе глубинной психологии 98 и ел.
поддерживающая 98
результаты лечения 110 и ел.
стационарная 108 и ел.
суггестивная и упражняюшие методики 106 и ел.
телесно-центрированная 107
эффект плацебо 107
Пубертатная анорексия, см. Анорексия нервная
Раздражённая толстая кишка 202 и ел.
Раздражённый желудок 186
Рак 234
причины 234 и ел.
психические факторы 2J6 и ел.
психосоматика 234 и ел.
эпидемиология 234
Ревматические заболевания 310 и ел.
Ревматоидный артрит 311 и ел.
психодинамика 313 и ел.
психофизиология 311 и ел.
развитие болезни 312 и ел.
развитие личности 315
структура личности 314 и ел.
Регрессия 5/
генетическая 54
психосоматическая 63 и ел.
Регуляция эндокринная 32
Ресоматизация 53 и ел.
Рефлекс условный 65
«Салютогенный» принцип 31
Самочувствия рассфойства 342 \\ ел.
диагноз 347 н ел.
рабочее место 346
симптоматика 342
терапия 347
эпидемиология 343 и ел.
«Сверх-Я» 52
Семейная терапия /02
Сердечного ритма нарушения 136 н ел.
Сердечно-сосудистые заболевания 126 и ел.
Сердечный невроз страха 134 и ел.
дифференциальный диагноз 134 и ел.
личность 133 и ел.
психодинамика 132 и ел.
психофизиология 130
ситуации начала болезни 131 и ел.
терапия 136 и ел.
эпидемиология 131
Синкопальные состояния 139 и ел.
Слабость «Я» 52
Слуха снижение 349 и ел.
патогенез 351
психодинамика 350 и ел.
симптоматика 349 и ел.
ситуация начала болезни 350
терапия 352 и ел.
Соматизация 52
Спастическая кривошея, см. Кривошея спастическая
Специфичность конфликтов 58
Спонтанный аборт 307'и ел.
Стерильность функциональная 304 и ел.
Стресса концепция 70 и ел.
Структура личности психосоматическая 63
Субъект 77
Субъективность 77
Субъект-объект, расщепление 77
Суггестивные методики 106
Телесное и душевное, единство и различия 48
Темперамент 49
Теория личности, соотношение телесного и душевного 49
Терапии формы 91 и ел.
аналитическая психотерапия 101
поведенческая терапия 104
психоаналитическая терапия 100
Тесты психологические 89 и ел.
Тетания гипервентиляционная, см. Невротический дыхательный синдром
Тик 319 и ел.
Типа А поведение 157
Толстой кишки заболевания 196 и ел.
Транскультурная психосоматика 45 социальные классы 45 и ел.
Туберкулёз 122 и ел.
Тяжелобольной 226 и ел.
психологический подход 227
реакции врачей и обслуживающего персонала 230 и ел.
Упражняющие методики 106
Фибромиалгия 317 и ел.
Функциональные нарушения дыхания 161 и ел.
Функциональные нарушения, см. Самочувствия расстройства
Хронические воспалительные заболевания кишечника 204 и ел.
Центральная нервная система и психосоматические реакции 27 и ел
Шизофрения 354 и ел.
диагноз 354
патогенез 354
терапия 355
Щитовидная железа 22/ и ел.
Экзема эндогенная, см. Нейродермит
Экстремальные ситуации 228
Эндокринные нарушения 2183 и ел.
Эндокринный психосиндром 22/
Эпидемиология 41 и ел.
Эссенциальная гипертензия 140 и ел.
личность 143 и ел.
отношение врач–больной /52 и ел.
психофизиология 142
эпидемиология 141 и ел.
этиология 144 и ел.
Этиология многофакторная 75 и ел.
Язвенная болезнь желудка 189 и ел.
Язвенная болезнь двенадцатиперстной кишки 190 и ел.
личностная структура 194 и ел.
патогенез 191 и ел.
психодинамика 195 и ел.
ситуации, вызывающие заболевание 193 и ел.
терапия /95
эпидемиология 190 и ел.
этиология 191 и ел.
[1] От англ. emergent – внезапно возникающий. – Примеч. пер.
[2] В отечественной литературе для обозначения этого заболевания принят термин «ангина» с уточнением характера поражения (катаральная, лакунарная и др.) и локализации (носоглоточной, небных миндалин и др.).
Внимание! Сайт является помещением библиотеки. Копирование, сохранение (скачать и сохранить) на жестком диске или иной способ сохранения произведений осуществляются пользователями на свой риск. Все книги в электронном варианте, содержащиеся на сайте «Библиотека svitk.ru», принадлежат своим законным владельцам (авторам, переводчикам, издательствам). Все книги и статьи взяты из открытых источников и размещаются здесь только для ознакомительных целей.
Обязательно покупайте бумажные версии книг, этим вы поддерживаете авторов и издательства, тем самым, помогая выходу новых книг.
Публикация данного документа не преследует за собой никакой коммерческой выгоды. Но такие документы способствуют быстрейшему профессиональному и духовному росту читателей и являются рекламой бумажных изданий таких документов.
Все авторские права сохраняются за правообладателем. Если Вы являетесь автором данного документа и хотите дополнить его или изменить, уточнить реквизиты автора, опубликовать другие документы или возможно вы не желаете, чтобы какой-то из ваших материалов находился в библиотеке, пожалуйста, свяжитесь со мной по e-mail: ktivsvitk@yandex.ru